Катаракта считается одним из наиболее распространённых заболеваний зрения, ею болеет каждый второй человек старше 60-ти лет, однако не только пожилые люди подвержены заболеванию. Катаракта также может иметь врожденный и приобретённый характер.
Начальная стадия катаракты может себя не проявлять по внешним признакам и не влиять на зрение, поэтому легко пропустить момент, как начинается катаракта глаза. Более тяжёлая стадия может приводить к полной потере зрения.
Лечение недуга включает в себя использование капель, прикладывание мазей на глаза, а при запущенной ситуации допускается хирургическое вмешательство, но такая операция на сегодня делается за один день и не предоставляет сложности.
Что это такое?
Как начинается катаракта? Источник: bolvglazah.ruКатаракта (греч. katarrhaktes) в переводе на русский язык означает «водопад» — так древние греки называли помутнение хрусталика, той самой «живой линзы». Это заболевание глаз также характерно для людей пожилого возраста.
Линза хрусталика состоит из воды и белков, причем белковые молекулы располагаются так, что свет свободно проходит через них и собирается в одной точке — в центральной ямке желтого пятна.
Первые признаки катаракты — нарушение прозрачности хрусталиковых волокон или, значительно реже, капсулы хрусталика. В начале болезни появляются только небольшие мутные участки, а затем и весь хрусталик становится мутным.
Если в белках хрусталика появляются изменения, зрение начинает постепенно портиться; человек перестает различать лица окружающих, испытывает затруднения при чтении и письме. На последней стадии, при полном помутнении хрусталика, больной различает только свет и цвет, а контуров предметов не видит.
Чтобы хоть немного помочь больному различать окружающие предметы, врачи выписывают при катаракте очки с желтыми линзами. Сегодня катаракту называют самой распространенной болезнью пожилых, а удаление катаракты является наиболее часто выполняемой операцией.
Способы лечения катаракты постоянно совершенствуются, изобретаются новые технологии и высокоточное оборудование для проведения операций. Но все же операция есть операция, и каждый из нас предпочел бы вовсе обойтись без нее.
Поэтому ученые продолжают изучать причины развития катаракты, создают новые лекарства, которые задерживают развитие этой болезни и возвращают прозрачность хрусталику. Как показали исследования, изменения хрусталика были обнаружены у 27% людей моложе 65 лет и у 65% людей старше 75 лет.
В Европе примерно 5% числа людей в возрасте 70 лет и 10% из 80-летних вынуждены идти на операцию. Хорошо, что лишь у немногих развивается так называемая зрелая катаракта — именно она сопровождается полной потерей зрения и требует оперативного вмешательства.
Помутнение хрусталика, которое ведет к слепоте, возникает не только вследствие старения организма. Известны, например, случаи помутнения хрусталика в результате сильных физических воздействий (так, сильное тепло вызывает термическую катаракту, или, как ее еще называют, «катаракту стеклодувов», рентгеновское излучение вызывает лучевую катаракту и т. д.).
Влияние солнечных лучей
Причиной развития катаракты также может стать воздействие на глаза солнечных лучей, поэтому необходимо защищать глаза защитными очками. Катаракта также нередко развивается и при сахарном диабете. Поэтому очень важно соблюдать гигиену зрения в любом возрасте, чтобы избежать возникновения заболеваний глаз.
Но как бы то ни было, прежде всего, помутнение хрусталика происходит в результате старения, и поэтому оно получило название возрастной, или старческой катаракты.
Особенности заболевания
Поводом для обращения к офтальмологу катаракта является не только у пожилых людей. Нередко заболевание развивается и в довольно молодом возрасте. Если в первом случае заболевание - признак изменений глазного дна, на основе естественного процесса старения.
То у молодых людей, оно является следствием травм, инфекционных поражений или воспалительных патологий органов зрения. Глазной хрусталик можно сопоставить с линзой, благодаря которой преломляются и пропускаются лучи света.
Здоровый хрусталик позволяет мгновенно фокусировать предметы и переключаться с близких на далекие, и наоборот. Процесс поражения начинается тогда, когда активные волокна хрусталика распадаются и становятся непрозрачными.
Хрусталик становится мутным, пропуск световых лучей снижается, как следствие, значительная потеря зрения. Таковы признаки катаракты и глаукомы в общих чертах. Причем развиваются они на протяжении нескольких лет.
Катаракта, которая возникает в течение двух месяцев имеет более сложное течение и опасные последствия для зрения. Заболевание можно определить даже по внешнему признаку. К «туманным» глазам у пожилых людей многие относятся адекватно.
Однако такие проявления выглядят очень неестественно, когда речь идет о молодом человеке. В медицинской среде разработано много научных теорий по фактам образования патологии хрусталика. Однако точный механизм поведения катаракты в современном контексте врачебных разработок пока еще не известен.
Патологический процесс может развиваться очень медленно. Некоторые люди долгие годы живут с начальной стадией. Бывает и так, что внезапное помутнение хрусталика может привести к слепоте буквально за два месяца.
Механизм развития
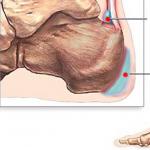
Катаракта – это заболевание глаз, основной признак которого заключается в помутнении хрусталика, прозрачного тела, имеющего сферическую форму двояковыпуклой линзы с разными радиусами передней и задней кривизны.
Располагается между стекловидным телом и радужкой за зрачком. Покрыт эластичной прозрачной оболочкой, которая защищает от внешних повреждений. Хрусталик, преломляя световые лучи, концентрирует их на сетчатке.
Импульсы от физико-биохимических процессов, вызывающих раздражение нервных окончаний, направляются в кору головного мозга по зрительным нервам, где и сформировывается четкий образ объектов, находящихся перед человеком.
Физиологическое состояние хрусталика – это его эластичность и прозрачность. В зависимости от расстояния до осматриваемого предмета, мгновенно меняет свою форму. В результате увеличиваются или уменьшаются сила преломления светового луча и радиусы кривизны.
Таким образом, происходит фокусирование рассматриваемых предметов на сетчатке. Благодаря этим беспрерывным процессам человек одинаково хорошо может рассматривать предметы на отдаленном и на близком расстоянии.
Химический состав хрусталика, который омывается внутриглазной жидкостью – это минеральные элементы, белки, вода. Он не снабжен нервными клетками, кровеносными сосудами. Постоянно в глазу вырабатывается внутриглазная жидкость. Именно с ее помощью осуществляются в хрусталике обменные процессы.
Различные причины приводят к нарушению этого биохимического процесса обмена, накоплению продуктов распада и радикалов, разрушению белковых прозрачных структур хрусталика. Ухудшается его эластичность, процесс аккомодации, способность пропускать адекватно световые лучи. Это приводит к ухудшению зрения.
Медицинская статистика говорит о том, что почти 20 миллионам человек всего мира поставлен этот диагноз. После 80 лет трудно найти человека, который бы не страдал этим заболеванием. Многие из них ослепли в результате неэффективного лечения или его отсутствия.
Развитие недуга можно отстрочить на некоторое время, но чем старше человек, тем больше вероятность развития патологии зрения. Сегодня болезнь значительно помолодела и уже 40 летние люди, независимо от пола, страдают от этого недуга.
Только за год в мире выполняется более 15 миллионов операций по удалению катаракты. Выросло и количество детей с врожденной патологией. Было проведено изучение долголетия и уровни смертности у больных с катарактой.
Результаты исследования показали, что у больных, которым была сделана операция – смертность и прогрессирование заболевания на 40% ниже, чем у больных, не прошедших через оперативное вмешательство. Результаты доказали, что на долголетие и качество жизни человека положительное влияние оказывает коррекция зрения.
Типы поражения хрусталика
Специфичность симптомов катаракты зависит от морфологических особенностей и локализации помутнений, которые характеризуются большим разнообразием. Наибольшее снижение зрения происходит, когда помутнение располагается напротив зрачка.
Менее влияют на зрение помутнения, расположенные на периферии. В зависимости от локализации и степени помутнений врач-окулист наблюдает разнообразные клинические картины, сопровождающиеся следующими патологияими:
- Ядерная – характеризуется незначительным помутнением центральной части хрусталика, выглядит как белое пятно, имеющее резко очерченные границы. При прогрессировании хрусталик становится плотным. Снижается зрение.
- Субкапсулярная – место локализации задняя область хрусталика, имеет вид белого мутного шара. Мешает процессу чтения и вызывает светобоязнь. Она может быть двусторонней, но односторонне выраженными симптомами.
- Кортикальная – локализуется вокруг ядра хрусталика, имеет слоистую структуру с прозрачными и мутными слоями. По мере прогрессирования постепенно перемещается к центру хрусталика. Происходит нарушение зрения и вдаль, и вблизи.
- Мягкая – характеризуется помутнением всего хрусталика, со временем происходит его рассасывание и разжижение.
Типы между собой могут сочетаться, что наиболее прослеживается у людей пожилого возраста. Неправильная диагностика и несвоевременно начатое лечение приводит к осложнениям: полной потере зрения, смещению хрусталика, вторичной глаукоме, атрофии сетчатки.
Виды катаракты
В зависимости от факторов, вызвавших возникновение и развитие катаракты, выделяют несколько ее видов. Вторичная катаракта – это разновидность катаракты, которая проявляется вследствие другого заболевания: сахарного диабета, либо авитаминоза, либо по причине уже перенесенной глазной болезни или хирургической операции на глазах.
Врожденная катаракта
Вид катаракты, характерный для людей, больных ею с рождения. У детей она может даже не проявляться и не приносить особых неудобств, то есть зрение может быть практически нормальным даже при наличии катаракты в обоих глазах.
Но в случае изменения «зрительного состояния» в худшую сторону следует сразу же путем хирургического вмешательства удалять хрусталик. Травматическая катаракта – возникает по причине полученной травмы, может проявиться даже после нескольких лет после нее.
Радиационная катаракта – категория катаракты, возникающая под воздействием какой-либо радиации. Катаракта глаза начинается обычно с появления «слепых пятен». То есть человек начинает различать предметы как бы фрагментарно, и для того чтобы увидеть их реальный облик, нужно «проморгаться».
Затем, по ходу ухудшения состояния, наблюдается расплывчатость. Становится все сложнее читать, так как буквы начинают плыть перед глазами, сложнее различать лица. Способность хорошо видеть вечером и ночью практически сводится к нулю, а в дневное время или при освещении пространства часто остается только чувствительность к свету.
Это означает, что человек увидеть что-либо уже не может, он различает только светло или темно в помещении или на улице. Взгляд устилает белая пелена, которую еще называют «молочной пленкой». Все это может привести, если не обратиться в больницу, к полной утрате зрения.
Никакого общего недомогания или боли физического характера нет. Катаракта не болит, но приходит постепенно и незаметно, тем и опасна. Единственным источником серьезного физического дискомфорта может стать увеличение давления внутри глаза. В таком случае пораженное катарактой око, конечно, болит.
Клинические стадии
Заболевания глаз катаракта, симптомы которой проявляются в разной степени в зависимости от прогрессирования недуга, в своем развитии имеет 4 основные стадии:
- Стартовая или созревающая – появление перед глазами штрихов, точек, черных мушек; двоение предметов; светобоязнь; снижение зрения в темное время суток; временное возвращение возможности читать без очков у близоруких людей.
- Незрелая или набухающая – увеличивающийся объем хрусталика, приводит к повышению внутриглазного давления; изображение предметов приобретает желтые цвета; ощущение перед глазами тумана; меняется ттенок зрачка и радужной оболочки; увеличивается область помутнения.
- Сформированная или зрелая – перестает различать окружающие предметы больной; в этот период для него только руки, близко поднесенные к лицу; воспринимаются лишь световые ощущения.
- Перезрелая – зрачок полностью покрывается молочно-белой пленкой; полная необратимая потеря зрения.
Для перехода болезни от первой к четвертой стадии проходит от 6 до 20 лет. Очень важно обратить внимание на ранние симптомы катаракты, в этом случае с болезнью справиться можно и не прибегая к оперативному вмешательству.
Начальная катаракта
Следует отметить, что в офтальмологии постепенно устаревают классификации стадийности. Причина – в вышеупомянутой тенденции к ранним обращениям за помощью и, соответственно, к ранней диагностике катаракты.
Кроме того, современные микрохирургические технологии позволяют радикально устранять проблему уже на начальных стадиях, и все чаще пациенты предпочитают не запускать патологические процессы помутнения, пресекая их в самом начале.
Особенно это касается тех случаев, когда локализация помутнения оказывается смешанной и зрительные нарушения не ограничиваются периферическими оптическими зонами - острота и качество зрения в этом случае падают резко и быстро, и пациенты вынуждены предпринимать решительные шаги по его восстановлению.
Независимо от «пусковых» причин катаракты, на начальных этапах возможна гидратация (насыщение хрусталика жидкостью), вследствие чего хрусталик увеличивается в объеме и несколько меняются его оптические свойства (коэффициент рефракции, преломления света).
В этот период, - на фоне т.н. миопизирующего факосклероза, - многие пациенты с пресбиопсией отмечают даже некоторое улучшение зрения, однако это лишь иллюзия, которая вскоре сменяется полномасштабной симптоматикой катаракты.
После первых биохимических трансформаций в волоконных структурах хрусталикового вещества и незначительных проблем с боковым зрением процесс постепенно генерализуется и ускоряется.
Незрелая катаракта
Если помутнение хрусталика развивается постепенно, а не является врождённой патологией, катаракта на ранних этапах помутнения называют «незрелой». Возрастные изменения тканей у большинства людей после 60 лет приводят к снижению, в той или иной степени, прозрачности и эластичности хрусталика.
Возрастная катаракта – наиболее частая причина обращения к врачу-офтальмологу. В своём развитии катаракта проходит четыре стадии:
- начальная;
- незрелая;
- зрелая;
- перезрелая.
Вторичная катаракта
Вторичная катаракта – осложнение, которое может развиться после хирургического вмешательства на хрусталике глаза. Наиболее безопасный и эффективный метод лечения катаракты – имплантация интраокулярной линзы на место удалённого естественного хрусталика.
В ходе такой операции хрусталик извлекается из содержащей его капсулы (эластичного тонкого мешочка). Современные технологии позволяют сохранить капсулу хрусталика и разместить в ней имплантат. Однако даже самая удачная операция не исключает риск развития вторичной катаракты.
Сама по себе успешная замена хрусталика может осложниться помутнением и уплотнением задней стенки его капсулы. В результате клеточных и иммунных реакций на оперативное вмешательство эпителий капсульного мешочка начинает разрастаться, его ткань теряет прозрачность, пропускает меньше световых лучей и, как следствие, развивается реактивное, вторичное ослабление зрения.
Этот процесс зависит не от качества и точности проведённых манипуляций, а от индивидуальных физиологических особенностей пациента, поэтому предугадать и предотвратить развитие вторичной катаракты невозможно.
Осложненная стадия
Катаракта представляет собой патологический процесс, с развитием которого хрусталик глаза постепенно утрачивает свои естественные свойства (прозрачность, эластичность и т.д.) и нарастают специфические нарушения зрения.
В вольном переводе с греческого термин «катаракта» (досл. «водопад») можно перевести как «взгляд сквозь воду»: подразумевается характерная мутность и расплывчатость образа, тенденция к двоению, световым ореолам вокруг объектов.
Наиболее очевидной и достоверной причиной катаракты являются возрастные сдвиги метаболизма (обмена веществ) и соответствующие изменения тканей и структур глаза; свыше 90% людей старше 60 лет обнаруживают симптомы катарактального процесса.
Однако старение глазных жидкостей и тканей является не единственной возможной причиной помутнения хрусталика. В ряде случаев катаракта развивается на фоне или вследствие инфекционно-воспалительных процессов, поражающих, в т.ч., различные структуры глаза - туберкулеза, токсоплазмоза, сифилиса и т.д.
Одной из особенностей осложненной катаракты является локализация помутнения преимущественно в зоне задней капсулы и на периферии задней коры. В этом случае (задняя чашеобразная катаракта) помутнение выглядит как «облачко», медленно разрастающееся по всей поверхности задней капсулы.
Причины появления
 Источник: diagnos-med.ru
Источник: diagnos-med.ru
Поскольку ткань хрусталика лишена сосудов и нервов, воспалительных процессов в хрусталике не возникает. Но в нем, как я говорил раньше, вполне могут возникнуть изменения дистрофического характера, которые связаны с нарушением обмена веществ.
Среди этих изменений первое место как раз и занимает помутнение хрусталика — катаракта. Современная наука выяснила, что основную роль в возникновении катаракты играют свободно-радикальные реакции.
Что касается тканей глаза, то больше всего стимулирует образование в клетках свободных радикалов солнечный свет. В результате воздействия света происходят сложные биохимические реакции, которые приводят к образованию чрезвычайно токсичных соединений.
Их скопление как раз и ведет к необратимым изменениям белков хрусталика. К сожалению, с возрастом снижается активность защитных процессов, которые предохраняют белки хрусталика от губительного воздействия свободных радикалов, и хрусталик теряет прозрачность.
В большинстве случаев развитие катаракты в пожилом возрасте не сопровождается другими заболеваниями.
Таким образом, причины развития катаракты связаны и непосредственно с нарушением питания глаза, и с ухудшением иммунитета.
Факторы развития катаракты
У здоровых людей возрастная катаракта обычно возникает после 45 лет. С годами частота этого заболевания увеличивается (в возрасте старше 65 лет уже до 60% людей страдают от катаракты). Однако при заболеваниях желудочно-кишечного тракта и печени катаракта может возникнуть уже в 35-летнем возрасте.
Таким образом, если вы страдаете заболеваниями желудочно-кишечного тракта и печени, риск развития у вас катаракты значительно повышается. Кроме того, к факторам, способствующим развитию катаракты, относятся:
- употребление алкоголя и курение; S прием некоторых лекарств;
- длительное пребывание на солнце без защитных очков;
- вредные воздействия среды (химические, механические, лучевые);
- диабет;
- небольшой жизненный объем легких;
- неблагоприятная экологическая обстановка.
Устранить некоторые факторы риска вы не можете (это зависит от многих объективных причин), но подумайте о том, что вы можете изменить в своей жизни, чтобы отсрочить заболевание.
Первые признаки заболевания
Когда у человека начинается катаракта, он может замечать, что предметы в области зрения начинают двоиться, перед глазами появляются пятна и «мушки», предметы приобретают желтоватый оттенок, чтение затруднено из-за нарушения контраста между текстом и фоном.
Первые проявления
На начальных этапах развития катаракты острота зрения еще не страдает. Этот период может длиться от 1-3 лет до 10-15 лет. На начальном этапе катаракта проявляется в виде изменения формы, утолщения хрусталика, выпуклость которого увеличивается, лучи света преломляются под другим углом.
Как результат – обострение ближнего зрения и развитие миопии (близорукости). Это особенно удивляет пожилых людей, которые до этого страдали дальнозоркостью – они вдруг с удивлением обнаруживают, что могут теперь читать без очков. Но это только временное явление, после чего зрение вновь начинает слабеть.
Симптомы катаракты
Характерным симптомом развития катаракты глаза является обострение сумеречного зрения – при тусклом свете человек начинает видеть лучше, чем в условиях яркой освещенности. Это говорит о помутнении центральной области хрусталика, которая располагается непосредственно за зрачком.
При яркой освещенности происходит сужение зрачка, и большая часть света попадают именно на эту помутневшую часть хрусталика и не достигают сетчатки. В сумерках происходит расширение зрачка и свет может достигнуть сетчатки через прозрачную незамутненную часть хрусталика.
Больной катарактой при взгляде на яркий источник света (электро-лампочку, автомобильные фары, ярко освещенное окно или любой другой источник, излучающий яркий свет) отмечает, что вокруг него возникает ореол.
Это возникает из-за того, что свет попадает на сетчатку не напрямую, в виде сжатого пучка, а в рассеянном состоянии. Некоторые больные отмечают у себя появление светобоязни.
В зависимости от локализации и масштабов участка помутнения хрусталика зависит то, насколько долго человек будет не обращать внимания на появление и развитие у него катаракты глаза. Периферическую катаракту можно не замечать довольно продолжительное время.
Чем центральнее и крупнее помутнение, тем ярче проявляется катаракта, быстрее обостряются проблемы со зрением. Контур предметов видится размытым, они теряют четкость, появляется раздвоенность.
В качестве компенсации плохого зрения больные прибегают к более частой смене очков на новые, более сильные или используют поочередно разные очки – для чтения и для дальнего зрения. В норме черный зрачок может приобрести желтоватый оттенок, а в тяжелых случаях даже побелеть.
На что обратить внимание? Проявляется катаракта глаз по-разному, существуют несколько признаков, по которым можно определить это заболевание:
- При чтении, шитье, выполнении каких-либо мелких манипуляций человеку необходим более яркий свет.
- Больной старается часто протирать очки, ему кажется, что они запотели или загрязнились.
- Появляется ощущение, что на глазах образуется пленка, хочется постоянно протереть глаза.
- При чтении буквы начинают сливаться, а потом и весь текст целиком. В итоге становится трудным даже рассмотреть крупные надписи на вывесках или номер автобуса.
Если эти или похожие симптомы стали вызывать у вас беспокойство, то это повод для немедленного визита к врачу-офтальмологу. Только окулист сможет произвести необходимые исследования и установить диагноз, от которого будет зависеть план дальнейшего лечения.
Можно ли вылечить катаракту?
Несмотря на то, что катаракта серьезное заболевание, в современной медицине оно достаточно просто лечится. Стоит только понимать: не помогут никакие упражнения, ни медикаменты. Катаракту можно вылечить лишь хирургическим путем.
Хрусталик представляет собой природную линзу, он не имеет ни сосудов, ни нервных окончаний. При операции врач меняет мутный хрусталик на новый, прозрачный. Практически сразу после имплантации человек может нормально видеть.
Кроме того, благодаря современным технологиям, новый хрусталик можно подобрать так, чтобы скорректировать уже имеющиеся у человека проблемы со зрением – избавить его от дальнозоркости или близорукости.
Имплантация искусственного хрусталика возможно лишь в той стадии болезни, когда зрение еще не полностью потеряно, поэтому нельзя медлить с обращением к врачу и проведением операции. Тем более что она проходит под местной анестезией и легко переносится пациентами любого возраста.
Диагностика
Диагноз ставят на основании жалоб больного, анамнеза и клинической картины. Небольшие помутнения в хрусталике выявляются с помощью фокального освещения, исследования в проходящем свете и методом биомикроскопии. При фокальном освещении видны помутнения в хрусталике серого или серовато-белого цвета.
В проходящем свете помутнения вырисовываются в виде черных полос, спиц или пятен на красном фоне глазного дна. Метод биомикроскопии дает возможность наиболее полно определить помутнения хрусталика, их характер, величину, локализацию. Исследования следует проводить при расширенном зрачке.
Кратковременного расширения зрачка можно добиться инстилляцией в конъюнктивальный мешок следующих растворов: 1% гоматропина гидрохлорида, 2-5% эфедрина, 0,1% адреналина гидрохлорида, 1-2% фенамина, 1% мезатона. У больных старше 40 лет после этого следует впустить в глаз 1% раствор пилокарпина для сужения зрачка.
Если у вас отмечается снижение остроты зрения, четкость изображения, появляются другие симптомы, то необходимо немедленно обратиться к врачу-офтальмологу. С целью диагностики заболевания следует на современном оборудовании пройти комплексное обследование, включающее:
- Визометрию – определение остроты зрения;
- Компьютерную кераторефрактометрию – определение степени дальнозоркости, близорукости, астигматизма; измерение преломляющей силы и радиуса кривизны роговицы;
- Биомикроскопию – исследование переднего отрезка глазного яблока, состояние радужной оболочки и хрусталика;
- Гониоскопию – исследование с помощью специальной линзы угла передней камеры;
- Тонометрию – измерение внутриглазного давления;
- Компьютерную периметрию – исследование поля зрения;
- Офтальмоскопию – осмотр глазного дна и определение состояния зрительного нерва и сетчатки;
- Сканирование или ультразвуковое исследование – измерение толщины роговицы и хрусталика, определения состояния сетчатки и стекловидного тела, передне-заднего размера глазного яблока, глубины передней камеры глаза;
- Кератотопография – по показаниям для всестороннего обследования переднего отрезка глаза. По результатам исследований проводится расчет оптической силы искусственного хрусталика глаза. Абсолютно все виды обследования – совершенно безболезненны и высокоточные.
Принцип лечения
В лечении катаракт применяют медикаментозные и хирургические методы. Развитию катаракты в начальной стадии могут препятствовать некоторые препараты — вицеин, витайодурол и витафакол. Их вводят в виде инстилляций в конъюнктивальный мешок по 1-2 капли 2 раза в день в течение длительного времени.
Назначают и инстилляций капель, содержащих рибофлавин, аскорбиновую кислоту и никотиновую кислоту (рибофлавина — 0,002 г, аскорбиновой кислоты — 0,02 г, Никотиновой кислоты — 0,003 г, дистиллированной воды- 10 мл).
Препараты
При задних чашеобразных субкапсулярных катарактах назначают витафакол; применение цистеина и витайодурола противопоказано. Применяют также электрофорез со свежеприготовленным раствором свободного цистеина ежедневно с отрицательного полюса (сила тока 2-2,5 мА) с помощью глазной стеклянной ванночки.
Первый сеанс продолжается 8 минут, последующие удлиняют на 2 минуты (до 20 минут). Всего на курс лечения — 40 процедур. Раствор цистеина можно использовать также и для глазных ванночек.
В лечении катаракт, связанных с общими нарушениями организма, важное значение имеет общее лечение.
В первую очередь это относится к диабетической катаракте. При тетанической катаракте применяют препараты щитовидной железы и кальция. Эффективным методом лечения катаракты является хирургический.
При врожденных катарактах требуются операции в тех случаях, когда интенсивность и величина помутнения могут существенно ухудшать зрение. Если возраст ребенка позволяет исследовать функции органа зрения, то основным критерием для решения этого вопроса является острота зрения: операцию следует считать показанной при остроте зрения 0,2 и менее.
При полной и полурассосавшейся катаракте рекомендуют оперировать в возрасте от I года до 2 лет, при пленчатой — от 2 до 3 лет, при слоистой — в зависимости от диаметра помутнения и остроты зрения в возрасте 2-6 лет и осложненной — не ранее 4 лет. Интервалы между операциями на одном и другом глазу составляют 2-б месяцев.
Интракапсулярную экстракцию катаракты у детей почти не проводят, у них обычно применяют экстракапсулярную экстракцию катаракты в различных модификациях. При полной мягкой катаракте осуществляют дисцизию ее и аспирацию хрусталиковых масс.
В случае слоистой катаракты и заметного повышения остроты зрения при широком зрачке проводят оптическую иридэктомию. При приобретенных катарактах часто проводят интракапсулярную экстракцию. Мутный хрусталик удаляют с помощью криоэкстрактора, эризофака, пинцета или селикогеля.
Этот вид операции дает наилучший визуальный исход. Операцию можно проводить, не дожидаясь полного созревания катаракты. При осложненных катарактах, особенно сопровождающихся разжижением стекловидного тела, предпочтение нередко отдают экстракапсулярной экстракции.
В последние годы применяют также метод факоэмульсификации. Сущность его заключается в разжижении содержимого хрусталика с помощью ультразвука и отсасывании жидкого содержимого.
Интраокулярная коррекция путем введения в глаз искусственного хрусталика производится в основном по профессиональным показаниям только у лиц среднего возраста при односторонней афакии в случаях, когда имеются основания считать, что контактная линза не поможет.
Прогноз. В связи с тем, что понижение зрения при врожденных катарактах связано не только с помутнением хрусталика, но обычно и с изменениями в нервно-рецепторном аппарате глаза, высокая острота зрения после операции редка.
Визуальные исходы хирургического вмешательства часто улучшаются в результате лечения обскурационной аблиопии. Прогноз наиболее благоприятен при слоистой катаракте. При приобретенных катарактах прогноз благоприятный, после операции восстанавливается зрение и нередко — трудоспособность больного.
Послеоперационный режим

С возрастом у многих людей начинаются проблемы со зрением. Одной из них является Обусловлен этот процесс денатурацией белка, который есть в составе данного органа. Линза глаза, пропускающая через себя лучи света, преломляет их. Находится он посередине, между радужной оболочкой и стекловидным телом.
Здоровый хрусталик прозрачный и прекрасно справляется со своей функцией. После помутнения ухудшается зрение, глаз теряет способность четко видеть окружающий мир. Обнаружив первые симптомы, нужно обратиться к офтальмологу, чтобы он назначил лечение начальной стадии катаракты. Если не прийти к врачу своевременно, можно полностью потерять зрение.
и симптомы заболевания
В большинстве случаев катаракта характерна для людей преклонного возраста, но встречается в разные периоды жизни, даже у новорожденных. Без операции вылечить окончательно заболевание нельзя, но если при первых признаках начальной катаракты обратиться к специалисту, то ее можно оттянуть на длительный период. Рассмотрим симптомы данной неприятной болезни.
1. Человек начинает видеть сквозь пелену, как в тумане.
2. Не переносит яркий свет.
3. Ночью появляются в глазах блики, иногда яркие вспышки.
5. Приходится чаще менять диоптрий для линз.

6. Вокруг ламп виден световой ореол.
8. Слабеет восприятие глазом цветовой гаммы.
9. Если закрыть рукой один глаз, то другой видит, что предметы раздваиваются.
10. Появляется белое пятно, которое со временем растет и закрывает полностью зрачок.
11. Когда катаракта сильно прогрессирует, начинается воспалительный процесс в глазу, то чувствуются сильные головные боли, появляются давящие ощущения.
Основной причиной помутнения хрусталика считается возраст человека старше 60 лет. Пожилые люди теряют способность активно бороться с токсинами, уровень антиоксидантов значительно снижен. При болезнях щитовидной железы и сахарном диабете также имеется возможность появления признаков катаракты. Повышается вероятность заболеть у алкоголиков и много курящих людей.
После длительного приема кортикостероидных медикаментозных препаратов может начаться процесс развития болезни. Бывают случаи врожденной катаракты, когда генетические изменения в белковой структуре передаются по наследству от матери ребенку. Иногда этому способствует сахарный диабет матери или перенесенные инфекции в начале беременности. И, конечно, всякие травмы глаза становятся причиной начальной стадии катаракты.
Что делать человеку, который хочет избавиться от этой болезни? Надо идти к офтальмологу. Затягивая визит к специалисту, не нужно надеяться на то, что помутнение со временем пройдет само собой. Последние стадии лечат только оперативным путем. Но даже это не окончательный вариант. Иногда возникает вторичное помутнение. Так что, лучше начинать лечение в начальной стадии катаракты, не запуская течение болезни до более зрелых форм. Рассмотрим, что происходит на первых этапах данного процесса, и как остановить начальную катаракту.
Первый этап заболевания
При катаракте причины и симптомы болезни, описанные ранее в статье, частично проявляются и в самом начале. Первой стадией патологии хрусталика является процесс гидратации, т. е. оводнения. При этом объем его увеличивается, и меняется преломление световых лучей. Начинается образование помутневших участков из-за биохимических изменений волокон хрусталика. Начало процесса у экватора, с медленным приближением к оси. Острота зрения не сразу ухудшается, а постепенно. При отсутствии необходимого лечения начальной стадии катаракты начинается активное прогрессирование болезни.

Симптомы вначале выражены не так ярко. Поэтому необходимо знать, как начинается заболевание:
- иногда двоится изображение предметов;
- вдруг кажется, что улучшилось зрение; человек может читать, не надевая привычных очков, потом возвращается обычное состояние;
- исчезает четкость изображения;
- хуже различает предметы в темноте;
- появляются перед глазами пятна или точки;
- нет яркости видимости.
На начальной стадии развития катаракты не наблюдается снижение зрения у человека.
Диагностика заболевания
Чтобы не перепутать признаки катаракты с возрастной дальнозоркостью, врач-офтальмолог должен сделать ряд исследований. Проводится осмотр с помощью световой щелевой лампы, так называемая биомикроскопия, измеряется внутриглазное давление. Предварительно расширив зрачок с помощью капель, офтальмолог проводит осмотр глазного дна. Измеряются параметры При необходимости назначают офтальмоскопию и Эти исследования выявляют патологии хрусталика уже в самом начале заболевания.

Стадии катаракты
Катаракта прогрессирует не сразу, а постепенно, в течение 6-10 лет. По различию проявлений симптомов различают 4 стадии заболевания.
1. Начальная - хрусталик имеет помутнение сбоку, но большая его часть остается прозрачной. Остальные симптомы у всех проявляются по-разному. Одни жалуются на дальнозоркость или близорукость. У других требуется частая смена диоптрий в линзах или очках. У кого-то появились пятна перед глазами.
2. Незрелая - хрусталик уже более заметно помутнел и набух от жидкости. Это провоцирует увеличение глазного давления, видимость заметно снижается.
3. Зрелая - стадия полного помутнения хрусталика, больной почти ничего не видит. Сосчитать пальцы на руках может, только приставив их близко к лицу.
4. Последняя - хрусталик сначала сморщивается, а потом постепенно разжижается. Но происходит это в течение годов и даже десятилетий. Зрение почти полностью потеряно.
Виды катаракты
1. Врожденная. Ребенок унаследовал заболевание от матери в результате хронических заболеваний или употребления некоторых медикаментозных средств в первом триместре беременности.
2. Приобретенная. Это заболевание, которое настигает пожилых людей в преклонном возрасте.

3. Травматическая. Образуется при нарушении целостности капсулы хрусталика. При этом туда проникает жидкость из передней камеры глазного яблока. В результате появляется помутнение.
4. Электрическая. Возникает при направлении на глаз электрического тока.
5. Лучевая. При длительном воздействии инфракрасных, рентгеновских и гамма-лучей.
6. Токсическая. Помутнение появляется в результате воздействия различных инфекций и токсинов.
Когда проводится операция?
В самом начале заболевания врач-офтальмолог после детального изучения симптоматики может назначить медикаментозное лечение. Операцию назначают только на зрелой стадии, когда хрусталик полностью помутнеет. Лечение начальной стадии катаракты вначале всегда консервативное. Врач назначает капли, которые постепенно улучшают метаболизм жидкости внутри хрусталика. При этом улучшается обмен веществ, и процесс начинающегося помутнения затягивается. При остановке лечения болезнь проявляется вновь.
Лечение
В самом начале данного заболевания, после того как врач точно поставил диагноз и провел ряд исследований, назначается медикаментозное лечение. Только офтальмолог может прописать капли, необходимые именно в данной ситуации. Самолечением заниматься категорически запрещено. Капли способствуют нормализации процесса обмена веществ, окисления и восстановления. Они не всасываются сначала в кровоток, а действуют непосредственно на нужную область.

Результат ощутим через несколько минут. При лечении начальной стадии катаракты беременным женщинам рекомендуется сначала посоветоваться с гинекологом. Люди, подверженные аллергическим реакциям, могут почувствовать небольшое жжение и легкое пощипывание в больном глазу. Врач может прописать витамины, при начальной катаракте назначаются капли "Витайодурол" или "Витафакол", содержащие витамины группы В и С, йодистый калий, аминокислоты. Многие задаются вопросом: "Можно ли вылечить начальную стадию катаракты?". Ответ врачей однозначный. Помутнение хрусталика нельзя вылечить окончательно.
Глазные капли
При начальной стадии катаракты разрушительный процесс можно намного замедлить, временно приостановить. Для этого используют следующие капли:
1. "Офтан катахорм" - содержат никотинамид, аденозин и др. Активизируют процессы восстановления и обмена веществ. Нельзя давать детям.

2. "Квинакс" - способствуют процессу рассасывания белков в хрусталике и активируют ферменты передней камеры глазного яблока.
3. "Тауфон" - запускают регенеративные процессы в тканях глаза, ускоряют обмен веществ; детям не применять.
Профилактика заболевания
В преклонном возрасте нужно 2 раза в год проходить консультации у специалиста. Желательно бросить вредные привычки, правильно и сбалансированно питаться, употребляя много фруктов и овощей. Диабетикам нужно проверять сахар в крови регулярно. При работе с вредными химикатами нужно беречь глаза, а от прямого попадания солнечных лучей носить очки, способные блокировать ультрафиолет. Людям среднего возраста рекомендуется проверяться у офтальмолога хотя бы раз в год.

Совет! При первых признаках заболевания нужно немедленно идти к врачу. Нельзя заниматься самолечением!
Начальная катаракта - глазное заболевание, основной характеристикой которого является помутнение хрусталика. Процесс носит прогрессирующий характер и может привести к слепоте на один или оба глаза. Офтальмологи основной причиной проявления заболевания считают дефицит белка в тканях хрусталика и нарушение обмена веществ. Такая патология вызывает расстройства зрения различных уровней.
Помутнение хрусталика фиксируется в основном у пожилых людей после 75 лет (около 46%). Вероятность развития болезни после 50 лет довольно большая. Катаракта сегодня часто встречается и у молодых людей, что связано:
- с плохой экологией;
- чрезмерной нагрузкой на глаза;
- увеличением процента проблем с позвоночником у этой возрастной группы.
В группу риска входят люди:
- с генетической предрасположенностью;
- с проблемами эндокринной системы (сахарный диабет).
Вероятность развития заболевания большая и у людей:
- работающих и живущих в неблагоприятных условиях;
- подверженных радиации и опасным излучениям.
Кроме возрастного фактора, на частое проявление патологии влияют:
- курение;
- травмы глаз.
Стадии болезни
Различают следующие стадии патологии:
- начальная фаза;
- незрелая катаракта;
- зрелая катаракта;
- перезрелая катаракта.

Начальный этап заболевания проявляется незначительным помутнением хрусталика глаза по его периферии, вне оптической области. Заметное снижение зрения не замечается. Время от времени проявленные беспокоящие явления пациентами списываются на усталость или на другие, уже имеющиеся заболевания глаз, к примеру на миопию. Обнаружение заболевания на начальном этапе довольно сложно, обследование ведется специальным оборудованием. У пациентов старшего возраста выявить первые признаки катаракты легче.
Незрелая катаракта характеризуется передвижением помутнения в центральную оптическую зону. Острота зрения на этой фазе ощутимо снижается.
При зрелой катаракте хрусталик полностью закрывается помутнением. Больной различает только световое освещение.
Патология имеет прогрессирующий характер. Процесс помутнения проявляется распадом волокон хрусталика, хрусталик приобретает молочно-белый цвет.
Виды
Выделяют два вида недуга:
- врожденный;
- приобретенный.
Врожденная форма патологии фиксируется сразу после рождения ребенка или в возрасте до года. Начальная стадия врожденной катаракты нелегко поддается лечению, связанно это с ее генетическим характером. Новейшие методы лечения способствуют улучшению зрительной функции у таких пациентов, возможны и случаи полного исцеления.
Приобретенная катаракта имеет свои подвиды. На начальной стадии все типы проявляются идентично. Темпы прогрессирования патологии зависят от индивидуальных склонностей организма, от внешних факторов, также от образа жизни пациента.
Старческий вид - один из подвидов заболевания, часто проявляется небольшим улучшением зрения. Спустя незначительный промежуток времени зрение начинает резко ухудшаться. Начальную катаракту лечат медикаментозным способом, но в будущем пациенту с такой патологией рекомендуют операционное вмешательство.
Причины
Существует ряд факторов и заболеваний, на фоне которых начинает развиваться катаракта. В случае наличия предрасположенности к возникновению нарушений обмена веществ в хрусталике глаза, правильно будет периодически проходить осмотры у врача, в целях обнаружения заболевания на ранней фазе.
Основные причины проявления патологии следующие:
- сбои в работе щитовидной железы;
- синдром Дауна;
- пристрастие к спиртным напиткам и табаку;
- травмы глаза;
- использование кортикостероидов;
- травмирование глаза УФ лучами, ожоги;
- недостаточное количество антиоксидантов, заниженное сопротивление организма (старческий возраст);
- хориоретинит;
- глаукома;
- отслоение сетчатки;
- синдром Фукса;
- иридоциклит;
- инфекционные болезни (тиф, оспа, малярия);
- анемия;
- отравления токсинами, в том числе нафталином или таллием;
- определенные кожные недуги, такие как пойкилодермия Якоби, стрептодермия, экзема, нейродермит;
- близорукость третьей степени;
- врожденная патология хрусталика- в основном развивается как последствие инфекций, перенесенных матерью в период беременности (токсоплазмоз, краснуха, грипп);
- неблагоприятная обстановка на месте работы, к примеру трудовая деятельность в горячем цехе;
- генетическая предрасположенность.
Симптомы
При врожденной катаракте у ребенка фиксируются косоглазие, отсутствие реакции на предметы, изменение цвета зрачка на белый.
Слово катаракта из греческого переводится как «водопад». Название связано с основным симптомом - тусклое, расплывчатое видение, размытость изображения.
К основным симптомам заболевания приобретенного характера относятся:
- снижение зрительной функции, если прежде оно был нормальным;
- развитие близорукости;
- улучшение состояния при дальнозоркости - предметы в поле зрения без четких контуров;
- двоение изображения;
- желтый, серый или белый цвет зрачка;
- затруднения, связанные с восприятием цвета - оттенки воспринимаются чрезмерно насыщенными или наоборот серыми;
- зрение резко снижается при плохом освещении и в ночное время дня;
- повышенная чувствительность к свету - так как хрусталик передает изображение с бликами и ореолами, человек ощущает отражение света от всех поверхностей.
При начальной катаракте первыми симптомами являются двоение изображения, светобоязнь, пятна перед глазами.
Диагностика
Лечением заболевания занимается офтальмолог-хирург. Обнаружить заболевание не трудно. Сложности возникают при определении стадии, локализации, этиологии помутнения и установлении нужного объема и тактики операции.
Проводятся следующие обследования:
- стандартные способы;
- визометрия;
- исследование - оценка стереоскопического зрения двумя глазами одновременно;
- периметрия - фиксирование полей зрения;
- тонометрия;
- биомикроскопия - обследование помогает офтальмологу-хирургу выбирать максимально результативный метод удаления катаракты, при исследовании применяют щелевую лампу, процедура проводится в условиях медикаментозного мидиаза;
- гониоскопия - метод применим для определения тактики операции, когда наблюдается патология хрусталика в комбинации с глаукомой.

Также проводятся:
- рефрактометрия;
- офтальмометрия;
- скиаскопия;
- электрофизиологическое исследование;
- денситометрия;
- ультразвуковая биомикроскопия;
- эндотелиальная биомикроскопия.
Важны и лабораторные исследования:
- анализ крови и мочи;
- гликемия;
- коагулограмма;
- анализ крови на ВИЧ, гепатиты В и С, венерические заболевания.
Если поставлен диагноз начальной катаракты, не стоит медлить с лечением, так как при катаракте хрусталик увеличивается в размерах и занимает большой участок в передней камере глаза, нарушая отток внутриглазной жидкости, что провоцирует появление глаукомы. Катаракта приводит к атрофии зрительного нерва.
Катаракту невозможно лечить глазными каплями. Препараты могут только на время затормозить прогресс болезни, но не излечить его.
Единственный способ лечения - хирургическое вмешательство.
Использование современных методов офтальмологии сделало возможным проводить операцию на начальных стадиях катаракты и таким способом избежать вероятных серьезных последствий, которые проявляются при удалении зрелой катаракты.
Лечение
Развитие катаракты можно затормозить с помощью медицинских средств. Часто применяемыми являются:
- Квинакс;
- Офтан-Катахром;
- Бестоксол.
При начальной стадии катаракты прописывают и таблетки Факовит, которые способствуют нормализации обменных процессов в хрусталике, и выводу токсинов из организма.

С целью укрепления стенок сосудов и капилляров назначают специальные витаминные комплексы.
Правильное и полноценное лечение заболевания – операция. Проводится она в два этапа:
- Факоэмульсификация. Под местный наркоз делают разрез на роговице. После начинают удаление поврежденных участков хрусталика.
- Установка интраокулярной линзы.
Профилактика
- в солнечную погоду носить солнцезащитные очки.
- в рацион питания включить продукты с высоким содержанием антиоксидантов.
- отказаться от вредных привычек.
- после 40 лет периодически проходить осмотры у офтальмолога.
Румянцева Анна Григорьевна
Время на чтение: 3 минуты
А А
Катаракта – распространенное среди людей старшей возрастной группы офтальмологическое заболевание , которое характеризуется помутнением хрусталика.
В результате такого патологического изменения хрусталик теряет способность пропускать и фокусировать свет, и человек утрачивает зрение .
Катаракту лучше лечить на ранней стадии, когда болезнь еще не так широко распространилась и операция проходит быстро и с минимальными последствиями.
В молодости у человека хрусталик глаза – прозрачный и эластичный, поэтому отлично выполняет функции фокусирующей линзы, которая передает изображение на сетчатку глаза.
Но со временем этот элемент мутнеет – это начало развития катаракты, которая распознается по следующим признакам :
- человек перестает четко видеть контуры объектов;
- утрачивается корректная цветопередача;
- в процессе развития болезни перед глазами все чаще появляются пятна, полосы и штрихи.

Важно! Лечится катаракта только путем оперативного вмешательства, при этом максимально эффективен такой подход только при начальной стадии заболевания.
Признаки и симптомы начальной стадии катаракты
Начальная катаракта диагностируется, исходя из следующих признаков и симптомов :
- падение остроты зрения;
- ухудшение качества зрения в сумерках;
- боязнь света;
- предметы в глазах двоятся, а их очертания выглядят расплывчатыми;
- окружающие предметы видно в более тусклых цветах;
- появление перед глазами точек, полос и пятен.
 Иногда катаракта сопровождается быстрым развитием дальнозоркости или близорукости .
Иногда катаракта сопровождается быстрым развитием дальнозоркости или близорукости .
Но в некоторых случаях наблюдается обманчивый эффект улучшения зрения , когда близорукий человек вдруг начинает читать книги без очков и острота его зрения в целом улучшается.
Это коварный симптом начальной стадии катаракты, который нельзя воспринимать как чудесное исцеление .
Начальная стадия катаракты: лечение
Если у пациента начальная стадия катаракты, лечение специалистами назначается после полного обследования . Современные методы диагностики не требуют наличия серьезных и очевидных признаков для того, чтобы начать оперативное вмешательство для улучшения зрения .

Важно! На современном уровне развития медицины обнаружить катаракту можно задолго до того, как появятся внешние признаки и тем более задолго до появления у пациента субъективных симптомов.
Хирургические методы
При хирургическом лечении начальной катаракты большую роль играет возраст пациента , и лишь вторичным фактором является стадия заболевания.
Лечить начальную стадию катаракты у людей пожилого возраста практически невозможно, так как ослабевший с возрастом организм не сможет самостоятельно бороться с болезнью даже при поддержке путем применения эффективных народных или медикаментозных методов .
В таких случаях показана факоэмульсификация – операция по удалению патологического хрусталика и замене его искусственной интраокулярной линзой , которая выполняет роль искусственного элемента для фокусировки изображения.
Лечение лекарственными препаратами
 Лечение при помощи медикаментозных средств на начальной стадии катаракты – это скорее профилактическая или подготовительная мера.
Лечение при помощи медикаментозных средств на начальной стадии катаракты – это скорее профилактическая или подготовительная мера.
Она в крайне редких случаях помогает предотвратить образование помутнений хрусталика .
Но так как пораженные ткани уже не восстановить, останавливаться только на этом способе нельзя.
Под лекарственными препаратами подразумеваются офтальмологические капли для лечения катаракты, применение которых проходит в рамках назначенного лечащим врачом курса.
Наиболее распространенными и действенными лекарствами являются :
- Тауфон . Способствует восстановлению метаболических и регенеративных процессов органов зрения, и при постоянном применении таких капель процесс помутнения хрусталика сильно замедляется . Вторичным эффектом такого препарата является защита от воздействий инфекций, которые могут спровоцировать осложнения в виде дополнительных заболеваний.
- Катаракс . Замедляет процессы помутнения и дегенерации хрусталика за счет приостановки реакции протеинов – белков, из которых в основном состоит хрусталик. Препарат можно принимать без опасения возникновения побочных эффектов даже беременным и кормящим женщинам . Помимо воздействия на процессы помутнения капли Катаракс также увеличивают активность обменной системы глаза, что способствует ускорению его регенерации.
- Квинакс . Самые распространенные капли, которые защищают хрусталик от окисления, способствуют улучшению обменных процессов , а также могут увеличить прозрачность хрусталика при появлении самых первых признаков заболевания.

Внимание! Перед применением таких средств важно внимательно ознакомиться с инструкцией, так как некоторые препараты могут иметь противопоказания.
Если по этим причинам использование таких средств невозможно – можно попробовать снизить скорость прогрессирования заболевания при помощи народных средств .
Народные средства лечения катаракты
Часто в народных рецептах , помогающих при лечении катаракты, упоминается мед .
Это универсальное средство, которое задействуется при лечении многих недугов, но при офтальмологических болезнях мед может оказаться особенно эффективен, если применять его в разных формах и вариантах:


Важно! Такие рецепты противопоказаны людям с аллергией на мед, и в таком случае лучше использовать другие, более щадящие рецепты.
Один из них – средство на основе лепестков василька, бузины, травы очанки и травы под названием ленок обыкновенный .
Все компоненты смешиваются в равных пропорциях, но в небольшом количестве: должна получиться одна столовая ложка травяного сбора. Это количество травы заливают 0,5 литра воды и доводят до кипения. Процеженный отвар можно закапывать в глаза в течение трех месяцев ежедневно (по пять капель в день).
Начинающаяся катаракта эффективно лечится ростками картофеля . Они срезаются с клубней, высушиваются в течение нескольких дней и заливаются 200 граммами водки, при этом достаточно взять всего две столовые ложки сушеных ростков.
В течение 14 дней средство настаивается, после чего его можно принимать внутрь трижды в день перед едой по одной чайной ложке .
Если через два-три месяца из глаз появятся слизистые выделения – значит, метод работает, и курс необходимо продолжать до тех пор, пока помутнения не пропадут полностью.
Полезное видео
Из данного видео вы узнаете о том, можно ли делать операцию на начальной стадии катаракты:
На начальной стадии успех полного или частичного излечения катаракты достаточно велик. Использовать медикаментозные и народные средства лучше как раз именно в это время, но перед применением таких способов необходимо посоветоваться с врачом .
Отказываться от операции при наличии показаний также не следует, но дополнительные средства можно использовать как до операции (в качестве подготовки), так и после (как профилактику).
Вконтакте
Врачи назначают капли при начальной стадии катаракты. Но при этом рекомендуют сразу пройти хирургическое лечение. Потому как еще не изобрели лекарство против катаракты. Если заболевание уже начало прогрессировать, то с помощью капель или других препаратов можно лишь продлить срок ремиссии. Но вылечить катаракту медикаментами, даже на начальной стадии, невозможно.
Лекарства в виде капель помогут улучшить зрение, приостановить интенсивное развитие болезни. Неплохо помогают средства, приготовленные из даров матушки-природы в домашних условиях.
Прежде всего, нужно отметить, что капли можно применять не только как способ лечения катаракты на начальной стадии, но и как профилактический способ. Особенно тем людям, которые находятся в группе риска.
Какое действие оказывают капли:
- регулируют обменные процессы;
- активируют клеточное дыхание;
- способствуют регенерации клеток и тканей;
- выводят токсические соединения, уничтожают свободные радикалы, рассасывают белковые скопления;
- устраняют инфекцию, предупреждают воспалительные процессы;
- увлажняют слизистые оболочки.
Несмотря на эффективность лекарственных средств, даже в случае профилактики, по поводу применения капель следует обязательно проконсультироваться с врачом.
Самые эффективные препараты:
- Квинакс. Капли для лечения помутнения хрусталика на начальной стадии. Рассасывают мутные белковые соединения, которые при катаракте заполняют хрусталик. Лечение проводится 3-4 недели.
- Офтан Катахром. Широко применяются капли именно на начинающей стадии катаракты. Стимулируют регенерацию тканей, активизируют метаболизм хрусталика, снижают воздействие свободных радикалов (содержат в своем составе антиоксиданты). Лечение этими каплями достаточно эффективное.
- Вита-Йодурол. Является комбинированным препаратом. Капли содержат никотиновую кислоту, аденозин. Эти компоненты активно участвуют в процессах метаболизма глаза, способствуют улучшению питания тканей, предотвращают развитие помутнения хрусталика. Существенно продлевают срок ремиссии болезни. Назначаются как для лечения, так и для профилактики катаракты.
- Каталин. Профилактические и лечебные капли. Причем применять их можно не только в пожилом возрасте, когда заболевание запущено, но и когда стадия начинающая. Препарат помогает питать клетки тканей глаз необходимыми веществами, нормализует метаболизм, кровообращение, снимает отечность при катаракте.

- Уджала. Гомеопатическое средство. Применяется больше для профилактики. Кроме этого, очищаются кровеносные сосуды, слезные каналы, улучшается зрение. Лечение данным препаратом длительное.
- Хрусталин. Применяются капли, как способ предупредить и восстановить хрусталики при дегенеративных изменениях. Назначается не только при начальной стадии катаракты, но и при пресбиопии (болезнь коротких рук у пожилых людей). Входящие в состав природные компоненты способствуют стимуляции энергетического процесса, снимают раздражение глаз. Лечение проводится в течение 3-х недель.
- Тауфон. Назначаются капли, если диагностированы дистрофия роговицы, катаракта на начальной стадии. Стимулируют обменный процесс.
- Таурин. После применения препарата улучшаются регенеративные процессы, применяется на всех стадиях катаракты.
- Вицеин. Капли рекомендованы при миопической, лучевой и контузионной катаракте. Широко применяются, когда необходимо лечение катаракты на начальной стадии, при умеренном понижении остроты зрения.
- Витафакол. Содержащиеся компоненты улучшают обмен веществ, повышают энергетические процессы хрусталика, предотвращают катаракту и повышают зрение на первичной стадии болезни.
- Рибофлавин. Данные капли являются больше профилактическим препаратом, но назначаются при катаракте для восстановления уровня витамина В 2 . Собственно рибофлавин – это и есть данный витамин.
- Капли, содержащие натуральные компоненты (Визиомакс, Оковит, Миртилене, Фокус В). Благодаря содержанию экстрактов петрушки, черники, моркови, черной смородины улучшается зрение на начальной стадии болезни, снижается риск развития глаукомы. Данные вещества – антиоксиданты. Они «съедают» свободные радикалы, которые провоцируют развитие катаракты. Лечение проводится 2-3 недели.
- Эмоксипин. Синтетический антиоксидант. Укрепляет сосуды глаза, способствует рассасыванию мелких кровоизлияний в глазу, предотвращает развитие глаукомы. Лечение катаракты этим лекарством эффективно в комплексе с другими медикаментами.
Капли в домашних условиях
Множественные рецепты народной медицины помогут восстановить зрение при катаракте. Но использовать их можно только после консультации со специалистом. Потому как многие растения могут вызвать аллергию.
То же самое относится и к продуктам пчеловодства, хотя мед – отличный инструмент не только для улучшения зрения, но и для предупреждения развития помутнения хрусталика. Если у человека присутствует аллергия на продукты пчеловодства, то нельзя использовать даже средства для местной обработки.

Рецепты капель из народной медицины:
- Сырая фильтрованная вода, сока алоэ, акационный мед (ингредиенты берутся в равных количествах). Смешать составляющие и закапывать глаз, пораженный катарактой, 2 раза в сутки. Можно использовать не только на начальной стадии патологии, но и в качестве профилактики в пожилом возрасте. Совет: чтобы лечебные вещества, содержащиеся в алоэ, набрали максимальную силу, срезанные листья растения, которому более 3-х лет, следует поместить в морозилку на 3 часа. Затем отжимать из них сок.
- Хлебный сок. Для приготовления капель понадобится сделать самостоятельно хлеб. После того как его вынут из духовки, следует поместить его на емкость и прикрыть одеялом. Через 2-3 часа в емкости можно увидеть некоторое количество жидкости. Ею следует закапать глаза на протяжении 5-7 дней 2 раза в сутки.
- Пихтовые капли при катаракте. Пихта обладает множеством полезных свойств, среди которых можно отметить антиоксидантные, противовоспалительные. Живицу с дерева разводят в равных отношениях с кипяченой теплой водой и закапывают глаза один раз в сутки по 2 капли на протяжении 2-х недель.
- Очанка. 2 ст. л. измельченного растения заливаются 200 мл воды, кипятятся на паровой бане 10-15 мин. Затем отвар настаивается 3 часа и процеживается. Капать в глаза при начальной стадии катаракты нужно каждый день по два раза. Этот же состав можно применять и для примочек.
- Травяной сбор, состоящий из земляничных, виноградных, смородиновых листьев, семян и спорышей моркови. Ингредиенты берутся в равных соотношениях. Измельченные ингредиенты заливают кипятком в соотношении 1 часть сбора, 2 части воды. Состав настоять 5 часов. Закапывать в глаза по 2 капли 2 раза в стуки. Этот же состав можно пить по 1 стакану в день.

- Отвар ромашки и календулы. Данные растения являются отличными антиоксидантами, причем ромашка – на первом месте. 2 части измельченных ингредиентов заливаются 3 частями воды. Отвар готовится на водяной бане в течение 15 мин. Затем состав процеживается и принимается либо внутрь, либо его можно капать в глаза. Трех раз в день вполне достаточно. Лечение антиоксидантами эффективно с лекарственными препаратами.
- Свежеприготовленный сок алоэ. Можно применять состав в качестве капель в чистом виде либо смешать с отваром ромашки. Жмых, оставшийся от алоэ выкидывать ни в коем случае нельзя. Он содержит также массу полезных микроэлементов. Его можно смешать с медом и принимать в пищу 2-3 раза на протяжении суток.
Как правильно пользоваться каплями
В том случае, если на начальной стадии катаракты назначается несколько видов препаратов, то необходимо знать, что интервал между процедурами должен составлять не менее 8-10 минут. Если назначена глазная мазь от катаракты, то в первую очередь закапывают глаз. И только лишь потом пользуются мазью. Обязательно нужно хранить капли в соответствии с инструкцией по применению. Капать глаза необходимо теплым составом. Поэтому перед применением за 1 час, лекарство лучше достать из холодильника.
Обращать внимание нужно и на то, какой срок годности капель после вскрытия флакона. О том какая должна быть дозировка лекарственных препаратов, расскажет врач. Зачастую с первого раза люди не могут правильно закапать глаза. Поэтому в основном врачи рекомендуют закапывать по 2 капли за один раз.
Правила применения капель при катаракте:

- Перед процедурой необходимо вымыть руки, желательно обработать их дезинфицирующим средством. Слизистая оболочка глаза очень тонкая, инфекция ее «очень любит». Поэтому чтобы к катаракте не присоединился конъюнктивит, следует обработать руки антисептиком.
- Закапывать глаз лучше в положении лежа, подложив под шею подушку и запрокинув голову назад.
- Капля лекарства должна попадать не на зрачок, не под верхнее веко, а в область между глазным яблоком и нижним веком. При этом нижнее веко следует немного оттянуть вперед.
- Флакон не должен соприкасаться с веком и ресницами. Иначе могут попасть мелкие частицы пыли, инфекция с флакона.
- В завершение закрыть глаз и сделать в таком положении круговые движения зрачком (2-3 раза). Сделать это нужно для того, чтобы лекарство равномерно распространилось по слизистой глаза.
Важно! Для профилактики и лечения катаракты на начальных стадиях следует особое внимание уделить не только медикаментозным средствам и рецептам нетрадиционной медицины.
Особое внимание заслуживает диета при катаракте и рацион питания. Но врачи утверждают, что самое лучшее лечение и способ избавиться навсегда от катаракты – это операция.