Кровоизлияние в головной мозг – это разрыв патологически измененных стенок церебральных сосудов, расположенных внутри черепной коробки или в пространстве между сводом черепа и твердой мозговой оболочкой. Патология чаще всего появляется в результате ошибок медицинского персонала, допущенных в процессе оказания акушерской помощи во время родовой деятельности, но иногда причиной внутричерепного кровотечения могут быть осложненное течение беременности или несоблюдение женщиной рекомендаций по режиму (например, отсутствие длительных прогулок и развивающаяся на фоне этого гипоксия плода).
Последствия мозгового кровоизлияния для новорожденного могут быть очень опасными, так как именно разрыв церебральных сосудов приводит к возникновению детского церебрального паралича. Тем не менее, прогноз может быть вполне благоприятным при условии своевременного обнаружения проблемы и правильного лечения и ухода.
Патологические изменения кровеносных сосудов головного мозга часто развиваются при нехватке кислорода, поэтому беременной женщине рекомендуется проводить на свежем воздухе как можно больше времени. В некоторых случаях гипоксия плода может быть результатом нарушения обменных процессов в организме женщины или ребенка. Патологии в формировании и функционировании плаценты (например, преждевременное старение) приводят к недостаточному поступлению кислорода и питательных веществ, что является фактором риска по возникновению внутримозгового кровоизлияния.
Острая гипоксия также может возникать при длительных и тяжелых родах. Большую опасность представляет неправильная диагностика размеров и веса плода: если окружность головки младенца будет шире, чем родовые пути матери, ребенок может застрять и задохнуться. В этом случае врач принимает решение о наложении акушерских щипцов или использовании вакуума. Данные процедуры также достаточно опасны, так как при сильном сжатии головки происходит сдавливание кровеносных сосудов головного мозга, которые под воздействием повышенного давления могут разрываться.
Обратите внимание! Кровоизлияние в головной мозг при наложении акушерских щипцов диагностируется у 42 % малышей, поэтому во время беременности важно вовремя проходить назначенные врачом обследования для исключения осложнений в процессе родовой деятельности. При значительных факторах риска женщине будет предложено извлечение плода при помощи кесарева сечения, что снизит вероятность негативных последствий.
К другим причинам мозговых кровоизлияний у новорожденных детей врачи относят:
- преждевременные, стремительные роды;
- роды после 40 недель гестации;
- инфекции матери в период беременности.
Инфекционные заболевания матери во время вынашивания ребенка, например половые инфекции, очень негативно влияют на состояние плода и его развитие. Повреждение сосудов может возникнуть даже в период внутриутробного роста, поэтому женщина должна внимательно относиться к собственному организму и принимать все меры для профилактики инфекционных болезней.
Виды кровотечений
Для определения прогноза жизни и здоровья необходимо правильно классифицировать вид кровоизлияния. Типы патологии различаются по месту локализации и причинам возникновения, и их диагностика может дать более полную клиническую картину и определить лечебную тактику.
| Вид кровоизлияния | Симптомы | Место повреждения кровеносных сосудов | Причины возникновения | Возможные последствия |
|---|---|---|---|---|
| Эпидуральное | Трудности с дыханием, низкая частота пульса, снижение давления, расширение зрачка со стороны патологического процесса | Пространство внутри черепной коробки и между черепом и твердыми мозговыми оболочками | Стремительные роды, роды на сроке 41-43 недели, недоразвитие костей черепа в период внутриутробного роста | Синдром мозгового сдавливания (проявляется через 4-8 часов после рождения), на 2-3 сутки – кома |
| Субдуральное | Скопление крови происходит между мягкими и твердыми оболочками головного мозга | Слабость или полное отсутствие врожденных рефлексов (например, сосательного рефлекса), мышечная слабость (гипотония), судорожный синдром | Несоответствие веса плода или окружностей головки размерам таза матери | Неврологические расстройства, ДЦП |
| Желудочковое | Левый и правый желудочки головного мозга | Слабость мышц, отсутствие жизненно важных рефлексов, частая остановка дыхания | Преждевременные роды, нарушение внутриутробного развития | Церебральный паралич и кома |
| Субарахноидальное | Пространство под мозговыми оболочками, вещество мозга | Повышенная возбудимость, трудности с засыпанием, тревожная мимика лица, косоглазие, неестественно длинные для новорожденного периоды бодрствования, косоглазие | Недоношенность, использование инструментов (щипцы или вакуум) при родоразрешении | Нарушения в работе нервной системы |
Важно! Наиболее благоприятный прогноз имеет субарахноидальное кровоизлияние. При своевременно оказанной медицинской помощи и правильном уходе мозг ребенка восстановится через несколько месяцев. Самым опасным считается кровоизлияние в желудочки головного мозга. Данный тип мозговых кровотечений имеет наиболее высокий процент летальности и неблагоприятный жизненный прогноз.
Возможные последствия
Чаще всего осложнениями кровоизлияний в головной мозг являются патологии неврологического характера , например, парезы. Это снижение силы, вызываемое поражением двигательного пути нервной системы. Одновременно с парезами у ребенка могут возникать непроизвольные мышечные сокращения – судороги. При выраженных нарушениях их количество может доходить до 15-20 приступов в сутки. Ребенок с судорожным синдромом должен находиться под постоянным врачебным контролем и состоять на учете в специализированном медицинском учреждении. Не исключено развитие эпилепсии – хронического неврологического расстройства, при котором человек склонен к частым приступам судорог.
Еще одно возможное осложнение – гидроцефалия головного мозга. Она представляет собой скопление жидкости в желудочках головного мозга. При этом у новорожденного повышается внутричерепное давление, появляется повышенное беспокойство. Такой ребенок плохо засыпает и быстро просыпается, так как испытывает сильные головные боли из-за постоянного давления жидкости на полушария головного мозга. Последствиями гидроцефалии могут быть:
- эпилептические расстройства;
- детский церебральный паралич;
- отставание в физическом и умственном развитии.
ДЦП у новорожденного может возникать как при поражении нескольких отделов головного мозга, так и при нарушении функционирования одной доли. При данном заболевании у ребенка нарушается двигательная активность. В 70 % случаев присутствует нарушение интеллекта. Такой ребенок чаще всего не может передвигаться без посторонней помощи, не разговаривает и не обладает элементарными навыками самообслуживания.
Изменения в поведении
Любые формы кровоизлияния могут сказываться на поведенческих особенностях ребенка в старшем возрасте. Дети, которые перенесли внутричерепное кровотечение в первые сутки жизни, могут испытывать трудности с засыпанием. В возрасте 1-3 лет такие дети часто просыпаются в ночное время суток, у некоторых могут возникать галлюцинации. Если ребенок просыпается ночью, он долго не может уснуть, испытывает чувство тревоги и необъяснимое волнение.
Аппетит у таких детей часто снижен, при этом пристрастия к какому-то определенному блюду у них не наблюдается. На первом году жизни родители могут столкнуться с проблемой кормлений и введения прикорма. Чтобы контролировать аппетит ребенка и обеспечить его организм необходимыми питательными веществами, может потребоваться постоянный прием поливитаминных препаратов и минеральных добавок, а также введение в рацион специализированных смесей для детей с отставанием в развитии или плохим аппетитом.
Важно! Большинство детей, перенесших кровоизлияние в головной мозг, страдают повышенной возбудимостью, что сказывается на их учебе и отношениях со сверстниками. Некоторые дети (преимущественно мальчики) могут проявляться агрессию по отношению к окружающим детям и взрослым. В такой ситуации ребенку, скорее всего, понадобится помощь психолога или психотерапевта.
Кровоизлияние в головной мозг – опасная патология, от которой практически невозможно защититься, поэтому будущая мама должна максимально бережно относиться к собственному здоровью во время беременности и проходить все назначенные врачом обследования. Во время родов необходимо слушать указания и советы акушерки, чтобы избежать осложнений и необходимости использования инструментальных методов родовспоможения.
Видео — Кровоизлияние в мозг. Угроза ДЦП
Кровоизлияние в мозг у новорожденных – результат разрыва внутричерепного сосуда. Это тяжелая травма, влияющая на развитие ребенка, после которой возможно множество осложнений. Кровоизлияние происходит по следующим причинам – ранние роды, тяжелое течение беременности, неверные мероприятия по родовспоможению. Последствия зависят от места и степени распространения, но неблагоприятны.
Головной мозг состоит из 3 оболочек – твердой, мягкой и паутинной (арахнаидальной), а по внутреннему строению содержит желудочки, белое и серое вещество головного мозга. Оболочки выполняют защитную и проводящую функцию. Вместе они формируют ГЭБ – гемато-энцефалический барьер, который отвечает за защиту мозга от клеток крови, вирусов и бактерий.
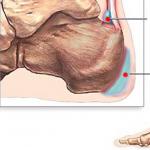
- По порядку, начиная свода черепа, сверху мозг покрывает твердая оболочка мозга. На латинском языке она называется «dura mater», потому кровотечение между черепом и твердой оболочкой называется эпидуральным, а под твердой оболочкой – субдуральным кровотечением.
- Следующая оболочка – паутинная. Под ней расположилась масса спинномозговой жидкости. Еще одно название – арахноидальная.
- После неё следует «pia mater» – мягкая оболочка прилегает к мозгу на всем протяжении, выполняя защитную функцию.
- Также мозг выстилает эпендима – эпителиальный слой, обволакивающий мозг и выполняющий защитную функцию.
Оболочки пронизаны кровеносными и лимфатическими сосудами. Серое вещество выполняет аналитическую функцию. Оно находится в коре полушарий и в нем располагаются ядра – скопления нейронов, отвечающих за различные функции организма. Белое состоит из аксонов и дендритов нервных клеток и выполняет проводящую функцию. Желудочки служат резервуарами спинномозгового ликвора, после которых он распространяется по каналу спинного мозга и служит гомеостатической функцией.
Виды и степени кровоизлияния у детей
Степени тяжести зависят от места локализации кровоизлияния. Выделяют следующие виды кровоизлияний:
- Эпидуральное;
- Субдуральное;
- Субарахноидальные
- Желудочковое

Кровоизлияния имеют 4 степени тяжести, в зависимости по распространению крови в мозге и обширности поражения:
- 1 степень – субэпендимальное кровоизлияние;
- 2 степень – кровь частично либо полностью заполнила боковой желудочек мозга, не увеличив его размера;
- 3 степень – кровь заполнила желудочек и увеличила его в размере;
- 4 степень – кровь расширила желудочек и проникла в вещество головного мозга.
Такое деление не совсем верно, поскольку по своему определению они не отражают массивности кровоизлияния, степени повреждения сосудов и тканей конечного мозга. МКБ-10 предполагает другую классификацию по степени распространения поражения. МКБ-10 – международная классификация болезней, которая систематизирует собой данные о диагнозах, которые ставятся на сегодняшний день. Именно она указывается в электронном журнале заболевания.
Кровоизлияния по МКБ-10:
- Субэпендимальное;
- Внутрижелудочковое без прорыва в паренхиму мозга;
- Внутрижелудочковое с прорывом в паренхиму мозга.
Деление вносит путаницу в постановку точной формулировки диагноза, потому опираться при оценке состояния стоит не на них, а на данные УЗИ и рентгенографии.
Симптомы
В зависимости от типа кровоизлияния произошло, симптомы различаются. Симптомы различаются по распространению между слоями ткани и степени проникновения.
Эпидурального
Симптомы эпидурального кровоизлияния:
- На поврежденной стороне видимое расширение зрачка;
- – пониженное биение сердца;
- Сниженное артериальное давление крови;
- Гипоксия, или удушье;
- Судороги мышц.
Эпидуральное кровотечение является следствием повреждения свода черепа. Недоношенные дети особенно часто имеют слишком пластичный череп, который легко смещается. Сосуды нарушаются между дуральным и костным слоем, приводя к выбросу крови под череп.
Симптомы не проявляются первые 4-6 часов, после чего ребенку резко становится хуже. Двое суток – и последствия необратимы.
Симптомы субдурального кровоизлияния: в целом, симптомы совпадают с эпидуральным, с тем различием, что отсутствует синдром сдавливания. Подобное кровоизлияние почти не встречается в данный момент во врачебной практике за счет улучшения методики родовспоможения.
Субарахноидального
Признаки субарахноидального кровоизлияния:
- Возбудимость ребенка;
- Нарушение сна, постоянный крик;
- Увеличение размеров головы из-за расхождения костей черепа;
- Косоглазие, судороги;
- Лежание с открытыми глазами.

Это является следствием разрыва сосудов под паутинной оболочкой мозга. Продукты распада крови оседают на корковое вещество и вызывают развитие воспаления. Субарахноидальное кровоизлияние является следствием акушерского вмешательства, и оно наиболее опасно.
Паренхимального и внутрижелудочкового
Симптомы паренхимального и внутрижелудочкового кровоизлияния. Когда кровь заполняет желудочки, то все будет зависеть от степени их заполнения. Кровоизлияние происходит у недоношенных детей, которые имеют замедленное развитие ЦНС и рождаются до 32 недели. Если желудочки заполнены не полностью и не увеличены в размерах, то поражение проходит само собой, спустя 3-4 дня.
При полном заполнении желудочков и распространении в вещество мозга, если лечение было начато слишком поздно, в последствие будет развитие и психических отклонений, признаки которых проявляются намного позже.
Причины
Причины кровоизлияния в мозг довольно обширны. В каждом индивидуальном случае можно выделить свои причины, однако, в массе случаев наблюдается следующий список:
- Гипоксия плода из-за курения;
- Недоношенность;
- Ошибки врачей при родах;
- Внутриутробные инфекции.
Главные причины - недоношенность и недовес. При недоразвитости у недоношенных детей черепная коробка обладает недостаточно прочной структурой. Даже при правильном родовспоможении, возможно кровоизлияние. Лечение в данном случае сопутствует с оперативными действиями по поддержании развития малыша с недовесом. Причины также связаны с неверными действиями акушеров при родах.
Слишком долгие роды могут привести к и окклюзии только заработавших сосудов, которые при первом вдохе – поступлении первых глотков внешнего кислорода, скорее всего, лопнут и заполнят собой пространства вокруг.
У недоношенных детей подобные риски повышаются вдвойне из-за слабости сосудов и недоразвитой ЦНС. Курение вызывает повышенное поступление углекислого газа в кровь, которое мешает поступлению достаточного объема кислорода к клеткам плода. Недостаточность в энергии при пластическом обмене вызывает функциональную перестройку клеток мозга и сосудов. Сосуды становятся более слабыми, а ЦНС имеет отклонения в развитии.
Кровоизлияние в мозг у новорожденных - серьезная патология, развивающаяся в результате повреждения сосудов твердой мозговой оболочки или разрыва сосуда головного мозга. Такое нередко случается при родовых травмах . Согласно статистическим данным, внутричерепное кровоизлияние ВЧК) происходит в 1 из 1000 случаев у доношенных младенцев. Однако глубоко недоношенные дети, рожденные с массой тела менее 1,5 кг, страдают намного чаще - геморрагические мозговые кровотечения случаются в 20-45%.
Последствия кровоизлияния в мозг у новорожденных всегда неблагоприятные, так как чреваты такими осложнениями, как неврологические патологии, гидроцефалия, ДЦП, отек мозга, нарушение зрения, двигательной активности, речевого аппарата и даже летальный исход. Все зависит от степени кровоизлияния, места ее локализации, общего состояния младенца и компенсаторных способностей мозга.
Причины
Как мы уже выяснили, риску развития патологии больше всего подвержены глубоко недоношенные младенцы либо доношенные, у которых в анамнезе была задержка внутриутробного развития.
Одной из первых причин можно считать хроническую гипоксию плода на 26-34 неделе беременности. Дело в том, что в этот период перивентрикулярное пространство буквально пронизано большим количеством сосудов, играющих на данном этапе важную роль, но со временем перестающими нести функциональность. При возникновении осложнений и нехватке кислорода на этих неделях возможно формирование геморрагий, которые усугубятся во время родов под воздействием механического давления.
Другие причины кровоизлияния в мозг следующие:
- нехватка витамина К и К-зависимых факторов, другие аномалии, связанные с процессом коагуляции (свертываемости крови);
- патологии на фоне тяжелой гипоксии: ацидоз, слишком сильная активация перекисного окисления жиров, пониженное артериальное давление;
- внутриутробные инфицирования вирусами, микоплазмами, способствующими разрушению стенок сосудов;
- хронические заболевания матери (например, сахарный диабет);
- влияние пагубных привычек женщины (табакокурение, алкоголизм);
- травмы при родах из-за узких родовых путей и большой головки плода, при стремительных родах, кесаревом сечении;
- использование акушерских пособий (вакуум-экстракция плода, акушерские щипцы).
Виды и степень поражения
Мозг, как и другие наши органы, имеет внушительную сеть кровеносных и лимфатических сосудов, маленьких и больших, доставляющих к нему кислород и защищающих мозговой центр от микробов и вирусов. Череп сверху покрыт твердой оболочкой, именуемой в латыни «dura mater». Если кровоизлияние происходит под этой оболочкой, оно называется субдуральным, если между оболочкой и черепом - то эпидуральным.
Далее следует паутинная (в медицине арахноидальная) и мягкая мозговая оболочка. Между ними находится субарахноидальное пространство, заполненное ликвором (спинномозговой жидкостью). Полости, которые заполняет ликвор, называются желудочками.
О субарахноидальном кровоизлиянии говорят, когда разрыв сосуда произошел в пространстве между паутинной и мягкой оболочкой. Если же кровь заполнила один или несколько желудочков, речь идет о внутрижелудочковом кровоизлиянии (далее сокращенно ВЖК). Еще один эпителиальный слой, защищающий мозг, называется эпендима. Разрыв сосуда в этой области приводит к субэпендимальному кровоизлиянию.
О степени тяжести судят в зависимости от того, какой участок мозга или его оболочки поврежден и насколько обширно его поражение:
- 1 степень тяжести - кровоизлияние субэпендимальное (далее сокращенно СЭК);
- 2 степень - кровь частично или полностью проникает в боковой желудочек, но не меняет его размера;
- 3 степень - желудочек, наполняясь кровью, увеличивается в размере;
- 4 степень - кровь переполняет желудочки, расширяя их, и выходит за их пределы, попадая в вещество головного мозга у новорожденных.
Согласно классификации по МКБ-10 деление кровоизлияний происходит следующим образом:
- субэпендимальное;
- ВЖК без проникновения в паренхиму (ткань) мозга;
- ВЖК с проникновением в паренхиму мозга.
Различные диагностические формулировки иногда запутывают в постановке правильного диагноза, поэтому при принятии решения о схеме лечения врач ориентируется на результаты обследования УЗИ, МРТ или рентгена.

Признаки кровоизлияния в мозг не всегда проявляются сразу. Патология может протекать первые сутки бессимптомно
Симптомы
Клиническая картина в зависимости от локализации сосудистых повреждений будет несколько отличаться, но в целом выделены характерные признаки кровоизлияния у грудничка:
- резкое ухудшение состояния, симптомы гипервозбудимости сменяются на признаки угнетения;
- родничок сильно набухает, находится в напряжении;
- сила и характер крика младенца меняется;
- судорожная активность;
- нарушения периферического кровообращения, учащенное сердцебиение, частые срыгивания, потеря массы тела, повышенное газообразование, одышка, апноэ;
- анемический синдром, снижение гемоглобина в крови;
- повышение в крови кетоновых тел, билирубина, что отравляет организм токсинами;
- развитие почечной, сердечно-сосудистой недостаточности;
- присоединение вторичной инфекции, вследствие чего возможно развитие сепсиса, менингита, пневмонии.
Теперь охарактеризуем клиническую картину в отдельно взятых ситуациях:
СЭК
Одна из самых распространенных форм кровоизлияния. Какой-то особой специфической симптоматики СЭК не имеет. Самым главным ее проявлением считаются повторяющиеся приступы апноэ в первые дни жизни новорожденного. Диагноз ставят только после проведения нейросонографии.
Косвенные признаки заболевания выражены в умеренном запрокидывании головы, мышечной слабости рук первой или второй степени, симптоме Грефе наряду с повышенной подвижностью глазных яблок и в симптомах угнетения/возбуждения в легкой степени. В результате СЭК нередко образовывается киста.
Внутрижелудочковое кровоизлияние у новорожденных
При кровоизлиянии в желудочки мозга 1 и 2 степени тяжести видимые симптомы отсутствуют и могут пройти без развития неврологических патологий. Однако в более тяжелых случаях наблюдаются отечность родничков, судороги, сбои в работе дыхания и сердечно-сосудистой системы. Затем наступает вялость, угнетаются рефлексы и двигательная активность, голова может увеличиться в размерах.
Все это происходит за счет увеличения жидкостного объема, резкого повышения внутричерепного давления и, как следствие, отека головного мозга и сдавливания нервных центров, отвечающих за различную работу в нашем организме.

Если кровь прорывается из боковых желудочков в ткань мозга, кровоизлияние идентифицируют как паренхиматозное
Эпидуральное и субдуральное
Проще говоря, это гематома, мешок со скопившейся кровью между черепом и твердой мозговой оболочкой. У детей развивается вследствие механического давления во время родов. Симптомы имеют 2 фазы: судороги и понижение всех рефлексов и функций органов вплоть до потери сознания, затем наступает «просветление».
При субдуральном кровоизлиянии картина практически такая же, так что различия проводятся лишь с помощью диагностических методов.
Субарахноидальное
Как и в предыдущих случаях, клиническая картина очень варьирует. Первые 2-3 дня никаких видимых нарушений может и не быть. Затем чередуются процессы возбуждения/угнетения. Даже при развитии судорог в перерывах между ними ребенок выглядит совершенно здоровым. Прогноз и необходимость в лечении опять же будет зависеть от степени поражения.
Диагностика и лечение
Диагноз устанавливают на основании результатов ультразвукового исследования через родничок и компьютерной томографии, а также судя по анализам крови.
Лечение острой фазы проводится в специальных условиях при поддержании нужного температурного режима и вентиляции. Терапия направлена на снижение внутричерепного давления и уменьшение отечности мозга. Одновременно с этим необходимо поддержание мозгового кровотока.

С помощью КТ можно увидеть масштаб кровоизлияния и его локализацию
Если данное лечение не дает результатов, показано оперативное вмешательство: шунтирование.
Отдельно хочется сказать о кровоизлиянии в надпочечники у новорожденных. При тяжелой форме гипоксии или неправильном ведении родов возможно надпочечниковые геморрагии, которые, если их вовремя не начать лечить, приводят к летальному исходу. При обнаружении подобной патологии лечение направлено на компенсацию дефицита гормона надпочечников, повышение артериального давления, противошоковую терапию, восстановление водно-электролитного баланса и борьбу с инфекцией, если таковая имеется.
Профилактика
Невозможно все просчитать до мелочей и перестраховаться от всех заболеваний. Поэтому в данной ситуации профилактика сводится к тому, чтобы ответственно относиться к своей беременности, вовремя обследоваться у гинеколога и при необходимости лечиться. В наших силах выбрать роддом и врача для принятия родов, которому мы доверяем. Но процесс родоразрешения порой настолько непредсказуем, что не знаешь, какие осложнения могут возникнуть. Поэтому родителям также важно сохранять спокойствие, не накручивать себя и после появления младенца на свет обеспечить ему должный уход.
Кардиолог
Высшее образование:
Кардиолог
Кабардино-Балкарский государственный университет им. Х.М. Бербекова, медицинский факультет (КБГУ)
Уровень образования – Специалист
Дополнительное образование:
«Кардиология»
ГОУ «Институт усовершенствования врачей» Минздравсоцразвития Чувашии
Считается, что инсульт – заболевание «возрастное» и поражает в основном пожилых сердечников. Но высокий процент летальных исходов и инвалидности после детского инсульта выводит проблему на передовые рубежи медицинской практики. Выявить патологию у малышей непросто, а помощь им необходима буквально в первые часы развития нарушений кровоснабжения мозга. Родителям чрезвычайно важно знать тревожные симптомы инсульта, чтобы предотвратить появление негативных последствий.
Мозговая катастрофа у детей
Катастрофа мозга может возникнуть в любом возрасте, даже во время внутриутробного развития. От нарушений кровоснабжения мозга у взрослых детский инсульт отличает ряд признаков. У детей:
- состояние чаще диагностируют при разрыве кровеносных сосудов мозга;
- преобладает локальная неврологическая симптоматика (у взрослых – общемозговая);
- патология характеризуется сложностью диагностирования (у пациентов до года отсутствуют явные симптомы);
- часто возникают микроинсульты и лакунарные мозговые некрозы с минимальными признаками поражения;
- восстановление неврологических изменений происходит быстрее.
По общей симптоматике патология у взрослых и младенцев проявляется практически одинаково.

Виды патологии
Как и у взрослых пациентов, у детей инсульт характеризуется внезапным нарушением циркуляции крови. В соответствии с причинами развития различают несколько форм инсульта:
- геморрагический – скопление излившейся из сосудов крови в мозге;
- ишемический – тромботическая закупорка просвета церебрального сосуда;
- комбинированный – окклюзия мозговых сосудов, осложненная геморрагиями. Наблюдается редко, чрезвычайно опасен.
Нарушение кровотока в сосудах мозга имеет два периода развития:
- перинатальный (от 28 недели внутриутробного развития до 1 месяца жизни новорожденного);
- ювенальный (у ребенка от месяца до 18 лет).
Перинатальный инсульт диагностируют чаще.
Возрастная специфика
Причины развития патологии и ее симптоматика зависят от возраста ребенка.
Возрастные особенности развития инсульта
| Критерий | Перинатальный инсульт | Ювенальный инсульт |
|---|---|---|
| Причины развития | Геморрагический инсульт у детей провоцируется внезапными родами, небольшим весом малыша, разрывом аневризмы. Ишемический вид патологии обусловлен врожденными сердечными пороками, обезвоживанием, инфекционными поражениями мозга, дефицитом белка | Кровоизлияние может произойти из-за разрыва аневризмы, воспаления стенок сосудов (васкулит), заболеваний крови, наркозависимости, черепных травм. Тромбообразованию способствуют врожденные патологии церебральных сосудов, пороки сердца, онкологические заболевания, травмы шеи |
| Симптомы | В первые три дня после появления на свет у малыша проявляются беспокойство, беспричинная тревожность, постоянный однообразный плач, проблемы со сном, вялость, безучастность. Любое прикосновение или звук провоцирует бурную реакцию. Страдают глотательные и сосательные рефлексы, наблюдается частое срыгивание. Возникают судороги конечностей, мышцы затылка постоянно напряжены. Появляется прогрессирующее косоглазие | Обычно наблюдаются признаки геморрагического инсульта: перекошенная улыбка, проблемы с подвижностью конечностей, нечленораздельная речь, интенсивная головная боль. На фоне общей слабости немеют конечности, возникают судороги. Головокружения вызывают проблемы с координацией движений (иногда до обмороков). Возникает сильная рвота, нередко на один глаз ухудшается зрение, ослабевают глотательные рефлексы. Иногда наблюдается односторонний паралич |
Геморрагический ювенальный инсульт может закончиться летальным исходом.

Инсульт: особенности видов
Ишемический и геморрагический инсульты отличаются проявлениями и причинами возникновения. Свои тонкости есть и у терапии этих разновидностей патологии.
Особенности ишемического и геморрагического видов инсульта
| Критерий | Инсульт | |
|---|---|---|
| Геморрагический | Ишемический | |
| Причины развития | Патологии внутриутробного развития – структурные изменения церебральных сосудов, аневризмы, инфекционные поражения сосудов. Вирусные и бактериальные воспаления структур мозга, новообразования, травмы черепа. Эндокринные заболевания, высокое давление крови | Пороки сердца (врожденные, приобретенные), патологии крови (повышенная вязкость, быстрая свертываемость). Ветряная оспа, энцефалит, менингит, васкулит, патологии обменных процессов, аллергические реакции. Длительные спазмы церебральных сосудов, оперативное вмешательство на мозге, сердце, высокое давление крови |
| Диагностика | МРТ, обычная или спиральная КТ, ангиография, люмбальная пункция. Для прослеживания эволюции патологии рекомендуются повторные КТ-исследования. Следует провести дифференциальную диагностику от ишемического инсульта. Внутримозговые гематомы дифференцируют от гематом иной этиологии, геморрагий в очаг ишемии и новообразования | Анализы крови (общий и биохимический), коагулография, клинический анализ мочи, МРТ, КТ. Необходима дифдиагностика от геморрагического инсульта, от острой метаболической, гипертонической, токсической энцефалопатии, новообразований мозга, инфекционных патологий мозга (абсцесс, энцефалит) |
| Специфическое лечение | Основа терапии – нормализация давления крови (Нитропруссид натрия, Эналаприл, Амлодипин, Лозартан). С признаками отека мозга борются введением глюкокортикоидов (Дексаметазон). При кровоизлияниях под мозговые оболочки назначают Аминокапроновую кислоту. Кровь останавливают Этамзилатом, для улучшения проницаемости сосудистых стенок применяют Рутин, Аскорбиновую кислоту. Сосудистые спазмы снимает Нимотоп. Оперативное лечение – клипирование аневризмы, катетеризация поврежденного сосуда | Для улучшения мозгового кровоснабжения мозга внутривенно вводят Реополиглюкин, Актилизе, Трентал на хлориде натрия. Назначают препараты Аспирина. В живот подкожно вводят Гепарин (Логипарин, Далтепарин, Фраксипарин). Показаны сосудоактивные препараты (Эуфиллин, Циннаризин, Винпоцетин), ноотропы (Церебролизин, Мексидол, Пирацетам, Глицин). Нередко используют Глиатилин. Оперативная терапия – удаление пораженного сосуда, восстановление кровоснабжения шунтированием |
У новорожденных при правильном уходе последствия кровоизлияний в мозг не приводят к значительным проблемам. Но на выздоровление влияют разные факторы, в том числе и верно проведенная реабилитация.
Общие принципы лечения
Для оказания первой помощи проводят ряд действий:
- Уложить ребенка, приподняв ему голову;
- Раскрыть окна, обеспечив достаточный доступ воздуха;
- Расстегнуть или снять обтягивающую одежду;
- При рвоте и возникновении судорог повернуть набок голову, при необходимости очистить полость рта;
- Вызвать бригаду медиков;
- При прекращении дыхания провести реанимационные действия.

Все мероприятия следует проводить быстро и четко, от этого зависит дальнейшее восстановление ребенка. Базисная терапия проводится в стационаре и устраняет опасность жизни ребенка:
- нормализует давление, ритм сердца;
- локализует отек мозга;
- восстанавливает обменные процессы;
- снимает судороги и боль.
Основная терапия зависит от формы инсульта.
Меры реабилитации
Восстановительные мероприятия следуют после острейшей фазы инсульта. Они проводятся в два этапа:
- в основе первого лежат назначения врача, правильное питание, соблюдение покоя. Показаны лечебные массажи, физиопроцедуры, ЛФК. Затем в процесс реабилитации включают занятия с реабилитологом, логопедом, психологом;
- второй разрабатывается индивидуально. Его продолжительность зависит от выраженности неврологических нарушений.
Наилучший вариант второго этапа – нахождение ребенка в реабилитационном центре. Используя необходимое медицинское оборудование, медицинские сотрудники помогут восстановить:
- моторику (обучающие пособия);
- мышечный тонус, двигательную координацию (массаж, ЛФК, электростимуляция, аппликации парафином);
- речь (упражнения с нейропсихологом, логопедом, курсовой массаж кистей рук);
- умственную деятельность (прием нейротрофических препаратов, ноотропов).
Дети после инсульта восстанавливаются быстрее, чем взрослые. Функции погибших нейронов берут на себя другие клетки головного мозга. Это медленный и трудный процесс, но малышам гораздо легче восстановить утраченные функции.
Кровоизлияние в мозг – это течение крови из травмированного сосуда вовнутрь черепной коробки и серого вещества мозга, при котором диагностируется достаточно серьезное повреждение внутренних тканей и органов, с последующим нарушением всей функциональности организма.
В большинстве своем обусловлено это травмированием черепной коробки и головного мозга ребенка во время родов, хотя спровоцировать повреждение может и халатность врачей, недоношенность или, наоборот, переношенность плода. Само же излияние крови в мозг может выйти в любой его зоне.
Виды кровоизлияния в мозг у младенца
В соответствии с классификацией, которую дает ВОЗ, то излияние крови в мозг делят на 4 последующих вида, которые определены собственным местоположением.
Эпидуральное
В данном случае имеет место кровоизлияние , образующееся из поврежденного сосуда и расположено меж черепной коробкой и наружной оболочкой серого вещества. Такое кровотечение может возникать при травмах головы, в том числе и в процессе родовой деятельности матери и появления ребенка на свет, бытовых травмах и повреждениях.
В случае диагностирования данного вида кровоизлияния у ребенка:
- будут расширяться зрачки и, как правило, в глазу со стороны травмы;
- снижение ритмики сердца;
- проблемы с дыханием , вплоть до приступов удушья и судорожного сведения мышц.
Особенность данного кровоизлияния есть то, что симптоматика будет проявлять себя не сразу, а спустя 5-6 часов после того, как имеет место разрыв сосудов. Если не назначить своевременно эффективное лечение – состояние пациента резко ухудшиться, малыш может впасть в коматозное состояние – это самое тяжелое из всех видов кровоизлияния.
Субдуральное
В этом случае очагом локализации кровотечения есть область меж мягкими тканями и твердой оболочкой мозга – частой первопричиной есть слишком затянувшиеся роды или же, наоборот, стремительное разрешение от родов.
Так, при прохождении родового пути кости черепа малыша могут травмировать сосудистую сетку – в результате идет нагрузка на серое вещество и как следствие обширные расстройства неврологической теологии .
Субарахноидальное
Данный вид кровоизлияния у малышей диагностируется чаще всего – в этом случае сосуд лопается и кровь вытекает меж внутренней оболочкой и серым веществом мозга.
Причиной развития данной патологии может быть утоньшение сосуда либо же полученная травма – его чаще всего диагностируют у недоношенного ребенка, в особенности, если родовая деятельность самой роженицы затянулась и была оказана акушерская помощь.При диагностировании данного вида кровоизлияния весь оставшийся продукт распада крови приводит к воспалению оболочки мозга.
Проявлять данная патология может себя тем, что:
- малыш не спит и всегда лежит, открыв глаза;
- на любой раздражитель в виде звука или шума, света реагирует криками и плачем.
Если имело место субарахноидальное кровоизлияние, то у младенца:
- голова будет увеличиваться в размерах;
- могут косить глаза и двигаться непроизвольно;
- мышцы затылка будут заметно напряжены;
- часты приступы мышечных судорог.
Негативная симптоматика может проявлять себя как сразу же после появления малыша на свет, так и спустя 2-3 дня после родов. При своевременном, оперативном диагностировании и лечении патология успешно устраняется и не приводит к развитию негативных последствий.
Кровоизлияние в вещество головного мозга и желудочки
В этом случае кровь попадает прямиком в ткани и само серое вещество мозга, а также в пространство меж желудочками, полости мозга. Подобное кровоизлияние чаще всего диагностируют у сильно недоношенного малыша, появившихся на свет до 32-й недели срока , у которого мозг недоразвит.
Причины и признаки
В большинстве своем кровоизлияние в мозг врачи диагностируют у недоразвитых деток – так по статистике у новорожденных, появившихся на свет с весом до 1.5 кг подобная патология диагностирована у 50% .
Если ребенок доношен, нормально развит и сформирован, то согласно медицинской статистики патология проявляет себя лишь в одном случае на каждую тысячу новорожденных. Достаточно обнадеживающая статистика.
Говоря о самих же первопричинах, которые могут привести к кровоизлиянию в головной мозг и серое вещество, то в большинстве своем медики выделяют среди них следующие:
- большая недоношенность в утробе матери или же наоборот – переношенность плода, затянувшееся внутриутробное развитие;
- если беременность протекала с определенной патологией – имело место внутриутробное заражение или же гипоксия либо иная причина;
- большая по своим размерам голова плода , которая не соответствует размеру родовых путей и в процессе появления на свет кости черепа были смещены и так травмировали сосуды головы;
- слишком стремительные по времени роды или же наоборот –затянувшееся родоразрешение, когда плод может переживать кислородное голодание и повышение внутричерепного давления, приведшее к разрыву сосудов;
- неправильные, неквалифицированные действия врача – гинеколога, акушера при родах, когда медики могли сильно потянуть плод при выходе из родовых путей или иным путем повредить головку;
В любом случае какой бы ни была первопричина – главное, своевременно диагностировать кровоизлияние в мозг и начать курс эффективного и адекватного лечения. В отношении признаков, то симптоматика патологии будет рассмотрена ниже и зависит от места локализации кровоизлияния.
Степени развития патологии
По классификации, которая принята у всех врачей и утверждена Всемирной Организацией Здравоохранения, кровоизлияния в мозг условно делят на 3 степени, хотя некоторые авторы научных работ выделяют их на практике 4 – именно их и будем рассматривать:
- первая степень – при диагностировании данной степени кровоизлияния стоит сказать то, что поражение ограничивается в своем объеме лишь стенкой желудочков, где кровь не будет вытекать в саму их полость.
- вторая степень. В данном случае кровь при кровоизлиянии будет непосредственно попадать в полость желудочков головного мозга.
- третья степень. При третьей степени кровь будет проникать в боковые желудочки и просветы меж ними, когда будут видны элементы крови при проведении исследований при помощи МРТ. Чаще всего в таких случаях назначают оперативное вмешательство и результат будет напрямую зависеть от степени поражения мозга, а также развития гидроцефалии.
- четвертая степень . При диагностировании 4 степени кровоизлияние будет диагностировано в боковых желудочках, а также в сером веществе мозга.
В зависимости от размера кровоизлияния его медики могут делиться на:
- легкую форму , когда кровоизлияние имеет размер от 0.5 и до 1 см.;
- среднюю – размер кровоизлияния варьирует в пределах от 1 и до 1.5 см.;
- тяжелую степень – в этом случае кровоизлияние имеет размер более 1.5 см.
Симптоматика
Чаще всего кровоизлияние возникает внезапно, и клиническое проявление патологии напрямую будет зависеть от объема крови, а также в каком месте имела место гематома и тип ее формирования:

Чем опасно кровоизлияние?
Говоря об опасности, которую несет данная патология ребенку, стоит принимать в расчет степень поражения – мозг отличается такой удивительной способностью самостоятельно восстанавливаться .
В силу этой его особенности достаточно отметить, что при незначительном излиянии крови – у многих малышей есть прекрасные шансы при правильно назначенном лечении на успешное выздоровление. Но сам процесс может затянуться на долгий срок – от 4 месяцев и нескольких лет.
Но в отношении более тяжкого проявления патологии прогнозы в отношении кровоизлияния в мозг весьма неутешительны. Если имеет место весьма серьезное поражение головного мозга, то патология может привести к задержке в развитии ребенка, ДЦП, эпилептическим приступам и гидроцефалии, а также смерти.
Лечение
Исключительно медик может назначать курс лечения и в этом случае достаточно понимать, что единой схемы и способа лечения не существует. Курс лечения составляется с учетом течения болезни, степени повреждения мозга и существующих симптомов. Главной задачей есть восстановление нормальной работы ЦНС и сердца, нормализация работы надпочечников и кровотока.
Сам курс лечения включает в себя:

В любом случае такой малыш нуждается в тщательном уходе и профилактике – в этом случае стоит исключить любую вероятность травмирования и кровотечения, факторы, которые могут вызвать осложнение. Также могут назначаться и курс приема медикаментов, которые улучшают обменные процессы в мозге – такими препаратами может быть Церебролизин, Аминалон .
Ребенку в обязательном порядке:
- назначают несколько курсов лечебного массажа и гимнастики – они позволят улучшить кровоток и состояние ЦНС.
- Также назначают и курс занятий с логопедом для малышей более старшего возраста.
В любом случае при выписке из роддома, такие малыши ставятся на учет у таких узкопрофильных врачей, как невропатолог и ортопед.
Последствия
Если у ребенка:
- Диагностировано массивное по своему объему кровоизлияние , сопровожденное разрывом намета мозжечка или же серпа – это приводит к сиюминутному ухудшению состояния здоровья, а также летальный исход практически сразу же после появления на свет.
- Если идет массивное излияние крови в головной мозг, в частности когда его локализация – кора головного мозга, то может возникать огромные гематомы, которые после рассасываются и после них остаются порэнцефалическая киста.
- Если имеет место внутрижелудочковые кровоизлияния , тогда следствием есть расширение желудочков, то в 80 процентах патология не вызывает постгеморрагическую гидроцефалию. Данный диагноз развивается лишь у 10-13%всех малышей, которые перенесли излияние крови вовнутрь желудочков.
В первое время негативная симптоматика может не проявлять себя, показывая такими симптомами, как быстрый рост головы, угнетение ЦНС и набухание родничка, расхождение шов черепной коробки лишь спустя 3-4 недели. В 6 из 10 случаев постгеморрагическая гидроцефалия прекращает свой рост или же идет обратный процесс развития.
21.09.2016