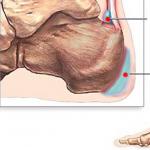
Сердечная мышца, в отличие от других мышц тела, которые часто пребывают в состоянии покоя, работает непрерывно. Поэтому она имеет очень высокую потребность в кислороде и питательных веществах, а значит, нуждается в надёжном и непрерывном снабжении кровью. Коронарные артерии предназначены для непрерывной подачи крови, необходимой для того, чтобы миокард работал должным образом.
Васкулатура миокарда
Из-за непроницаемости внутренних стенок сердца (эндокарда) и большой толщины миокарда, сердце не лишено возможности воспользоваться кровью, содержащейся в собственных камерах, для получения кислорода и питания. Поэтому оно обладает собственной системой кровоснабжения, состоящей из коронарных сосудов сердца. За общее распределение крови отвечают две основные коронарные (венечные) артерии:
- левая (ЛКА или LCA);
- и правая (ПКА или RCA).

Обе они начинают свой путь из соответствующих синусов у основания аорты, расположенных позади створок аортального клапана, как показано на схеме коронарных артерий. Когда сердце расслаблено, поток крови заполняет его карманы и затем входит в коронарные артерии. Поскольку ЛКА, ПКА лежат на поверхности сердца, их называют эпикардиальными, их ответвления, проходящие глубоко в миокарде, называют субэпикардиальными. У большинства людей две венечные артерии, но около 4% обладают и третьей, называемой задней (на схеме артерий сердца она не показана).
Главный ствол ЛКА имеет диаметр просвета, нередко превышающий 4,5 миллиметра, и является одним из самых коротких и самых важных сосудов организма. Как правило, он имеет протяжённость от 1 до 2 см, но может составлять всего 2 мм в длину до точки деления. Левая корональная артерия делится на две ветви:
- переднюю нисходящую или межжелудочковую (ПМЖВ);
- огибающую (ОВ).
Левая передняя нисходящая (передняя межжелудочковая ветвь), как правило, начинается как продолжение ЛКА. Её размер, длина и протяжённость являются ключевыми факторами в балансе поставки крови к МЖП (межжелудочковой перегородке), ЛЖ (левому желудочку), большей части как левого, так и правого предсердий. Проходя вдоль продольной сердечной борозды, она направляется к верхушке сердца (в некоторых случаях продолжается за неё на заднюю поверхность). Боковые ответвления ПМЖВ лежат на передней поверхности ЛЖ, питая его стенки.

Русло ОВ, отводится от ЛКА обычно под прямым углом, проходя по поперечной борозде, достигает края сердца, огибает его, переходит на заднюю стенку ЛЖ и, в виде задней нисходящей артерии, доходит до верхушки. Одно из основных ответвлений ОВ - ветви тупого края (ВТК), питающие боковую стенку ЛЖ.
Просвет (ПКА) составляет около 2,5 мм и более. Анатомическое строение ПКА индивидуально и является определяющим для типов кровоснабжения миокарда. Важнейшая роль - питание областей сердца, ответственных за регулировку сердечного ритма.
Виды кровоснабжения сердца
Приток крови к передним и боковым поверхностям миокарда является достаточно стабильным и не подвержен индивидуальным изменениям. В зависимости от того, где находятся коронарные артерии и их ответвления по отношению к задней части или поверхности диафрагмы миокарда, различают три вида кровоснабжения сердца:
- Средний. Состоит из хорошо развитых ПМЖВ, ОВ и ПКА. Кровоснабжающими сосудами полностью для ЛЖ и от двух третей до половины МЖП служат ответвления ЛКА. ПЖ и остальная часть МЖП получают питание из ПКА. Это наиболее распространённый тип.
- Левый. В этом случае кровоток в ЛЖ, всю МЖП и часть задней стенки ПЖ осуществляется сетью ЛКА.
- Правый. Выделяют, когда ПЖ и задняя стенка ЛЖ питаются от ПКА.
 Эти структурные изменения динамичны, точно определить их можно только с помощью коронарографии. Существует важная особенность, характерная для сердечного кровообращения, заключающаяся в наличии коллатералей. Так называют образующиеся между основными сосудами альтернативные маршруты, способные активизироваться в момент, когда по какой-либо причине блокируется работающий, чтобы взять на себя функции пришедшего в негодность. Коллатеральная сеть наиболее развита у пожилых людей, страдающих от коронарных патологий.
Эти структурные изменения динамичны, точно определить их можно только с помощью коронарографии. Существует важная особенность, характерная для сердечного кровообращения, заключающаяся в наличии коллатералей. Так называют образующиеся между основными сосудами альтернативные маршруты, способные активизироваться в момент, когда по какой-либо причине блокируется работающий, чтобы взять на себя функции пришедшего в негодность. Коллатеральная сеть наиболее развита у пожилых людей, страдающих от коронарных патологий.
Именно поэтому в критических ситуациях, связанных с блокировкой главных сосудов миокарда, максимальному риску подвержены молодые люди.
Нарушения в венечных артериях
Коронарные артерии с аномальной структурой - не редкость. Полного тождества в строении кровообращения у людей нет как со стандартами анатомии, так и друг с другом. Различия возникают по многим причинам. Их можно разделить на две группы:
- наследственные;
- приобретённые.
 Первые могут быть результатом аномальной вариативности, а ко вторым относят последствия травм, операций, воспалений и других заболеваний. Диапазон последствий от нарушений может быть огромен: от бессимптомных до угрожающих жизни. Анатомические изменения коронарных сосудов включают в себя их положение, направление, количество, размер и длину. Если врождённые отклонения существенны, они дают о себе знать ещё в раннем возрасте и подлежат лечению у детского кардиолога.
Первые могут быть результатом аномальной вариативности, а ко вторым относят последствия травм, операций, воспалений и других заболеваний. Диапазон последствий от нарушений может быть огромен: от бессимптомных до угрожающих жизни. Анатомические изменения коронарных сосудов включают в себя их положение, направление, количество, размер и длину. Если врождённые отклонения существенны, они дают о себе знать ещё в раннем возрасте и подлежат лечению у детского кардиолога.
Но чаще такие изменения обнаруживаются случайно или на фоне другого заболевания. Закупорка или разрыв одного из коронарных сосудов приводит к последствиям ухудшения кровообращения, пропорциональным значению повреждённого сосуда. Нормальная работа основных сосудов миокарда и проблемы в их функционировании всегда находят отражение в типичных клинических симптомах и записях ЭКГ.
Проблемы с кровоснабжением миокарда дают о себе знать при превышении физических или эмоциональных нагрузок. Это особенно важно помнить, поскольку некоторые коронарные аномалии могут быть причиной внезапной остановки сердца при отсутствии основных заболеваний.
Ишемическая болезнь сердца
ИБС возникает, когда артерии, снабжающие сердечную мышцу кровью, становятся хрупкими и сужаются из-за отложений на стенках. Это вызывает кислородное голодание миокарда. В XXI веке ИБС - наиболее распространённый тип заболевания сердца и главная причина смерти во многих странах. Основные признаки и последствия сокращения коронарного кровотока:

Если сокращение или отсутствие кровотока в коронарных сосудах происходит из-за стенозного поражения сосуда, то восстановить кровоснабжение можно с помощью:

 Если недостаточность кровотока вызвана тромбами (тромбоз), то применяют введение лекарств, растворяющих сгустки. Аспирин и антитромбоцитарные препараты используют, чтобы предотвратить возобновление тромбоза.
Если недостаточность кровотока вызвана тромбами (тромбоз), то применяют введение лекарств, растворяющих сгустки. Аспирин и антитромбоцитарные препараты используют, чтобы предотвратить возобновление тромбоза.
Right coronary artery (RCA), right main coronary artery.
Правая коронарная артерия отходит от правого аортального (1-го лицевого) синуса, чаще всего в виде ствола, идущего кзади по правой атриовентрикулярной борозде, огибающей трехстворчатый клапан, и направляющегося к кресту сердца.
The RCA typically arises from the right sinus of Valsalva (RSV) of the ascending aorta, passes anteriorly and to the right between the right auricle and the pulmonary artery and then descends vertically in the right atrioventricular sulcus. When the RCA reaches the acute margin of the heart, it turns to continue posteriorly in the sulcus onto the diaphragmatic surface and base of the heart.
Одноплоскостная анатомическая схема строения венечно-артериального дерева и сердечного комплекса. А - система левой венечной артерии (ЛВА), Б: система правой венечной артерии (ПВА).
1 - первый лицевой синус аорты, 2 - второй лицевой синус аорты.
А - аорта, ЛА - легочная артерия, УПП - ушко правого предсердия, УЛП - ушко левого предсердия, ПМЖВ - передняя межжелудочковая ветвь, ОВ - огибающая ветвь, ДВ - диагональная ветвь, ВТК - ветвь тупого края, АСУ - артерия синусного узла, КА - конусная артерия, BOK - ветвь острого края, а.АВУ - артерия атриовентрикулярного узла,
ЗМЖВ - задняя межжелудочковая ветвь.
Источник:
Бокерия Л. А., Беришвили И. И. Хирургическая анатомия венечных артерий. М.: Издательство НЦССХ им. А. Н. Бакулева РАМН, 2003.
КА – конусная артерия (ветвь артериального конуса).
Conus branch, infundibular branch, conus arteriosus branch.
Конусная артерия - первая крупная ветвь правой коронарной артерии, но может отходить самостоятельным устьем от 1-го лицевого синуса аорты. Конусная артерия снабжает артериальный конус (conus arteriosus) и переднюю стенку правого желудочка и может участвовать в кровоснабжении передней межжелудочковой перегородки.
The artery has a variable distribution, but usually supplies a region of the anterior interventricular septum and the conus of the main pulmonary artery (hence its name). Although an acute occlusion of the tiny artery has been shown to result in S-T elevation, another more important role it serves in pathophysiology is that of a route of collateral circulation. The conus artery has been shown to collateralise with the more distal acute marginal branch in RCA stenosis/obstruction, and collateralise with the left anterior descending artery (LAD) in LAD stenosis/obstruction, providing a potentially vital collateral pathway.
АСУ – артерия синусного узла (ветвь синусового узла, артерия синусно-предсердного узла (а.СПУ), ветвь синусно-предсердного узла).
Sinoatrial nodal artery (SANa), sinus node artery, sinoatrial nodal branch, SA nodal artery, right SA node branch.
Артерия синусного узла - основная артерия, обеспечивающая кровоснабжение синусно-предсердного узла, и ее повреждение приводит к необратимым нарушениям ритма сердца. АСУ также участвует в кровоснабжении большей части межпредсердной перегородки и передней стенки правого предсердия.
Артерия синусного узла, как правило, отходит от доминантной артерии (см. типы кровоснабжения сердца). При правом типе кровоснабжения сердца (примерно в 60% случаев) АСУ является второй ветвью правой коронарной артерии и отходит от ПКА напротив места отхождения конусной артерии, но может отходить и от 1-го лицевого синуса самостоятельно. При левом типе кровоснабжения сердца артерия синусного узла отходит от огибающей ветви ЛКА.
The sinoatrial nodal artery (SANa) supplies blood to the sinoatrial node (SAN), Bachmann"s bundle, crista terminalis, and the left and right atrial free walls. The SANa most frequently originates from either the right coronary artery (RCA) or the left circumflex branch (LCX) of the left coronary artery (LCA).
Артерия Кюгеля (большая ушковая артерия).
Kugel"s artery, atrial anastomotic branch, Kugel"s anastomotic branch (Lat.: arteria auricularis magna, arteria anastomotica auricularis magna, ramus atrialis anastomoticus).
Артерия Кюгеля является анастомозирующей между системами правой и левой коронарных артерий. В 66% случаев она является ветвью ЛКА или артерии СПУ, отходящей от нее, в 26% - ветвью обеих коронарных артерий или артерии СПУ, отходящей от них одновременно, и в 8% случаев - ветвью более мелких ветвей, отходящих от правой и левой коронарных артерий к предсердиям.
АДВа. – адвентициальная артерия.
Третья ветвь ПКА. Адвентициальная артерия может быть ветвью конусной артерии либо отходить самостоятельно от аорты. Она направляется вверх и вправо и лежит на передней стенке аорты (выше синотубулярного соединения), направляясь влево и исчезая в жировом футляре, окружающем магистральные сосуды.
АОК - артерия острого края (правая краевая артерия, правая краевая ветвь, ветвь острого края).
Acute marginal artery, right marginal branch, right marginal artery.
Артерия острого края является одной из самых крупных ветвей ПКА. Она спускается от ПКА по острому правому краю сердца и образует мощные анастомозы с ПМЖВ. Участвует в питании передней и задней поверхностей острого края сердца.
А.ПЖУ - артерия предсердно-желудочкового узла (артерия атриовентрикулярного узла).
AV node artery, AV nodal artery (branch), AVN artery.
Артерия (ветвь) предсердно-желудочкового узла отходит от ПКА в области креста сердца.
ЗМЖВ – задняя межжелудочковая ветвь, задняя межжелудочковая артерия, задняя нисходящая артерия.
Posterior descending artery (PDA), posterior interventricular artery (PIA).
Задняя межжелудочковая ветвь может быть непосредственным продолжением ПКА, но чаще является ее ветвью. Проходит в задней межжелудочковой борозде, где отдает задние септальные ветви, которые анастомозируют с септальными ветвями ПМЖВ и питают терминальные отделы проводящей системы сердца. При левом типе кровоснабжения сердца ЗМЖВ получает кровь из левой коронарной артерии, отходя от огибающей ветви или ПМЖВ.
Задние септальные ветви, нижние септальные (перегородочные) ветви.
Posterior septal perforators, posterior septal (perforating) branches.
Задние ("нижние") септальные ветви отходят от ЗМЖВ в задней межжелудочковой борозде, которые анастомозируют с "передними" септальными (перегородочными) ветвями ПМЖВ и питают терминальные отделы проводящей системы сердца.
Заднебоковая ветвь левого желудочка (заднебоковая левожелудочковая ветвь).
Right posterolateral artery, posterolateral artery (PLA), posterior left ventricular (PLV) artery.
Приблизительно в 20% случаев ПКА формирует заднебоковую ветвь левого желудочка.
Левая коронарная артерия и ее ветви
ЛКА – левая коронарная артерия (ЛВА – левая венечная артерия, ОС ЛКА – основной ствол левой коронарной артерии, ствол левой коронарной артерии, главный ствол левой венечной артерии).Left coronary artery (LCA), left main coronary artery (LMCA), main stem of the left coronary artery, left main stem.
Как правило, левая коронарная артерия отходит одним стволом от левого (2-го лицевого) синуса аорты. Ствол ЛКА обычно короткий и редко превышает 1,0 см., огибает сзади легочный ствол, и на уровне нелицевого синуса легочной артерии делится на ветви, чаще две: ПМЖВ и ОВ. В 40-45% случаев ЛКА еще до деления на ПМЖВ и ОВ может отдавать артерию, питающую синусный узел. Эта артерия также может отходить от ОВ ЛКА.
The LMCA typically originates from the left sinus of Valsalva (LSV), passes between the right ventricle outflow tract and the left auricle and quickly bifurcates into the LAD and the LCX arteries. Its normal length varies from 2 mm to 4 cm.

Ствол левой коронарной артерии - деление на ПМЖВ и ОВ
Источник:
Coronary anatomy and anomalies. Robin Smithuis and Tineke Willems. Radiology department of the Rijnland Hospital Leiderdorp and the University Medical Centre Groningen, the Netherlands.
ПМЖВ – передняя межжелудочковая ветвь (передняя нисходящая артерия, левая передняя нисходящая артерия, левая передняя межжелудочковая артерия).
Left anterior descending artery (LAD), anterior interventricular artery (AIA), anterior descending coronary artery.
Передняя межжелудочковая ветвь отходит от ствола ЛКА и следует вниз вдоль передней межжелудочковой перегородки. В 80% случаев она доходит до верхушки и, обогнув ее, переходит на заднюю поверхность сердца.
Правожелудочковая ветвь
Правожелудочковая ветвь - непостоянная ветвь ПМЖВ, отходит от ПМЖВ на передней поверхности сердца.
Септальные ветви ПМЖВ (перегородочные ветви ПМЖВ, «передние» перегородочные ветви).
Septal perforators, the septal branches (arteries), the septal perforator branches, perforator branches.
Септальные ветви ПМЖВ сильно варьируют в размерах, числе и распределении. Крупная первая септальная ветвь ПМЖВ (она же передняя септальная ветвь, передняя септальная артерия, 1-я СВ) питает переднюю часть межжелудочковой перегородки и участвует в кровоснабжении проводящей системы сердца. Остальные септальные ветви ПМЖВ («передние»), как правило, имеют меньший размер. Они сообщаются с аналогичными перегородочными ветвями ЗМЖВ («нижние» септальные ветви).
Диагональная ветвь ПМЖВ (ДВ - диагональные ветви, диагональные артерии).
Diagonal arteries (DB - diagonal branches), the diagonals.
Диагональные ветви отходят от ПМЖВ и следуют вдоль переднелатеральной поверхности левого желудочка. Их несколько, обозначаются номерами сверху вниз: 1-я, 2-я, 3-я диагональные артерии (ветви). Кровоснабжают переднюю часть левого желудочка. Первая диагональная ветвь обычно является одной из тех ветвей, которые питают верхушку.
Срединная артерия (промежуточная ветвь)
Intermediate artery, intermediate branch, ramus intermedius (RI), median (intermedian)branch.
Примерно в 20-40% случаев ствол ЛКА делится не на две, а на три ветви: «диагональная ветвь» отходит от ствола ЛКА наравне с ОВ и ПМЖВ и в таком случае она называется срединной артерией. Срединная артерия является эквивалентом диагональной ветви и снабжает кровью свободную стенку левого желудочка.
The ramus intermedius (RI) is an artery arising between the left anterior descending artery (LAD) and the CX. Some call it a high diagonal (D) or a high obtuse marginal (OM) artery.
In this normal variant, the LMCA can trifurcate into a LAD, a LCX and a ramus intermedius. The ramus intermedius typically supplies the lateral and inferior walls, acting as a diagonal or obtuse marginal branch, while the arteries that usually supply this territory are small or absent.

Сердце – важнейший орган для поддержания жизни человеческого организма. Посредством своих ритмичных сокращений оно разносит кровь по всему телу, обеспечивая питание всех элементов.
За насыщение кислородом самого сердца отвечают коронарные артерии . Другое распространённое их название - венечные сосуды.
Цикличное повторение такого процесса обеспечивает бесперебойное кровоснабжение, что поддерживает сердце в рабочем состоянии.
Коронары – это целая группа сосудов, которые кровоснабжают сердечную мышцу (миокард). Они доносят богатую кислородом кровь ко всем участкам сердца.
Отток, обеднённой его содержанием (венозной) крови, осуществляют на 2/3 большая вена, средняя и малая, которые вплетены в единый обширный сосуд – венечный синус. Остаток выводится передними и тебезиевыми венами.
При сокращении сердечных желудочков затвор отгораживает артериальный клапан. Коронарная артерия в этот момент почти полностью заблокирована и кровообращение в этой области прекращается.
Поступление крови возобновляется после раскрытия входов в артерии. Заполнение синусов аорты происходит из-за невозможности возвращения крови в полость левого желудочка, после его расслабления, т.к. в это время перекрываются заслонки.
Важно! Коронарные артерии – это единственно возможный для миокарда источник поступления крови, поэтому любое нарушение их целостности или механизма работы очень опасно.
Схема строения сосудов коронарного русла
Строение коронарной сети имеет разветвлённую структуру: несколько больших ответвлений и множество более мелких.
Артериальные ветви берут своё начало от луковицы аорты, сразу после заслонки аортального клапана и, огибая поверхность сердца, осуществляют кровоснабжение его разных отделов.
Эти сосуды сердца состоят из трёх слоёв:
- Начальный – эндотелий;
- Мышечный волокнистый слой;
- Адвентиция.
Такая многослойность делает стенки сосудов очень эластичными и прочными . Это способствует правильному кровотоку даже в условиях высокой нагрузки на сердечно-сосудистую систему, в т.ч., при интенсивных занятиях спортом, которые увеличивают скорость движения крови до пяти раз.
Виды коронарных артерий
Все сосуды, составляющие единую артериальную сеть, исходя из анатомических подробностей их расположения, разделяют на:
- Основные (эпикардиальные)
- Придаточные (остальные ответвления):
- Правая коронарная артерия . Её основная обязанность – это питание правого сердечного желудочка. Частично снабжает кислородом стенку левого сердечного желудочка и общую перегородку.
- Левая коронарная артерия . Осуществляет приток крови во все другие сердечные отделы. Она представляет собой разветвление на несколько частей, число которых зависит от личностных характеристик конкретного организма.
- Огибающая ветвь . Является ответвлением от левой части и питает перегородку соответствующего желудочка. Она подвержена усиленному истончению при наличии малейших повреждений.
- Передняя нисходящая (большая межжелудочковая) ветвь. Тоже исходит из левой артерии. Составляет основу поступления питательных веществ для сердца и перегородки между желудочками.
- Субэндокардиальные артерии . Они считаются частью общей коронарной системы, но проходят в глубине сердечной мышцы (миокарда), а не на самой поверхности.
 Все артерии находятся непосредственно на поверхности самого сердца (кроме субэндокардиальных сосудов). Их работа регулируется собственными внутренними процессами, которые также контролируют точный объём крови, поставляемый для миокарда.
Все артерии находятся непосредственно на поверхности самого сердца (кроме субэндокардиальных сосудов). Их работа регулируется собственными внутренними процессами, которые также контролируют точный объём крови, поставляемый для миокарда. Варианты доминантного кровоснабжения
Доминирующие, питающие заднюю нисходящую ветвь артерии, которые могут быть как правыми, так и левыми.
Определяют общий тип кровоснабжения сердца:
- Правое кровоснабжение является доминантным, если эта ветвь отходит от соответствующего сосуда;
- Левый тип питания возможен, если задняя артерия – это ответвление от огибающего сосуда;
- Сбалансированным можно считать кровоток, если он поступает одновременно из правого ствола и из огибающей ветви левой коронарной артерии.
Справка. Преобладающий источник питания определяется на основании общего поступления кровотока именно к предсердно-желудочковому узлу.
В подавляющем большинстве случаев (около 70%) у человека наблюдается доминанта правого кровоснабжения. Равноценная работа обеих артерий присутствует у 20% людей. Левое доминантное питание через кровь проявляется только в оставшихся 10% случаев.
Что такое коронарная сердечная болезнь?
Ишемической болезнью сердца (ИБС), также именуемой коронарной (КБС), называют любое заболевание, связанное с резким ухудшением кровоснабжения сердца, вследствие недостаточной деятельности коронарной системы.
 ИБС может иметь как острую форму, так и хроническую.
ИБС может иметь как острую форму, так и хроническую. Наиболее часто она проявляется на фоне атеросклероза артерий, возникающего из-за общего истончения или нарушения целостности сосуда.
В месте повреждения формируется бляшка, которая постепенно увеличивается в размерах, сужает просвет и тем самым препятствует нормальному течению крови.
В список коронарных болезней входит:
- Стенокардия;
- Аритмия;
- Эмболия;
- Артериит;
- Сердечный инфаркт;
- Искажение коронарных артерий;
- Смерть вследствие остановки сердца.
Для ишемической болезни характерны волнообразные скачки общего состояния, при которых хроническая фаза стремительно переходит в острую фазу и наоборот.
Как определяются патологии
Коронарные заболевания проявляются тяжёлыми патологиями, начальная форма которых – это стенокардия. Впоследствии она развивается в более серьёзные заболевания и для наступления приступов уже не требуется сильного нервного или физического напряжения.
Стенокардия
 Схема изменения коронарной артерии
Схема изменения коронарной артерии В обиходе подобное проявление ИБС иногда называют «жабой на груди». Это связано с возникновением приступов удушья, которые сопровождаются болью.
Изначально симптомы дают о себе знать в области грудной клетки, после чего распространяются на левую часть спины, лопатку, ключицу и нижнюю челюсть (редко).
Болевые ощущения – это результат кислородного голодания миокарда, обострение которого происходит в процессе физической, умственной работы, волнения или переедания.
Инфаркт миокарда
Сердечный инфаркт – это очень серьёзное состояние, сопровождающееся отмиранием отдельных частей миокарда (некроз). Это происходит из-за сплошного прекращения или неполного поступления крови в орган, которое, чаще всего, возникает на фоне формирования тромба в венечных сосудах.
 Блокировка коронарной артерии
Блокировка коронарной артерии - Острая боль в груди, которая отдаётся в соседние области;
- Тяжесть, скованность дыхания;
- Дрожь, мышечная слабость, потливость;
- Коронарное давление сильно понижено;
- Приступы тошноты, рвота;
- Страх, внезапные панические атаки.
Часть сердца, подвергшаяся некрозу, не выполняет своих функций, а оставшаяся половина продолжает свою работу в прежнем режиме. Это может стать причиной разрыва мёртвого участка. Если человеку не оказать срочную врачебную помощь, то высок риск летального исхода.
Нарушение сердечного ритма
Его провоцирует спазмированная артерия или несвоевременные импульсы, возникшие на фоне нарушения проводимость коронарных сосудов.
Основные симптомы проявления:
- Ощущение толчков в области сердца;
- Резкое замирание сокращений сердечной мышцы;
- Головокружение, расплывчатость, темнота в глазах;
- Тяжесть дыхания;
- Несвойственное проявление пассивности (у детей);
- Вялость в теле, постоянная усталость;
- Давящая и пролонгированная (иногда острая) боль в сердце.
Сбой ритма часто проявляется вследствие замедления процессов метаболизма, если эндокринная система не в порядке. Также её катализатором может быть продолжительный приём многих лекарственных препаратов.
Это понятие является определением недостаточной активности работы сердца, из-за чего наблюдается дефицит кровоснабжения всего организма.
Патология может развиваться как хроническое осложнение аритмии, инфаркта, ослабления сердечной мышцы.
Острое проявление чаще всего связано с поступлением токсичных веществ, травмами и резким ухудшением течения других болезней сердца.
Такое состояние нуждается в срочном лечении, иначе высока вероятность наступления смерти.
 На фоне заболеваний коронарных сосудов часто диагностируется развитие сердечной недостаточности
На фоне заболеваний коронарных сосудов часто диагностируется развитие сердечной недостаточности Основные симптомы проявления:
- Нарушение сердечного ритма;
- Затруднение дыхания;
- Приступы кашля;
- Затуманивание и потемнение в глазах;
- Отёк вен на шее;
- Отёк ног, сопровождающийся болезненными ощущениями;
- Отключение сознания;
- Сильная утомляемость.
Часто подобное состояние сопровождается асцитом (накоплением воды в брюшной полости) и увеличением печени. Если у пациента непрекращающаяся гипертония или сахарный диабет, то поставить диагноз невозможно.
Коронарная недостаточность
Сердечная коронарная недостаточность – самый часто встречающийся тип ишемического заболевания. Его диагностируют, если кровеносная система частично или полностью перестала снабжать кровью коронарные артерии.
Основные симптомы проявления:
- Сильные болевые ощущения в области сердца;
- Чувство «нехватки места» в груди;
- Обесцвечивание мочи и её повышенное выделение;
- Бледность кожи, изменение её оттенка;
- Тяжесть работы лёгких;
- Сиалорея (интенсивное слюноотделение);
- Тошнота, рвотные позывы, отторжение привычной пищи.
В острой форме болезнь проявляется приступом внезапной сердечной гипоксии, возникшей из-за спазма артерий. Хроническое течение возможно вследствие стенокардии на фоне скопления атеросклеротических бляшек.
Выделяется три стадии течения болезни:
- Начальная (слабовыраженная);
- Выраженная;
- Тяжёлая стадия, которая без должного лечения может привести к смерти.
Причины возникновения проблем с сосудами
Существует несколько факторов способствующих развитию ИБС. Многие из них – это проявление недостаточной заботы о своём здоровье.
Важно! На сегодняшний день, по данным медицинской статистики, сердечно-сосудистые заболевания являются причиной смертности №1 в мире.
 Каждый год от ИБС умирает более двух миллионов человек, большинство из которых – это часть населения «благополучных» стран, с удобным сидячим образом жизни.
Каждый год от ИБС умирает более двух миллионов человек, большинство из которых – это часть населения «благополучных» стран, с удобным сидячим образом жизни. Основными причинами ишемической болезни можно считать:
- Табакокурение, в т.ч. пассивное вдыхание дыма;
- Употребление пищи, перенасыщенной холестерином;
- Наличие избыточного веса (ожирение);
- Гиподинамия, как последствие систематического недостатка движения;
- Превышение нормы сахара в крови;
- Частое нервное напряжение;
- Артериальная гипертензия.
Есть ещё независящие от человека факторы, влияющие на состояние сосудов: возраст, наследственность и пол.
Женщины более стойко переносят такие недуги и поэтому для них характерно длительное течение болезни. А мужчины чаще страдают именно от острой формы патологий, которые заканчиваются летально.
Методы лечения и профилактики заболевания
Коррекция состояния или полное излечение (в редких случаях) возможно только после подробного изучения причин проявления заболевания.
Для этого проводят необходимые лабораторные и инструментальные исследования. После этого составляют план терапии, основу которого составляют лекарственные препараты.
Лечение предполагает применение следующих медикаментов:

Оперативное вмешательство назначается в случае неэффективности традиционной терапии. Чтобы лучше напитать миокард применяют коронарное шунтирование – соединяют коронарные и внешние вены там, где находится неповреждённый участок сосудов.
 Коронарное шунтирование сложный метод, который проводится на открытом сердце, поэтому применяется лишь в сложных ситуациях, когда без замены суженых участков артерии не обойтись.
Коронарное шунтирование сложный метод, который проводится на открытом сердце, поэтому применяется лишь в сложных ситуациях, когда без замены суженых участков артерии не обойтись. Может быть проведена дилатация, если болезнь связана с гиперпродукцией слоя стенки артерии. Это вмешательство предполагает внедрение в просвет сосуда специального баллона, расширяющего его в местах утолщённой или повреждённой оболочки.
 Сердце до и после дилатации камер
Сердце до и после дилатации камер Снижение риска развития осложнений
Собственные меры профилактики снижают риск появления ИБС. Также они минимизируют негативные последствия в реабилитационный период после лечения или операции.
Самые простые советы, доступны каждому человеку:
- Отказ от вредных привычек;
- Сбалансированное питание (особое внимание на Mg и K);
- Ежедневные прогулки на свежем воздухе;
- Физическая активность;
- Контроль сахара и холестерина в крови;
- Закаливание и крепкий сон.
Коронарная система – это очень сложный механизм, который нуждается в бережном отношении. Проявившаяся единожды патология неуклонно прогрессирует, накапливая всё новые симптомы и ухудшая качество жизни, поэтому нельзя пренебрегать рекомендациями специалистов и соблюдением элементарных норм здоровья.
Систематическое укрепление сердечно-сосудистой системы позволит сохранить бодрость тела и души на долгие годы.
Видео. Стенокардия. Инфаркт миокарда. Сердечная недостаточность. Как защитить свое сердце.
Приток крови по артериям сердца и его отток по венозной сети составляет третий круг кровообращения. Особенности коронарного кровотока обеспечивают увеличение его при нагрузке в 4 — 5 раз. Для регуляции сосудистого тонуса важное значение имеет содержание кислорода в крови и тонус вегетативной нервной системы.
📌 Читайте в этой статье
Схема коронарного круга
Венечные артерии сердца берут свое начало от корня аорты неподалеку от заслонок ее клапана. Они отходят от правого и левого аортального синуса.
Правая ветвь питает почти весь правый желудочек и заднюю стенку левого, небольшой участок перегородки.
Весь остальной миокард снабжается левой венечной ветвью. Она имеет от двух до четырех отходящих артерий, из которых самые важные – это нисходящая и огибающая.
Первая является прямым продолжением левой коронарной артерии и проходит до верхушки, а вторая расположена под прямым углом к основной, направляется спереди назад, огибая сердце.
Вариантами строения коронарной сети являются:
- три главные артерии (добавляется еще самостоятельная задняя ветвь);
- один сосуд вместо двух (он огибает основание аорты);
- удвоенные артерии, идущие параллельно.
Питание миокарда определяется задней межжелудочковой артерией. Она может отходить от правой или огибающей ветви левой.
В зависимости от этого тип кровоснабжения называют соответственно правым или левым. Почти у 70% людей отмечается первый вариант, 20% имеют смешанную систему, а остальные – левый тип доминантности.
Венозный отток проходит по трем сосудам – большая, малая и средняя вены. Они забирают от тканей примерно 65% крови, сбрасывают ее в венозный синус, а затем через него в правое предсердие. Остальная часть проходит по наименьшим венам Вьессена-Тебезия и передним венозным ветвям.
Таким образом, схематично движение крови проходит через: аорту – общую венечную артерию – ее правую и левую ветви – артериолы – капилляры – венулы – вены – коронарный синус – правую половину сердца.
Физиология и особенности коронарного кровообращения
На питание сердца в покое расходуется от 4% всего выброса крови в аорту. При высокой физической или эмоциональной нагрузке он увеличивается в 3 — 4 раза, а иногда и больше. Скорость движения крови по венечным артериям зависит от:
- преобладания тонуса симпатической или парасимпатической нервной системы;
- интенсивности обменных процессов.
Основное поступление артериальной крови к сердечной мышце левого желудочка происходит в период расслабления сердца, только небольшая часть (около 14 — 17%) поступает во время систолы, как и ко всем внутренним органам. Для правого желудочка зависимость от фаз сердечного цикла не настолько существенная. При сердечном сокращении венозная кровь под действием мышечного сжатия оттекает от миокарда.
Сердечная мышца имеет отличия от скелетной мускулатуры. Особенностями ее кровообращения являются:
- количество сосудов в миокарде вдвое больше, чем у остальной мышечной ткани;
- питание кровью лучше при диастолическом расслаблении, чем чаще сокращения, тем хуже приток кислорода и энергетических соединений;
- хотя артерии имеют множество соединений, но их бывает недостаточно для компенсации закупоренного сосуда, что приводит к инфаркту;
- артериальные стенки из-за высокого тонуса и растяжимости могут обеспечивать повышенный кровоток в миокарде при нагрузках.

 Артерии и вены сердца
Артерии и вены сердца
Регуляция малого коронарного круга
Сильнее всего коронарные артерии реагируют на дефицит кислорода. При образуются недоокисленные продукты обмена веществ, которые стимулируют расширение сосудистого просвета.
Кислородное голодание бывает абсолютным – при спазме артериальной ветви или , тромбом, эмболом снижается поступление крови. При относительном недостатке проблемы с питанием клеток возникают только при повышенной потребности, когда нужно увеличить частоту и силу сокращений, а резервной возможности для этого нет. Так возникают при в ответ на физическую нагрузку или эмоциональный стресс.
Венечные артерии сердца также получают импульсы от вегетативной нервной системы. Блуждающий нерв, парасимпатический отдел и его проводник (медиатор) ацетилхолин расширяет сосуды. Одновременно со снижением тонуса артерий падает и .
Действие симпатического отдела, выброса гормонов стресса проявляется не так однозначно. Стимуляция альфа-адренорецепторов сужает сосуды, а бета-адренергическая их расширяет. Конечным результатом такого разнонаправленного эффекта является активизация коронарного кровотока при хорошей проходимости артериальных путей.
Методы исследования
Оценить состояние коронарного кровообращения можно при помощи и . Они имитируют реакцию артерий на повышенные потребности в поступлении кислорода. В норме при достижении высокой частоты сокращений (с помощью или беговой дорожки, медикаментов) на кардиограмме не возникает признаков ишемии.
Это доказывает, что кровоток повышается и полностью обеспечивает интенсивную работу сердца. При коронарной недостаточности появляются изменения сегмента ST – снижение на 1 мм и более от изоэлектрической линии.
Если ЭКГ помогает изучить функциональные особенности кровотока, то для исследования анатомической структуры артерий сердца проводится . Введение контрастного вещества применяется обычно при необходимости проведения операций для восстановления питания миокарда.
Ангиография коронарных артерий помогает выявить участки сужения, их значимость для развития ишемии, распространенность атеросклеротических изменений, а также состояние обходных путей кровоснабжения – коллатеральных сосудов.
Смотрите на видео о кровоснабжении миокарда и методах диагностики сердца:
Для расширения диагностических возможностей коронарография проводится одновременно с мультиспиральной компьютерной томографией. Этот метод позволяет создать объемную модель венечных артерий, вплоть до мельчайших ветвей. МСКТ ангиография выявляет:
- место сужения артерии;
- количество пораженных ветвей;
- структуру сосудистой стенки;
- причину снижения кровотока – тромбоз, эмболия, холестериновая бляшка, спазм;
- анатомические особенности коронарных сосудов;
- последствия .
Артерии и вены сердца составляют третий круг кровообращения. Он имеет особенности строения и функционирования, которые направлены на повышение кровотока при нагрузке. Регуляция артериального тонуса осуществляется концентрацией кислорода в крови, а также медиаторами симпатической и парасимпатической нервной системы.
Для исследования коронарных сосудов применяется ЭКГ, стресс-тесты, коронарография с рентгенологическим или томографическим контролем.
Читайте также
Операция по шунтированию сосудов сердца довольно дорогостоящая, но помогает качественно улучшить жизнь пациенту. Как делают шунтирование сосудов сердца? Осложнения после АКШ и МКШ. Виды шунтов, что такое интракоронарный. Операция на открытом сердце. Сколько раз можно делать. Сколько живут после. Период нахождения в больнице. Как делают при инфаркте.


Артерии сердца отходят от луковицы аорты, и наподобие венца окружают сердце, в связи с чем и называются венечными артериями .
Правая венечная артерия уходит вправо под ушко правого предсердия, ложится в венечную борозду и огибает правую поверхность сердца. Ветви правой венечной артерии кровоснабжают стенки правого желудочка и предсердия, заднюю часть межжелудочковой перегородки, сосочковые мышцы левого желудочка, синусно-предсердный и предсердно-желудочковый узлы проводящей системы сердца.
Левая венечная артерия толще правой и располагается между началом легочного ствола и ушком левого предсердия. Ветви левой венечной артерии кровоснабжают стенки левого желудочка, сосочковые мышцы, большую часть межжелудочковой перегородки, переднюю стенку правого желудочка, стенки левого предсердия.
Ветви правой и левой венечных артерий формируют два артериальных кольца вокруг сердца: поперечное и продольное. Они обеспечивают кровоснабжение всех слоев стенок сердца.
Существует несколько типов кровоснабжения сердца :
- правовенечный тип - большинство отделов сердца кровоснабжается ветвями правой венечной артерии;
- левовенечный тип - большая часть сердца получает кровь из ветвей левой венечной артерии;
- равномерный тип - кровь равномерно распределяется по артериям;
- среднеправый тип - переходный тип кровоснабжения;
- среднелевый тип - переходный тип кровоснабжения.
Считается, что среди всех типов кровоснабжения преобладающим является среднеправый тип.
Вены сердца более многочисленны, чем артерии. Большинство крупных вен сердца собирается в венечный синус - один общий широкий венозный сосуд. Венечный синус располагается в венечной борозде на задней поверхности сердца и открывается в правое предсердие. Притоками венечного синуса являются 5 вен:
- большая вена сердца;
- средняя вена сердца;
- малая вена сердца;
- задняя вена левого желудочка;
- косая вена левого предсердия.
Кроме этих пяти вен, впадающих в венечный синус, у сердца имеются вены, которые открываются непосредственно в правое предсердие: передние вены сердца , и наименьшие вены сердца .
Вегетативная иннервация сердца.
Парасимпатическая иннервация сердца
Преганглионарные парасимпатические сердечные волокна идут в составе ветвей, отходящих от блуждающих нервов с обеих сторон в области шеи. Волокна от правого блуждающего нерва иннервируют преимущественно правое предсердие и особенно обильно синоатриальный узел. К атриовентрикулярному узлу подходят главным образом волокна от левого блуждающего нерва. Вследствие этого правый блуждающий нерв влияет преимущественно на частоту сокращений сердца, а левый на атриовентрикулярное проведение. Парасимпатическая иннервация желудочков выражена слабо и оказывает свое влияние косвенно, за счет торможения симпатических эффектов.
Симпатическая иннервация сердца
Симпатические нервы в отличие от блуждающих практически равномерно распределены по всем отделам сердца. Преганглионарные симпатические сердечные волокна берут начало в боковых рогах верхних грудных сегментов спинного мозга. В шейных и верхних грудных ганглиях симпатического ствола, в частности в звездчатом ганглии, эти волокна переключаются на постганглионарные нейроны. Отростки последних подходят к сердцу в составе нескольких сердечных нервов.
У большинства млекопитающих, включая человека, деятельность желудочков контролируется преимущественно симпатическими нервами. Что касается предсердий и, особенно, синоатриального узла, то они находятся под постоянными антагонистическими воздействиями со стороны блуждающих и симпатических нервов.
Афферентные нервы сердца
Сердце иннервируется не только эфферентными, но и большим количеством афферентных волокон, идущих в составе блуждающих и симпатических нервов. Большая часть афферентных путей, принадлежащих блуждающим нервам, представляет собой миелинизированные волокна с чувствительными окончаниями в предсердиях и левом желудочке. При регистрации активности одиночных предсердных волокон были выделены два типа механорецепторов: В-рецепторы, отвечающие на пассивное растяжение, и А-рецепторы, реагирующие на активное напряжение.
Наряду с этими миелинизированными волокнами от специализированных рецепторов, существует еще одна большая группа чувствительных нервов, отходящих от свободных окончаний густого субэндокардиального сплетения безмякотных волокон. Эта группа афферентных путей идет в составе симпатических нервов. Полагают, что именно эти волокна отвечают за резкие боли с сегментарной иррадиацией, наблюдающиеся при ишемической болезни сердца (стенокардии и инфаркте миокарда).
Развитие сердца. Аномалии положения и строения сердца.
Развитие сердца
Сложная и своеобразная конструкция сердца, отвечающая его роли биологического двигателя, складывается в эмбриональном периоде, У эмбриона сердце проходит стадии, когда его строение аналогично двухкамерному сердцу рыб и не полностью перегороженному сердцу рептилий. Зачаток сердца появляется в период нервной трубки у зародыша 2.5 недель, имеющего длину всего 1.5 мм. Он образуется из кардиогенной мезенхимы вентрально от головного конца передней кишки в виде парных продольных клеточных тяжей, в которых формируются тонкие эндотелиальные трубки. В середине 3-й недели у эмбриона длиной 2.5 мм обе трубки сливаются между собой, образуя простое трубчатой сердце. На этой стадии зачаток сердца состоит из двух слоев. Внутренний, более тонкий слой представляет первичный эндокард. Снаружи располагается более толстый слой, состоящий из первичного миокарда и эпикарда. В это же время происходит расширение полости перикарда, которая окружает сердце. В конце 3-й недели сердце начинает сокращаться.
Вследствие своего быстрого роста сердечная трубка начинает изгибаться вправо, образую петлю, а затем принимает S-образную форму. Эта стадия носит название сигмовидного сердца. На 4-й неделе у зародыша 5 мм длины в сердце можно выделить несколько частей. Первичное предсердие принимает кровь из сходящихся к сердцу вен. В месте слияния вен образуется расширение, называемое венозным синусом. Из предсердия через относительно узкий предсердно-желудочковый канал кровь поступает в первичный желудочек. Желудочек продолжается в луковицу сердца, за которой следует артериальный ствол. В местах перехода желудочка в луковицу и луковицы в артериальный ствол, а также по сторонам предсердно-желудочкового канала находятся эндокардиальные бугры, из которых развиваются клапаны сердца. По своему строению сердце эмбриона аналогично двухкамерному сердцу взрослой рыбы, функция которого состоит в подаче венозной крови к жабрам.
В течение 5-й и 6-й недель происходят существенные изменения во взаимном расположении отделов сердца. Его венозный конец перемещается краниально и дорсально, а желудочек и луковица смещаются каудально и вентрально. На поверхности сердца появляются венечная и межжелудочковая борозды, и оно приобретает в общих чертах дефинитивную внешнюю форму. В этот же период начинаются внутренние преобразования, которые приводят к образованию четырехкамерного сердца, характерного для высших позвоночных. В сердце развиваются перегородки и клапаны. Разделение предсердий начинается у эмбриона 6 мм длины. На середине его задней стенки появляется первичная перегородка, она достигает предсердно-желудочкового канала и сливается с эндокардиальными буграми, которые к этому времени увеличиваются и разделяют канал на правую и левую части. Первичная перегородка не является полной, в ней образуются сначала первичное, а затем вторичное межпредсердные отверстия. Позднее образуется вторичная перегородка, в которой имеется овальное отверстие. Через овальное отверстие кровь переходит из правого предсердия в левое. Отверстие прикрывается краем первичной перегородки, образующим заслонку, препятствующую обратному току крови. Полное слияние первичной и вторичной перегородок наступает в конце внутриутробного периода.
| |
На 7-й и 8-й неделях эмбрионального развития наступает частичная редукция венозного синуса. Его поперечная часть преобразуется в венечный синус, левый рог уменьшается до небольшого сосуда - косой вены левого предсердия, а правый рог образует часть стенки правого предсердия между местами впадения в него верхней и нижней полых вен. В левое предсердие втягиваются общая легочная вена и стволы правой и левой легочных вен, в результате чего в предсердие открываются по две вены из каждого легкого.
Луковица сердца у зародыша 5 недель сливается с желудочком, образуя принадлежащий правому желудочку артериальный конус. Артериальный ствол делится развивающейся в нем спиральной перегородкой на легочный ствол и аорту. Снизу спиральная перегородка продолжается по направлению к межжелудочковой перегородке таким образом, что легочный ствол открывается в правый, а начало аорты в левый желудочек. В образовании спиральной перегородки принимают участие эндокардиальные бугры, расположенные в луковице сердца; за их счет формируются также клапаны аорты и легочного ствола.
Межжелудочковая перегородка начинает развиваться на 4-й неделе, рост ее происходит снизу вверх, но до 7-й недели перегородка остается неполной. В верхней ее части находится межжелудочковое отверстие. Последнее закрывается растущими эндокардиальными буграми, в этом месте формируется перепончатая часть перегородки. Из эндокардиальных бугров образуются предсердно-желудочковые клапаны.
По мере разделения камер сердца и формирования клапанов происходит дифференцировка тканей, из которых построена стенка сердца. В миокарде выделяется предсердно-желудочковая проводящая система. Перикардиальная полость обособляется от общей полости тела. Сердце перемещается из области шеи в грудную полость. Сердце эмбриона и плода имеет относительно большие размеры, так как оно обеспечивает не только продвижение крови по сосудам тела зародыша, но и плацентарное кровообращение.
На всем протяжении внутриутробного периода сохраняется сообщение между правой и левой половинами сердца посредством овального отверстия. Кровь, поступающая в правое предсердие по нижней полой вене, направляется с помощью заслонок этой вены и венечного синуса к овальному отверстию и через него в левое предсердие. Из верхней полой вены кровь идет в правый желудочек и выбрасывается в легочный ствол. Малый круг кровообращения у плода не функционирует, так как узкие легочные сосуды оказывают большое сопротивление тику крови. Через легкие у плода проходит лишь 5-10% крови, поступающей в легочный ствол. Остальная кровь сбрасывается по артериальному протоку в аорту и поступает в большой круг кровообращения, минуя легкие. Благодаря овальному отверстию и артериальному протоку поддерживается баланс прохождения крови через правую и левую половины сердца.
| |