Глубокие вены голени - это вены, сопровождающие артерии (передние и задние большеберцовые и малоберцовые вены), и внутримышечные вены, подколенная вена. Эти вены лежат рядом с артериями, часто парные и имеют много анастомозов между собой, и много клапанов, позволяющих крови течь в проксимальном направлении.
Передние большеберцовые вены - это продолжение вверх вены, сопровождающей a. dorsalis pedis. Они могут идти вместе с a. dorsalis pedis до верхней границы межкостной мембраны, получая притоки от мышечных вен передней части голени и от перфорантных вен.
Задние большеберцовые вены формируются из медиальной и латеральной подошвенных вен ниже медиальной лодыжки. Они располагаются около a. tibialis posterior между поверхностными и глубокими сгибателями голени. В них впадают малоберцовые вены, а затем они соединяются с передними большеберцовыми венами в нижней части подколенной области и образуют подколенную вену. Получают много притоков от окружающих мышц, особенно от камбаловидной мышцы, и перфорантных вен.
Малоберцовые вены появляются от заднелатеральной части пятки и идут позади нижнего тибиофибулярного соединения. Они поднимаются с малоберцовой артерией между m. flexor hallicis longus и m. tibialis posterior. Они получают притоки от окружающих мышц и перфорантных вен, и впадают в заднюю большеберцовую вену на 2-3 см ниже начала подколенной артерии.
Подколенная вена, появляющаяся при соединении задних и передних большеберцовых вен в нижней части подколенной области идет вверх через подколенную ямку, пересекает поверхностно подколенную артерию от медиальной до латеральной стороны. Она часто удваивается, особенно ниже щели коленного сустава (Mullarkey 1965). Она получает притоки от коленного сплетения и от окружающих мягких тканей, включая обе головки икроножной мышцы и обычно связана с малой подкожной веной. Внутримышечные вены голени важны, потому что составляют мышечный насос. Икроножная мышца дренируется парой вен от каждой головки, и впадают в подколенную вену.
Камбаловидная мышца содержит разное количество тонкостенных вен, называемых синусами, которые располагаются по длине мышцы. В нижней части голени они дренируются короткими сосудами в заднюю большеберцовую вену. Глубокие мышцы сгибатели дренируются короткими сосудами, впадающими в заднюю большеберцовую вену и малоберцовую вену.
Внутримышечные вены сжимаются и опустошаются при сокращении мышц, обеспечивая продвижение крови от нижних конечностей вверх. Сосуды, через которые они дренируются в вены, сопровождающие артерии, содержат клапаны, позволяющие крови течь только в одном направлении.
Поверхностные вены:
Представлены большой и малой подкожными венами, и венами их соединяющими. Большая подкожная вена начинается спереди от медиальной лодыжки, как продолжение медиальной краевой дорзальной вены стопы. На 2-3 см выше медиальной лодыжки она отклоняется кзади, пересекая медиальную поверхность большеберцовой кости. Она идет вдоль медиальной части голени, проходит позади медиального мыщелка большеберцовой кости и уходит на бедро. Большая подкожная вена имеет два основных притока на голени. Передняя вена голени исходит из дистальной части дорзальной венозной дуги стопы, идет по передней голени на 2-3 см латеральнее переднего края большеберцовой кости. В различных местах в верхней части голени, но обычно ниже бугристости большеберцовой кости она пересекает большеберцовую кость и впадает в большую подкожную вену.
Задняя вена начинается позади медиальной лодыжки, иногда соединяется с часто встречающейся задней перфорантной веной медиальной поверхности стопы. Она продолжается вверх и впадает в большую подкожную вену ниже колена. Малая подкожная вена начинается позади латеральной лодыжки, как продолжение латеральной краевой дорзальной венозной дуги. Она идет вверх вдоль латерального края ахиллова сухожилия, и на полпути (на середине голени) - прободает глубокую фасцию и идет между головками икроножной мышцы.
В 3/4 случаев она впадает в подколенную вену в подколенной ямке, обычно на 3 см выше щели коленного сустава. Хотя соединение может быть от 4 см ниже и на 7 см выше щели сустава (Haeger 1962). В половине случаев она имеет соединительные ветви с глубокими венами бедра и большой подкожной веной.
В 1/4 случаев малая подкожная вена не имеет соединения с подколенной веной. В 2/3 случаев от этого она впадает в глубокие или поверхностные сосуды бедра, а в остальных 1/3 случаев впадает в глубокие вены ниже подколенной ямки (Moosman и Hartwell 1964). Dodd (1965) списал вену подколенной области, которая дренирует поверхностные ткани над подколенной ямкой и смежных частей задней части бедра и голени. Она прободает глубокую фасцию в центре ямки или в одном из её углов (обычно в центре или в латеральном углу) и впадают в малую подкожную вену, подколенную или икроножную вены.
Обычно 2 или 3 коммуникантные вены идут от малой подкожной вены вверх и медиально, впадая в заднюю арочную вену, с клапанами, позволяющими течь крови только в одном направлении. Притоки малой подкожной вены дренируют заднелатеральную поверхность голени по линии слияния задней межмышечной перегородки с глубокой фасцией. Она впадает в малую подкожную вену в верхней части голени и часто имеет соединение с переднелатеральными притоками большой подкожной вены, ниже шейки малоберцовой кости.
В малой подкожной вене обычно от 7 до 12 клапанов, позволяющих течь крови только в проксимальном направлении. Количество их не зависит от пола или возраста (Kosinski 1926).
Перфорантные вены голени все имеют клапаны, которые позволяют течь крови только от поверхностных вен в глубокие. Они обычно связаны не с самими магистральными подкожными венами, а с их притоками, и могут быть разделены на 4 группы, в соответствии с глубокими венами, с которыми они связаны. Различия между прямыми перфорантными венами, которые соединены с венами, сопровождающими артерии, и непрямыми перфорантными венами, которые впадают во внутримышечные вены (Le Dentu 1867) не важно для понимания хронической венозной недостаточности и лечения методом компрессионной склеротерапии.
Передняя большеберцовая группа перфорантов соединяет переднюю вену голени с передней большеберцовой веной. Их от 3 до 10. Они прободают глубокую фасцию в области m. extensor digitorum longus, другие идут вдоль передней межмышечной перегородки. Три из них постоянные. Самые нижние на уровне голеностопного сустава, вторые на уровне средней части голени, и называются "mildcrural vein" (Green и др 1958). Третьи в точке, где передняя вена голени пересекает передний край большеберцовой кости. Для построения диагноза, несостоятельные перфорантные вены этой области могут быть разделены на верхние, средние и нижние в соответствии с границами голени.
Задние большеберцовые перфорантные вены соединяют заднюю арочную вену с задними большеберцовыми венами, идущими в области поперечной межмышечной перегородки. Они разделяются на верхние, средние и нижние группы. Общее количество задних большеберцовых перфорантов может быть более 16 (van Limborgh 1961), но обычно от 5 до 6. Верхняя группа: в количестве 1 или 2 прободают глубокую фасцию позади медиального края большеберцовой кости.
Средняя группа - в средней трети голени. Вены прободают глубокую фасцию на 1-2 см позади медиального края большеберцовой кости. По крайней мере, одна вена существует всегда в этой группе. Нижняя группа в нижней трети голени. Здесь присутствуют обычно 3 или 4 вены. Нижние прободают глубокую фасцию на 2-3 см позади нижнего края медиальной лодыжки. Другие прободают глубокую фасцию на 5-6 см выше её. Самая верхняя вена находится на границе нижней и средней трети голени.
На задней поверхности голени есть группа мышц: камбаловидная и икроножная. Может быть до 14 перфорантов (Sherman 1949), но обычно 3, верхние, средние и нижние. Они обычно впадают в коммуникантные вены, которые в свою очередь соединяют большую и малую подкожные вены, или менее часто, непосредственно в малую подкожную вену. Однако они могут впадать и в притоки малой подкожной вены.
Малоберцовая группа перфорантных вен находится на линии слияния глубокой фасции с задней межмышечной перегородкой. Их обычно 3 или 4, хотя может быть до 10 (van Limborgh 1961). Две из них постоянные, одна ниже шейки малоберцовой кости, другая на границе нижней и средней трети голени и называется латеральной лодыжечной перфорантной веной (Dodd и Cockett 1956). Другие очень вариабельны и располагаются в верхней, средней и нижней трети голени. Эти вены от латеральных притоков малой подкожной вены, которая поднимается вдоль линии, по которой вены прободают глубокую фасцию. Они впадают в малоберцовую вену вдоль задней межмышечной перегородки.
Как и на верхней конечности, вены нижней конечности разделяются на глубокие и поверхностные, или подкожные, которые проходят независимо от артерий.
Глубокие вены стопы,и голени являются двойными и сопровождают одноименные артерии. V. poplitea, слагающаяся из всех глубоких вен голени, представляет одиночный ствол, располагающийся в подколенной ямке кзади и несколько латерально от одноименной артерии. V. femoralis одиночная, вначале располагается латерально от одноименной артерии, затем постепенно переходит на заднюю поверхность артерии, а еще выше - на ее медиальную поверхность и в таком положении проходит под паховой связкой в lacuna vasorum . Притоки v. femoralis все двойные.
Из подкожных вен нижней конечности наиболее крупными являются два ствола: v. saphena magna и v. saphena parva . Vena saphena magna, большая подкожная вена ноги, берет начало на дорсальной поверхности стопы из rete venosum dorsale pedis и arcus venosus dorsalis pedis . Получив несколько притоков со стороны подошвы, она направляется вверх по медиальной стороне голени и бедра. В верхней трети бедра она загибается на переднемедиальную поверхность и, лежа на широкой фасции, направляется к hiatus saphenus. В этом месте v. saphena magna вливается в бедренную вену, перекидываясь через нижний рог серповидного края. Довольно часто v. saphena magna бывает двойной, причем оба ее ствола могут вливаться отдельно в бедренную вену. Из других подкожных притоков бедренной вены следует упомянуть о v. epigastrica superficialis, v. circumflexa ilium superficialis, vv. pudendae externae, сопровождающих одноименные артерии. Они вливаются частью непосредственно в бедренную вену, частью в v. saphena magna у места ее впадения в области hiatus saphenus. V. saphena parva, малая подкожная вена ноги, начинается на латеральной стороне дорсальной поверхности стопы, огибает снизу и сзади латеральную лодыжку и поднимается далее по задней поверхности голени; сначала она идет вдоль латерального края ахиллова сухожилия, а далее кверху посередине заднего отдела голени соответственно канавке между головками m. gastrocnemii. Достигнув нижнего угла подколенной ямки, v. saphena parva вливается в подколенную вену. V. saphena parva соединяется ветвями с v. saphena magna .
Границы области
верхняя граница передней области бедра - линия, соединяющая spina iliaca anterior superior и лобковый бугорок (проекция паховой связки);
нижняя граница передней области бедра - поперечная линия, проведенная на 6 см выше надколенника.
латеральная граница передней области бедра - линия, проведенная от этой ости к латеральному надмыщелку бедра;
медиальная граница передней области бедра - линия, идущая от лобкового симфиза к медиальному надмыщелку бедра
Бедро делят на переднюю и заднюю области в соответствии с латеральной и медиальной границами.
Слои передней области бедра
Кожа – тонкая, подвижная, берется в складки, богата сальными и потовыми железами. На латеральной поверхности утолщена и менее подвижна. Линии Лангера на переднемедиальной поверхности идут косо - снизу вверх и снаружи внутрь, на переднелатеральной поверхности – в виде овала соответственно положению m. tensor fasciae latae. Кровоснабжение за счет артерий пкжк.
Кожные нервы: Под медиальной частью паховой связки разветвляется иннервирующая кожу бедренная ветвь бедренно-полового нерва, r. femoralis n. genitofemoralis. Ниже верхней передней подвздошной ости в подкожной клетчатке проходит латеральный кожный нерв бедра, n. cutaneus femoris lateralis. Кожная ветвь запирательного нерва, r. cutaneus n. obturatorii, доходит по внутренней поверхности бедра до уровня надколенника.
Подкожная клетчатка на бедре хорошо выражена и поверхностной фасцией , состоящей из двух листков, делится на несколько слоев. В подкожной клетчатке, помимо названных кожных нервов, располагаются две группы поверхностных лимфатических узлов (паховые и подпаховые) и поверхностные ветви бедренной артерии с сопровождаемыми венами: поверхностная надчревная артерия (a. epigastrica superficialis), поверхностная артерия, огибающая подвздошную кость (a. circumflexa ilium superficilis), и наружные половые артерии аа. pudendae externae). Кроме того, на переднемедиальной поверхности бедра вертикально проходит v. saphena magna
Собственная фасция бедра (fascia lata ) представляет собой довольно толстую фиброзную пластинку, особенно с наружной стороны, где в нее вплетаются сухожильные волокна мышцы напрягателя широкой фасции. Этот утолщенный участок собственной фасции называется подвздошно-большеберцовым трактом и в хирургии используется для пластических операций. Окружая бедро со всех сторон, фасция посылает к бедренной кости три межмышечных перегородки: медиальную , образующую, кроме того, фасциальное влагалище бедренного сосудисто-нервного пучка, латеральную и заднюю .
Таким образом образуется три фасциальных вместилища бедра. Кроме того, некоторые мышцы имеют собственные фасциальные футляры. Между фасциальными футлярами мышц расположены межфасциальные клетчаточные щели, а между широкими мышцами и бедренной костью – костно-мышечные щели. Они связаны друг с другом и с клетчаточными пространствами других областей. Гнойные затеки практически свободно распространяются по следующим слоям клетчатки:
- паравазальная клетчатка
- параневральная клетчатка
- параоссльная клетчатка
Мышцы
Передняя группа – сгибатели: четырехглавая мышца бедра и портняжная мышца
Медиальную группу составляют мышцы, приводящие бедро: гребенчатая мышца, длинная, короткая и большая приводящие мышцы, тонкая мышца.
К задней группе относятся разгибатели бедра: двуглавая мышца бедра, полусухожильная и полуперепончатая мышцы
Бедренная кость
МЫШЕЧНАЯ И СОСУДИСТАЯ ЛАКУНЫ
Мышечная лакуна образована гребнем подвздошной кости (снаружи), паховой связкой (спереди), телом подвздошной кости над суставной впадиной (сзади) и подвздошногребешковой дугой (изнутри). Подвздошногребешковая дуга (arcus iliopectineus - PNA; прежде называлась lig. Iliopectineum, или fascia iliopectinea) берет начало от пупартовой связки и прикрепляется к eminentia iliopectinea. Она идет косо спереди назад и снаружи внутрь и тесно сплетается с фасциальным футляром подвздошнопоясничной мышцы. Форма мышечной лакуны овальная. Внутренняя треть лакуны прикрывается наружным краем сосудистой лакуны.
Содержимым лакуны является подвздошнопоясничная мышца, проходящая в фасциальном футляре, бедренный нерв и латеральный кожный нерв бедра. Длинный диаметр лакуны в среднем равен 8 - 9 см, а короткий диаметр - 3,5 - 4,5 см.
Сосудистая лакуна образована спереди пупартовой связкой, сзади - куперовой связкой, расположенной вдоль гребня лонной кости (lig. Pubicum Cooped; теперь обозначается термином lig. Pectineale), снаружи - подвздошногребешковой дугой, снутри - джимбернатовой связкой. Лакуна имеет треугольную форму, вершиной направлена кзади, к лобковой кости, а основанием - кпереди, к пупартовой связке. Лакуна содержит бедренную вену (медиальное положение) и бедренную артерию (латерально), ramus femoralis n. Genitofemoralis, клетчатку и лимфатический узел Розенмюллера - Пирогова. Основание сосудистой лакуны имеет длину 7 - 8 см, высоту - 3 - 3,5 см.
Бедренный канал (canalis femoralis ) находится под медиальным отделом пупартовой связки, кнутри от бедренной вены. Этим термином обозначается путь, который проходит бедренная грыжа (при отсутствии грыжи канала как такового не существует). Канал имеет форму трехгранной призмы. Внутреннее отверстие канала образовано спереди пупартовой связкой, изнутри - лакунарной связкой, снаружи - футляром бедренной вены, сзади - куперовой (гребенчатой) связкой. Это отверстие затянуто поперечной фасцией живота, которая на этом участке прикрепляется к связкам, ограничивающим отверстие, и к футляру бедренной вены. У внутреннего края вены обычно располагается лимфатический узел Наружным отверстием канала является овальная ямка. Она прикрыта решетчатой пластинкой, лимфатическими узлами, устьем большой подкожной вены с впадающими в нее венами.
Стенками канала являются: снаружи - футляр бедренной вены, спереди поверхностный листок широкой фасции бедра с верхним рогом ее серповидного края, сзади - глубокий листок широкой фасции. Внутренняя стенка образована слиянием обоих листков широкой фасции бедра с фасциальным футляром гребешковой мышцы. Длина канала очень незначительна (0,5 - 1 см). В тех случаях, когда верхний рог серповидного края фасции сливается с пупартовой связкой, передняя стенка канала отсутствует. Наружное отверстие канала – hiatus saphenus – представляет собой подкожную щель в поверхностном листе широкой фасции бедра, закрытую решетчатой пластинкой (lamina cribrosa). Края hiatus saphenus образованы уплотненными участками широкой фасции: нижним рогом, верхним рогом и снаружи серповидным краем широкой фасции бедра. Длина hiatus saphenus 3 – 4 см, ширина 2 – 2,5 см.




БЕДРЕННЫЙ
ТРЕУГОЛЬНИК (trigonum femorale)
Бедренный
треугольник, скарповский, или треугольник
Скарпы , ограничен с латеральной
стороны портняжной мышцей, m. sartorius, с
медиальной - длинной приводящей мышцей,
m. adductor longus; его вершина образована
пересечением этих мышц, а основание -
паховой связкой. Высота бедренного
треугольника - 15-20 см. 
Сосудисто-нервные образования бедренного треугольника
Бедренные сосуды, a. et v. femoralis ,входят в бедренный треугольник из сосудистой лакуны кнутри от середины паховой связки. Далее они располагаются по биссектрисе бедренного треугольника до его вершины. Бедренные сосуды окружены плотным фасциальным влагалищем, переходящим на их ветви.
Топография бедренной артерии
femoralis является непосредственным продолжением наружной подвздошной артерии. Ее диаметр составляет 8-12 мм. На уровне hiatus saphenus артерия прикрыта спереди серповидным краем подкожной щели и лежит кнаружи от одноименной вены. Здесь от артерии отходят три поверхностные ветви: a. epigastrica superficialis, a. circumflexa ilium superficialis и aa. pudendae externae superficialis et profundus.
Проекционная линия бедренной артерии
1.Верхняя точка- медиальнее от середины паховой связки, нижняя- позади внутреннего мыщелка (предл. Дьяконовым)
2.Верхняя точка- на один поперечник пальца медиальнее от середины линии, соединяющей верхнюю переднюю подвздошную ость с лобковым бугорком, нижняя- внутренний мыщелок бедра (предл.Пироговым)
3.Верхняя точка- граница между 2/5 внутренними и 3/5 наружными частями паховой связки, нижняя- середина подколенной ямки (предл. Бобровым)
4. Верхняя точка- середина между spina iliaca anterior superior и лобковым симфизом, нижняя- tuberculum adductorium медиального надмыщелка бедра (линия Кэна)
Пульсацию бедренной артерии определяют тотчас ниже паховой связки в fossa iliopectinea.
Топография бедренной вены
V. femoralis лежит медиально от артерии, под решетчатой фасцией, где в нее впадают v. saphena magna и одноименные вены поверхностных артерий. Далее книзу вена постепенно перемещается на заднюю поверхность артерии. У вершины бедренного треугольника вена скрывается за артерией.
Проекционная линия большой подкожной вены
Нижняя точка- задний край медиального мыщелка бедра.
Верхняя точка- на границе медиальной и средней третей паховой связки.
Глубокая артерия бедра, a. profunda femoris, - главная сосудистая коллатераль бедра - иногда по диаметру равна бедренной. Она отходит обычно от задненаружной, реже - от задней или задне-внутренней полуокружности бедренной артерии на расстоянии 1-6 см от паховой связки. Одноименная вена всегда находится кнутри от глубокой артерии бедра.
Бедренный нерв на расстоянии 3 – 4 см книзу от уровня паховой связки делится на большое количество мышечных и кожных ветвей. Самой крупной кожной ветвью является n. saphenus, который сопровождает на большем протяжении бедренную артерию. В средней трети бедренного треугольника n. Saphenus располагается латерально от бедренной артерии, а в нижнем отделе бедренного треугольника проходит кпереди от нее.
Дном бедренного треугольника являются покрытые глубоким листком широкой фасции подвздошно-поясничная и гребенчатая мышцы. Прилежащие друг к другу края этих мышц образуют sulcus iliopectineus, которая по направлению к вершине треугольника переходит в sulcus femoris anterior . В этой борозде расположены бедренные сосуды и n.saphenus. Этот сосудисто-нервный пучок далее напрвляется в приводящий канал.
Приводящий канал (canalis adductorius ) располагается под широкой фасцией и спереди прикрыт m. sartorius. Заднемедиальной стенкой приводящего канала является m. adductor magnus, латеральной стенкой приводящего канала - m. vastus medialis. Переднемедиальную стенку приводящего канала образует широкоприводящая межмышечная перегородка, septum intermusculare vastoadductoria, натянутая от большой приводящей мышцы к m. vastus medialis
В приводящем канале различают три отверстия . Через верхнее отверстие из sulcus femoralis anterior в канал проходят бедренные сосуды и n. saphenus. Нижнее отверстие представляет собой щель между пучками большой приводящей мышцы или между ее сухожилием и бедренной костью; через него бедренные сосуды переходят в подколенную ямку. Переднее отверстие в septum intermusculare vastoadductoria является местом выхода из канала (в клетчатку под m. sartorius) нисходящих коленных артерии и вены, a. et v. descendens genus и п. saphenus. Сосуды и п. saphenus могут выходить из канала отдельно; в этих случаях будет несколько передних отверстий. Длина приводящего канала (canalis adductorius) - 5-6 см, его середина отстоит на 15-20 см от tuberculum adductorium femoris на медиальном надмы-щелке бедра. В проксимальном направлении приводящий канал сообщается с пространством бедренного треугольника, дистально - с подколенной ямкой, по ходу a et v. descendens genus и п. saphenus - с подкожной клетчаткой на медиальной поверхности коленного сустава и голени. Соответственно этим связям может происходить распространение гнойных процессов в этой области. Фасциальное влагалище бедренных сосудов прочно сращено с верхним краем septum intermusculare vastoadductoria, а ниже сосуды отклоняются от этой пластинки на 1,0-1,5 см, причем бедренная артерия лежит спереди и медиально, а вена - сзади и латерально. A. descendens genus (одиночная или двойная) доходит до артериальной сети коленного сустава, иногда образуя прямой анастомоз с передней возвратной ветвью болыпеберцовой артерии, a. recurrens tibialis anterior. N. saphenus в подкожной клетчатке голени присоединяется к v. saphena magna и доходит до середины внутреннего края стопы.
Запирательный канал представляет собой борозду на нижней поверхности лобковой кости, ограниченную снизу прикрепляющимися по ее краям запирательными мембраной и мышцами. Наружное отверстие запирательного канала проецируется на 1,2-1,5 см книзу от паховой связки и на 2,0-2,5 см кнаружи от лобкового бугорка. Глубокое (тазовое) отверстие запирательного канала обращено в предпузырное клетчаточное пространство малого таза. Наружное отверстие запирательного канала располагается у верхнего края наружной запи-рательной мышцы. Оно прикрыто гребенчатой мышцей, которую приходится рассекать при доступе к запирательному каналу. Длина запирательного канала - 2-3 см, в нем проходят одноименные сосуды и нерв. Запирательная артерия анастомозирует с медиальной артерией, огибающей бедренную кость, и с нижней ягодичной артерией. Передняя и задняя ветви запирательного нерва иннервируют приводящие и тонкую мышцы, а также кожу медиальной поверхности бедра.
Задняя область бедра, regio femoris posterior
Клетчаточное пространство заднего фасциального ложа бедра сообщается проксимально с пространством под большой ягодичной мышцей - по ходу седалищного нерва; дистально - с подколенной ямкой по ходу того же нерва; с передним ложем бедра - по ходу прободающих артерий и a. circumflexa femoris medialis.
Проекция седалищного нерва определяется линией, проведенной от середины расстояния между седалищным бугром и большим вертелом к середине подколенной ямки.
Правила наложения жгута
Пережатие бедренной артерии производят ниже середины пупартовой связки к горизонтальной ветви лонной кости
Жгут применяют только при повреждениях артерий конечностей.
Нельзя накладывать жгут на голую рану. На подкладке не должно быть складок.
Поврежденной конечности придают возвышенное положение и прижимают артерию пальцами выше раны
Жгут накладывается выше раны и как можно ближе к ней.
Первый тур должен быть тугим, последующие – фиксирующими.
Жгут накладывают черепицеобразно, не ущемляя кожу.
Жгут не должен быть раздавливающим. Ориентировочная сила наложения жгута – до исчезновения пульса на артерии ниже жгута.
При правильно наложенном жгуте кровотечение должно остановиться, а пульс на артерии ниже жгута не должен определяться, кожа становится бледной.
Под последний тур жгута прикрепляют записку с указанием даты и времени его наложения.
Часть тела, где наложен жгут, должна быть доступна для осмотра.
Обязательно осуществляют транспортную иммобилизацию поврежденной конечности и обезболивание.
В холодное время конечность нужно утеплять во избежание отморожения.
Длительность наложения жгута в летнее время – не более 1,5 часов, в зимнее время – не более 1 часа.
Если время истекло, но жгут снимать нельзя:
прижимают пальцами поврежденную артерию выше жгута;
осторожно ослабляют жгут на 20-30 минут для восстановления кровообращения в поврежденной конечности;
повторно накладывают жгут, но выше или ниже прежнего места нахождения и указывают новое время;
при необходимости процедуру повторяют через полчаса или час.
Преимущества:
Достаточно быстрый и самый эффективный способ остановки кровотечения из артерий конечности.
Недостатки:
Применение жгута ведет к полному обескровливанию дистальных отделов конечностей за счет сдавления не только поврежденных магистральных сосудов, но и коллатералей, что в течение более 2 ч может привести к гангрене;
Сдавливаются нервные стволы, что является причиной посттравматических плекситов с последующим болевым и ортопедическим синдромом;
Прекращение кровообращения в конечности снижает сопротивляемость тканей инфекции и уменьшает их регенеративные способности;
Использование жгута может стать причиной выраженного ангиоспазма и привести к тромбозу оперированной артерии;
Восстановление кровообращения после применения жгута способствует развитию турникетного шока и острой почечной недостаточности

Типичные места наложения жгута Эсмарха для остановки кровотечения.
1 - на голень; 2 - на бедро; 3 - плечо; 4 - плечо (высокое) с фиксацией к туловищу;
5 - на бедро (высокое) с фиксацией к туловищу
Первичная хирургическая обработка раны мягких тканей бедра
Современная первичная хирургическая обработка раны состоит из следующих элементов:
1) дезинфекция операционного поля в радиусе до 10 см вокруг раны;
2) обезболивания (общее или местное - в зависимости от раны и состояния потерпевшего),
3) разрезание раны протяжении ее длинной оси до дна;
4) ревизия полости раны путем осмотра ее (рану раскрывают зубастыми крючками ) 5) удаление из раны инородных тел (осколков металла, дерева, одежды, камней, земли и т.д.);
6) вырезание другим скальпелем поврежденных краев раны и дна в пределах здоровых тканей, отступив от краев 0,5-1,5 см (размер зависит от локализации раны, т.е. характера тканей - нет ли в участке раны жизненно важных сосудов, нервов, органов и т.д.);
7) при невозможности полного удаления дна раны (а также ее краев) удаляют лишь наиболее пораженные ткани в пределах анатомическое возможного;
8) проведение после смены хирургом перчаток и инструментов гемостаз в ране путем перевязывания сосудов нитями (преимущественно такими, которые рассасываются) или электрокоагуляции их;
9) промывание раны химическими антисептическими средствами (растворами фурацилина, хлоргексидина, йодопирону т.п.);
10) введение в рану дренажа - резиновой полоски или хлорвиниловой или силиконовой трубки (в зависимости от характера раны и степени ее контаминации микрофлорой);
11) закрывания раны швами после тщательного удаления поврежденных тканей.
Условия наложения первичного шва после ПХО:
Удовлетворительное состояние пострадавшего
Ранняя и радикальная первичная хирургическая обработка раны.
Отсутствие признаков начинающегося инфекционного осложнения раны.
Раннее профилактическое применение антибиотиков (термин неоднозначный, дискуттабельный).
Возможность ежедневного наблюдения за пострадавшим до снятия швов квалифицированным хирургом.
Наличие полноценных кожных покровов и отсутствие натяжения кожи.
Для ПХО используется общий набор инструментов
Корнцанг, применяется для обработки операционного поля. Их может быть два. 2. Бельевые цапки – для удерживания перевязочного материала. 3. Скальпель – должны быть и остроконечный и брюшистый, несколько штук, т.к. в процессе операции их приходится менять, а после грязного этапа операции – выбрасывать. 4. Зажимы кровоостанавливающие Бильрота, Кохера, «москит», - применяются в большом количестве. 5. Ножницы – прямые и изогнутые по ребру и плоскости – несколько штук. 6. Пинцеты – хирургические, анатомические, лапчатые, они должны быть маленькие и большие. 7. Крючки (ранорасширители) Фарабефа и зубчатые тупые – несколько пар. 8. Зонды – пуговчатый, желобоватый, Кохера. 9. Иглодержатель. 10. Иглы разные – набор.
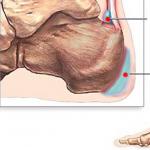
Анатомия и проекция бедренных вен помогает понять устройство кровеносной системы. Сосудистая сетка предусматривает примерную схему, но отличается вариабельностью. У каждого человека уникальный венозный рисунок. Познания в строении и функциях сосудистой системы, позволят избежать заболеваний ног.
Анатомическое строение и топография вен
Головной центр кровеносной системы - сердце. От него отходят сосуды, которые ритмично сокращаются и перекачивают кровь по телу. К нижним конечностям жидкость стремительно поступает по артериям, а обратно размерено возвращается по венам.
Иногда эти два термина по ошибке путают. Но вены отвечают только за отток крови. Их в 2 раза больше, чем артерий, а движение здесь спокойнее. Из-за того, что стенки таких сосудов тоньше и расположение более поверхностное, вены используют для забора биоматериала.
Русло системы представляет собой трубочку с эластичными стенками, состоящую из волокон ретикулина и коллагена. Благодаря уникальным свойствам ткани хорошо сохраняют форму.
Выделяют три структурных слоя сосуда:
- интима - внутренний покров полости, расположенный под защитной оболочкой;
- медиа - центральный сегмент, состоящий из спиралевидных, гладких мускулов;
- адвентиция - внешний покров, соприкасающийся с мембраной из мышечных тканей.
Между слоями проложены эластичные перегородки: внутренняя и наружная, создающие границу покровов.
Стенки сосудов бедренных конечностей крепче, чем в остальных частях тела. Прочность обусловлена размещением жил. Русла заложены в подкожной клетчатке, поэтому выдерживают перепады давления, а также факторы, влияющие на целостность ткани.
Функции венозной сетки бедра
Особенности строения и расположения венозной сетки нижних конечностей наделяют систему следующими функциями:
- Отток крови, содержащей отходы жизнедеятельности клеток и молекулы углекислого газа.
- Снабжение синтезированными железами, гормональными регуляторами, органическими соединениями, питательными веществами из желудочно-кишечного тракта.
- Циркуляция кровообращения посредством клапанной системы, благодаря которой движение противостоит силе тяжести.
При патологиях венозных сосудов происходят сбои кровообращения. Нарушения вызывают застой биоматериала, вздутие или деформацию труб.
Проекция видов бедренных вен
 Важное положение в анатомической проекции венозной системы занимают клапаны. Элементы отвечают за правильное направление, а также распределение крови по руслам сосудистой сетки.
Важное положение в анатомической проекции венозной системы занимают клапаны. Элементы отвечают за правильное направление, а также распределение крови по руслам сосудистой сетки.
Вены бедренных конечностей классифицируются по видам:
- глубокие;
- поверхностные;
- перфорантные.
Где проходят глубокие сосуды
Сетка заложена глубоко от кожных покровов, между мышечными и костными тканями. Система глубоких вен проходит через бедро, голень, стопы. По жилам протекает до 90% крови.
Сосудистая сетка нижних конечностей включает следующие вены:
- половую нижнюю;
- подвздошные: наружную и общую;
- бедренную и общую бедренную;
- подколенную и парные ветки голени;
- суральные: латеральную и медиальную;
- малоберцовые и большеберцовые.
Русло начинается у обратной стороны стопы с плюсневых сосудов. Дальше жидкость попадает в большеберцовую переднюю вену. Вместе с задней она сочленяется выше середины голени, объединяясь в подколенный сосуд. Затем кровь попадает в подколенный бедренный канал. Здесь также сходятся 5–8 перфорантных веток, берущих начало у мышц задней части бедра. В числе них латеральные, медиальные сосуды. Выше паховой связки ствол подкрепляется эпигастральной и глубокой веной. Все притоки впадают в подвздошный наружный сосуд, сливающийся с внутренней подвздошной веткой. Русло направляет кровь к сердцу.
Отдельным широким стволом проходит общая бедренная вена, состоящая из латерального, медиального, большого подкожного сосуда. На участке жилы 4–5 клапанов, задающих верное движение. Иногда встречается задвоение общего ствола, которое смыкается в области седалищного бугра.
Венозная система проходит параллельно артериям голени, стопы и пальцев. Огибая их, русло создаёт дублированную ветвь.
Схема и притоки поверхностных сосудов
 Система проложена через подкожную клетчатку под эпидермисом. Русло поверхностных вен берёт начало у сплетений сосудов пальцев стопы. Двигаясь вверх, поток разделяется на латеральную и медиальную ветвь. Каналы дают начало двум основным венам:
Система проложена через подкожную клетчатку под эпидермисом. Русло поверхностных вен берёт начало у сплетений сосудов пальцев стопы. Двигаясь вверх, поток разделяется на латеральную и медиальную ветвь. Каналы дают начало двум основным венам:
- большой подкожной;
- малой подкожной.
Большая подкожная вена бедра - самая длинная сосудистая ветвь. На сетке расположено до 10 пар клапанов, а максимальный диаметр достигает 5 мм. У некоторых людей большая вена состоит из нескольких стволов.
Сосудистая система проходит через нижние конечности. От тыльной стороны лодыжки русло тянется к голени. Затем, огибая внутренний мыщелок кости, поднимается к овальному отверстию паховой связки. На этом участке берёт исток бедренный канал. Сюда также впадает до 8 притоков. Основными считаются: наружная половая, поверхностная надчревная и подвздошная вена.
Малая подкожная вена начинает русло с лицевой стороны стопы из краевого сосуда. Огибая лодыжку сзади, ветвь тянется по тыльной части голени до подколенной области. От середины икры ствол проходит по соединительным тканям конечности в параллели с медиальным кожным нервом.
За счёт дополнительных волокон происходит усиление прочности сосудов, поэтому малая вена, в отличие от большой, реже подвергается варикозному расширению.
Чаще всего жила пересекает подколенную ямку и впадает в глубокую или большую подкожную вену. Но в четверти случаев ветвь проникает вглубь соединительных тканей и сочленяется с подколенным сосудом.
Оба поверхностных ствола получают притоки на разных участках в виде подкожных и кожных русел. Между собой венозные трубы сообщаются при помощи перфорантных веток. При хирургическом лечении заболеваний ног, врачу нужно точно определить соустье малой и глубокой вены.
Расположение перфорантной сетки
 Венозная система соединяет поверхностные и глубокие сосуды бедра, голени, стопы. Ветви сетки проходят сквозь мягкие ткани, пронизывая мышцы, поэтому получили название перфорантные или коммуникантные. У стволов тонкая стенка, а диаметр не превышает 2 мм. Но при недостатке клапанов перегородки склонны утолщаться и расширятся в несколько раз.
Венозная система соединяет поверхностные и глубокие сосуды бедра, голени, стопы. Ветви сетки проходят сквозь мягкие ткани, пронизывая мышцы, поэтому получили название перфорантные или коммуникантные. У стволов тонкая стенка, а диаметр не превышает 2 мм. Но при недостатке клапанов перегородки склонны утолщаться и расширятся в несколько раз.
Перфорантная сетка подразделяется на два вида вен:
- прямые;
- непрямые.
Первый тип соединяет трубчатые стволы напрямую, а второй - посредством дополнительных сосудов. Сетка одной конечности состоит из 40–45 пронизывающих каналов. В системе преобладают косвенные ветви. Прямые сосредоточены в нижней части голени, по краю большеберцовой кости. В 90% случаев диагностируют патологии перфорантных вен на этом участке.
Половина сосудов оснащена направляющими клапанами, которые отправляют кровь из одной системы в другую. Вены стоп фильтрами не обладают, поэтому отток здесь зависит от физиологических факторов.
Показатели диаметра венозных сосудов
Диаметр трубчатого элемента нижних конечностей составляет от 3 до 11 мм в зависимости от типа сосуда:
Диаметр сосуда зависит от мышечных тканей, проложенных на исследуемом участке. Чем лучше развиты волокна, тем шире венозная трубка.
На показатель влияет исправность работы клапанов. При нарушениях системы происходит скачок давления оттока крови. Длительная дисфункция приводит к деформации венозных сосудов или образованию сгустков. К часто диагностируемым патологиям относят варикозное расширение, тромбофлебит, тромбоз.
Болезни венозных сосудов
 По данным ВОЗ патологии венозной системы регистрируются у каждого десятого взрослого человека. С каждым годом растёт число молодых пациентов, причём нарушения встречаются у школьников. Заболевания кровеносной системы нижних конечностей чаще всего вызываются:
По данным ВОЗ патологии венозной системы регистрируются у каждого десятого взрослого человека. С каждым годом растёт число молодых пациентов, причём нарушения встречаются у школьников. Заболевания кровеносной системы нижних конечностей чаще всего вызываются:
- избыточным весом;
- наследственным фактором;
- малоподвижным образом жизни;
Наиболее распространённые дисфункции венозной системы нижних конечностей:
Варикозное расширение - клапанная недостаточность, а в последствие деформация малой или большой подкожных вен. Чаще диагностируется у женщин от 25 лет, имеющих генетическую предрасположенность или лишний вес.
Операция очень травматическая.
Классификаций данного процесса очень много. По месту расположения, разделяют грыжу шейного, грудного и поясничного отдела. Наиболее часто встречаются позвоночные грыжи, расположенные на уровни поясницы. По размерам:
- Все показания делятся на абсолютные и относительные.
- Основные симптомы – постоянная боль в спине и пояснице, усиливающаяся при выполнении любых физических нагрузок. При дальнейшем развитии заболевания болевые ощущения начинают распространяться на ягодицы, бедро, голени, стопу, появляется слабость. Если вы замечаете онемение или покалывание в ногах, это также может указывать на формирование грыжи диска в поясничном отделе.
- Но такая методика имеет и ряд отрицательных моментов:
- Микродискэктомия;
- Центральная клиническая больница № 1 «РЖД»: от 15 тыс. рублей (лазерная вапоризация/лазерная реконструкция).
Консультация терапевта, нейрохирурга, анестезиолога.
Размер грыжи превышает 6 мм.
Лазерное лечение рассматриваемой патологии включает 2 метода. Обе методики специалисты рекомендуют использовать на ранних сроках недуга (в течение 6 месяцев после образования грыжи), когда диаметр грыжи не превышает 6 мм. Применение лазера будет полезным, если медикаментозное лечение межпозвонковой грыжи было безрезультатным, у пациента отсутствуют противопоказания к лазерному лечению.
- Лазерное лечение
- большая (до 6 мм и до 12 мм соответственно);
- Секвестрация грыжи;
- реабилитационный период может быть замедлен за счет образования в позвоночном канале различных рубцов и спаек.
- Гидропластика диска.
Центральная клиническая больница Российской академии наук: от 60 тыс. рублей.Обезболивание оперируемого участка (местная анестезия).
Больной ведет неактивный (сидячий) образ жизни. Текст
- Лазерная вапоризация (удаление) грыжи позвоночника
- Осложнения, которые появляются в ходе операции, зависят от квалификации операционной бригады, вида оперативного вмешательства, качества оснащения. Наиболее часто встречаемые осложнения:
Суть этого метода - входят световодом в поврежденный диск, он нагревает ядро диска, жидкость испаряется. Следовательно, уменьшается в размерах и грыжа. Такая операция применяется при не осложненном заболевании. Каковы основные преимущества этой методики лечения:
- очень большая.
- Невозможность контролировать мочеиспускания и испражнения;
- Эндоскопическая хирургия – это лечение межпозвоночной грыжи малоинвазивным способом, который осуществляется через проколы, что минимально травмирует ткани, мышцы и костные структуры позвоночника. Благодаря этому снижается риск возникновения рубцово-спаечного процесса и осложнений, возможных при других видах операций.
- Один из самых эффективных методов лечения межпозвоночной грыжи на ранней стадии - гидропластика диска. Операцию выполняют с помощью специальной иглы. В полость диска вводят стерильный раствор, который помогает вымывать отмершие ткани позвоночного диска и удалить их из организма. Операция занимает приблизительно треть часа. Гидропластику диска не делают при определении грыжи большого размера или при разрывах фиброзного кольца.
При проведении радикальной операции удаляется не только грыжа, но и межпозвонковый диск с патологией. Данный вид операции выполняют на стадиях секвестрированной грыжи или на стадии истиной грыжи (пролапса диска).Гарант Клиник: от 80 тыс. рублей.
- Введение иглы специального диаметра в поврежденный диск. Чтобы подвести иглу к нужному участку осуществляют прокалывание кожного покрова.
- На сегодняшний день существует множество различных методик по лечению рассматриваемой патологии.
- показана в следующих случаях:
При оперативном вмешательстве может быть повреждена твердая оболочка спинного мозга. Если врач квалифицированный, то он замечает это и ушивает в ходе операции. В противном случае - послеоперационный период осложняется сильными головными болями. Причина - снижение внутричерепного давления из-за вытекания ликвора из спинномозгового канала. Головная боль прекратится после самопроизвольного заращивания данного повреждения.
Структура позвоночного диска не изменяется.
У больного нестерпимые боли, которые длятся более полугода. А медикаментозное лечение не помогает их устранить.
- Относительные показания:
- У каждого оперативного метода есть негативные последствия. Самое частое осложнение после оперативного вмешательства - рецидив грыжи. В послеоперационный период пациенту особенно важно восстановление.
- Данный вид операции должен проводиться только при наличии абсолютных показаний. Около 20% пациентов оставляют плохие отзывы о результатах этого оперативного метода.
- Наиболее известными среди них являются следующие заведения:
Контроль над манипуляцией производится при помощи рентген-аппарата, лучевая нагрузка которого минимальна.
Повреждения позвоночника при использовании лазера минимальны, однако в будущем, вследствие разрушения структуры диска, срастания позвонков между собой, восстановление прежней биомеханики позвоночника может не произойти.
- Периодическое/постоянное покалывание, жжение в районе спины, шеи.
- В послеоперационный период при невыполнении предписаний лечащего врача могут возникнуть следующие осложнения:
Не эффективность консервативного лечения.
- Поэтому, если в этот период пациент слишком рано начинает выполнять различные физические нагрузки или же получает травмы, возникает большая вероятность рецидива.
- Микродискэктомия - нейрохирургическое вмешательство, с помощью которого осуществляют удаление грыж. Операцию всегда проводят под анестезией. Перед операцией обязательно нужно пройти МРТ обследование или компьютерную томографию.

НИИ травматологии и ортопедии им. Вредена.
Технология проведения лазерного лечения грыжи позвоночника (лазерной чрезкожной реконструкции) отличается от лазерной вапоризации:
- Процедура проводится без применения наркоза. В некоторых случаях (беременность, лактация, аллергия на определенные медикаменты) это может быть полезно, однако во время манипуляции пациент может ощущать дискомфорт.
- Нарушение чувствительности.
- Не долгое нахождение на стационарном лечении (до 2 дней).
Различные гнойно-септические местные (остеомиелит или эпидурит) и общие (пневмония, сепсис) осложнения.
Точно направить лазерный пучок не возможно, поэтому часто повреждаются близлежащие ткани.
Основное заболевание осложнилось серьезными нарушениями со стороны внутренних органов, например со стороны желудочно-кишечного тракта (недержание кала) или мочевыводящей системы (недержание мочи).
- Если говорить о периоде восстановления и полного выздоровления пациента, то для того чтобы это случилось как можно быстрее врач может посоветовать прибегнуть к таким сопутствующим способам восстановления, как лечебная физкультура, массажи, мануальная терапия.
- Далее в течении некоторого времени производится то, в чем и заключается суть всего процесса – лазер воздействует на поврежденные ткани.
- , то к нему относится:
- Лечение грыжи позвоночника – это процесс, требующий времени, терпения и профессионализма лечащего врача. Все лечение условно можно поделить на такие пункты:
Так как операция по удалению межпозвонковой грыжи проходит быстро (около часа), удаление проходит под спинно-мозговой анестезией, что сокращает время выхода из наркоза. Восстановительный период очень небольшой – пациент после эндоскопической операции встает на ноги уже через несколько часов. Полное возвращение к активной жизни происходит через 7-10 дней.
- Самый точный метод диагностики, позволяющий не только выявить грыжевое образование, но и дающий возможность точно установить стадию развития заболевания, увидеть состояние позвонков, направление выпячивание диска. Кроме того, при помощи магнитно-резонансной томографии мы можем выработать наиболее верные способы лечения грыжи межпозвоночных дисков. Этот безопасный и безболезненный способ сегодня считается «золотым стандартом» диагностики заболеваний позвоночника.
- В этот период назначается комплексное лечение, ЛФК, физиопроцедуры. Так же рекомендовано санаторно-курортное лечение.
- Возможно появление тромбоэмболии.
- Высокая стоимость операции.
Послеоперационный период длительный. За это время мышцы спины ослабляются. Они не могут качественно поддерживать позвоночник. В результате - рецидив заболевания.
Атрофические изменения мышечного аппарата конечностей или прогрессирующий паралич.Как правило такие мероприятия разрабатываются индивидуально для конкретного пациента, при этом учитывается физиологические особенности организма пациента, то, как болезнь протекала, возраст и вес пациента, степень тяжести заболевания.
- Вапоризация включает в себя выпаривание ядра диска (пар при этом выводится через специальную иглу), а реконструкция включает в себя стимулирование тех участков ядра, которые являются поврежденными.
- такие физиотерапевтические процедуры, как ультразвук, парафинотерапия, магнитотерапия, диадинамические токи, электрофорез и другое;
- снятие болевого синдрома и уменьшение отечности тканей;
- Межпозвоночная грыжа операция – стоимость хирургического вмешательства по этому поводу варьируется в пределах от 80 до 130 тысяч рублей.
- Применяется в том случае, если пациенту противопоказано проведение магнитно-резонансной терапии (например, если установлен кардиостимулятор).
- Если боль не проходит в течение недели и не купируется обезболивающими препаратами – у вас может быть межпозвоночная грыжа, лечение которой необходимо проводить только в клинических условиях.
FedyaПользователь
Владимир Воротынцев
Недопустимы резкие движения позвоночника.
Доктор СтупинВрач
В ходе операции непреднамеренно повреждают корешок нерва. Последствие - парез или паралич конечности, который проявляется уже в послеоперационном периоде восстановления.
ПолинаНовичок
Если есть какие-нибудь воспалительные процессы, то они таким методом не лечатся.
nuwaАктивный пользователь
Радикальная операция на грыжу позвоночника предусматривает полное удаление не только грыжи, но и поврежденного диска. Позвонки между собой соединяются неподвижно. Радикальные операции показаны при секвестрированных (межпозвоночные диск выпадает в канал спинного мозга) и полностью сформированных истинных грыжах.
ПолинаНовичок
очень большая.
- эффективность операции высока только в тех случаях, когда пациент своевременно обращается к врачу, если же стадия заболевания запущенна, то возможно повторное образование грыжи позвоночника;
nuwaАктивный пользователь
Проводить подобную операцию может только опытный нейрохирург в операционной, полностью оснащенной современным оборудованием, которое необходимо для подобного рода манипуляций.витамины группы В, которые восстановят нервную проводимость позвоночника. спазм мышц, в результате которого чувствуется некая скованность в движениях;
- В нашей клинике работают высококлассные специалисты, обладающие уникальным опытом в области микрохирургического, эндоскопического и пункционного методов лечения межпозвонковой грыжи.
- На видео лечение позвоночника лазером:
FedyaПользователь
Помимо преимуществ лечения грыжи лазером, у этого метода есть и недостатки. Поскольку это не радикальный метод, уменьшение диска незначительно, поэтому в дальнейшем может появиться необходимость в повторении этой же процедуры. Кроме того, лазерная терапия проходит с применением местной анестезии, поэтому пациент во время работы врача может ощущать в обрабатываемой области некий дискомфорт.
Владимир ВоротынцевВрач – мануальный терапевт, реабилитолог
Доктор СтупинВрач
Удаление грыжи лазером оказывает эффект обезболивания уже после первой процедуры и увеличивает вероятность хорошего результата лечения;
ПолинаНовичок
За время операции молодые хондроциты медленно начинают замещать поврежденную ткань. В некоторых случаях лазерное облучение применяют и в случае с оперативным иссечением грыжи, ведь этот метод приводит к улучшению заживления тканей, многие считают его необходимой профилактикой рецидива.
nuwaАктивный пользователь
ПолинаНовичок
Мне разминали стопу каждый день, делая легкий массаж;
- Первый отзыв от меня:
nuwaАктивный пользователь
Вечером перед операцией нужно обязательно почистить кишечник. Можно отдаться в руки медперсоналу, и они сделают традиционную клизму. Можно приобрести в аптеке мини-клизму и провести процедуру самостоятельно.Потом была МРТ, на которой поставили диагноз «…грыжа диска L4 – L5, 0,7 см». Затем заключение ВКК, о котором я писала в начале статьи. «Вам настоятельно рекомендовано удаление межпозвоночной грыжи, иначе в скором времени будете передвигаться в инвалидном кресле и ходить в памперсе», - примерно таким был вердикт врачебно-консультационной комиссии после просмотра моих снимков МРТ.
- Многие считают, что лечение межпозвонковых грыж заканчивается реабилитационным периодом. Но чтобы избежать повторного появления грыжи в позвоночнике, необходимо вести правильный образ жизни. Прежде всего, нужно:
Основной принцип лечения лазером
Удаление грыжи позвоночника
время пребывания в стационаре, комплекс реабилитационных мероприятий, использование высокотехнологичного оборудования, вид анестезии. Грыжа на поздних стадиях приводит к сдавлению спинномозгового канала, поэтому приходится проводить более сложную комплексную операцию: декомпрессию спинного мозга с микрохирургическим удалением грыжи (174 000 рублей).
Выбор методов лечения зависит от стадии развития заболевания. При своевременном обращении к врачу лечение может быть консервативным, очень эффективным на ранней стадии болезни. Основные терапевтические процедуры – массаж, ЛФК, аппаратное вытяжение и другие методики. Подробнее на этой странице.
- больной проводит минимальный период времени в клинике;
- Существуют различные виды операций по удалению межпозвоночной грыжи:
- Среди Московских учреждений здравоохранения наиболее известными являются
Электрокардиограмма.
Сохраняется подвижность позвоночника.
Консервативное лечение, длившееся около 3 месяцев, практически положительных результатов не принесло.
Грыжа позвоночного столба - довольно серьезное заболевание. Следствием смещением межпозвоночного диска может быть уменьшение просвета спинномозгового канала, что приводит к продолжительному сдавливанию оболочки и корешков спинного мозга. Результат - воспалительный процесс. Первый симптом этого заболевания быстрая утомляемость. Затем появляется боль. Часто очень сильная. По иррадиации ее и можно определить место образования позвоночной грыжи.
- практически полное отсутствие после операционных шрамов и рубцов.
- Если пациент принимает решение провести лазерное удаление межпозвоночной грыжи, то лечащий врач обязательно должен назначить обследование организма больного, которое включает в себя следующие этапы:
- включает в себя медикаментозную и немедикаментозную терапию, которые опытный специалист посоветует применять в комплексе. Курс медикаментозного лечения обязательно должен включать в себя назначение таких препаратов:
При этом заболевании в фиброзном кольце образуется разрыв, из которого начинает выступать часть студенистого ядра. Считается, что это заболевание может стать результатом запущенного остеохондроза, и если его своевременно не начать лечить, то человек может временно утратить трудоспособность, а в некоторых случаях даже получить инвалидность.
Эффективность лечения, согласно отзывам пациентов и врачей, может быть разной. В некоторых случаях лазеротерапия при грыже в разных отделах поясницы помогает, в других не очень. Каждый случай индивидуальный, поскольку симптоматика, как и течение болезни для каждого пациента имеют свои характерные черты.
Лазерная вапоризация межпозвонковой грыжи основана на том, чтобы ввести иглу через кожу, т.е. сделать прокол в диске, и туда провести лазерный светодиод. По нему пускается дозированно энергия, которая должна превратить жидкость в диске в пар, который будет выходить через иглу, что помогает снизить внутреннее давление в диске.
Cимптомы, говорящие о наличии заболевания
Межпозвоночная грыжа на первых стадиях может никак себя не выдавать. Первые симптомы, говорящие о наличии заболевания, появляются с его прогрессированием. Итак, вот основные симптомы, на которые нужно обратить внимание:
- сильный болевой синдром;
- спазм мышц, в результате которого чувствуется некая скованность в движениях;
- нарушение чувствительности в нижних конечностях;
- онемение ног, покалывание и чувство жжения.
Как происходит лечение грыжи лазером?
Как осуществляется лазерное лечение грыжи позвоночника? Перед началом терапии грыжи поясничного отдела позвоночника или крестца больной направляется на сдачу анализов, проводится диагностическое исследование, чтобы подтвердить диагноз. Если противопоказаний для манипуляций нет, тогда будет назначена операция лазером.
Лазерная вапоризация грыжи проводится только под местной анестезией, поскольку избавление от грыжи поясничного отдела не требует применения общего наркоза.
После операции больной должен еще сутки пробыть в стационаре под постоянным медицинским наблюдением. Только к вечеру после лазеротерапии грыжи поясницы или крестцового отдела позвоночника можно ходить, до этого пациент обязан лежать. Врач после осмотра больного будет решать, можно или нет отпускать пациента домой. Если все хорошо, тогда через 24 часа после вмешательства человек выписывается домой.
Послеоперационная реабилитация предусматривает прохождение медикаментозного курса.
В течение 2 недель пациент лечится противовоспалительными нестероидными препаратами (Мовалис, Целебрекс, Нимесил).
График и дозировку приема назначает врач, самостоятельно менять предписания запрещается.
Целый месяц нельзя посещать кабинет фзиотерапевтических процедур. Запрещены:
- массаж;
- электропроцедуры;
- бальнеотерапия.

Иногда для усиления эффекта от операции назначается магнитотерапия и лазеротерапия.
Нельзя посещать бассейн или спортивный зал, исключается физическая нагрузка, которая может причинить травмы любому отделу позвоночника. Работать на даче или двигать мебель строго запрещено.
Стоит много ходить, заниматься домашними делами, гулять пешком. Долгая езда на автомобиле запрещается. В день за рулем можно проводить не больше 40 минут. Нужно целый месяц носить полужесткий корсет, чтобы уменьшить нагрузку на прооперированный отдел позвоночника.
Оценить полностью эффективность вапоризации грыжи с помощью лазеротерапии можно только через 2 месяца, хотя некоторое облегчение наступает сразу. Нарушать рекомендации врача нельзя, чтобы нормально протекало рубцевание фиброзного кольца, нормализовалось давление внутри дисков. Через 2 месяца больной проходит комплексное обследование, чтобы скорректировать лечение.
Если же терапия лазером не помогла, тогда грыжа может лечиться другими способами. Чаще всего назначается хирургическое вмешательство, чтобы полностью удалить грыжу. После проведения подобных операций человек должен поменять образ жизни, скорректировать рацион, заботиться о позвоночнике, проводить профилактические мероприятия, чтобы исключить повторное образование грыжи.
Дискэктомия и ламинэктомия основные методы радикальной оперативной терапии
Под лазерной методикой лечения подразумевается воздействие на определенную область направленным пучком фотонов (света). Мощность такой процедуры регулируется настройками длины волн фотонов.

Маломощный лазер просто усиливает регенеративные возможности организма в конкретном очаге, попутно усиливая и кровообращение. Более мощный лазер действует иначе. Он попросту уничтожает те ткани, на которые направлен (как мягкие, так и костные).
Хронические боли - основное показание к вапоризации грыжи
Чтобы удалить грыжу диска позвоночника, используются специальные лазерные аппараты. Генерируемый ими световой поток игнорирует мягкие ткани, проходя сквозь них и поражая только костные структуры (сами кожные покровы остаются невредимыми).к меню
Можно ли с помощью лазера лечить любые грыжи позвоночника? В большинстве случаев процедура и вовсе не требуется, болезнь лечат консервативно. А вот для удаления с помощью лазера требуются весомые показания.
Показания к лазерному удалению грыжи:
- Наличие часто обостряющегося болевого синдрома.
- Постоянное ощущение дискомфорта в спине (жжение, подергивания и покалывания, скованность в движениях).
- Нарушения чувствительности конечностей или спины, развитие парестезий (онемения).
- Возникновение периодических или тем более постоянных головокружений, головных болей (при поражении шейного отдела).
- Угроза инфекции костных тканей (обычно на фоне поясничного или грудного поражения).
к меню
Противопоказания
Лазерное лечение имеет ряд относительных и абсолютных противопоказаний. Их игнорирование может привести к тяжелейшим последствиям, вплоть до инвалидности.
Грыжа позвонкового диска
Список противопоказаний:
- возраст пациента более 50 лет;
- наличие окостенения пульпозного ядра;
- наличие неврологического дефицита, клинических признаков поражения спинного мозга;
- специфическое нарушение целостности фиброзного кольца с частичным выпадением ядра в спинномозговой канал;
- наличие острых или хронических воспалительных процессов в патологическом очаге (относительное противопоказание, иногда игнорируется врачами);
- неэффективность или развитие побочных явлений после предыдущей операции с применением лазерных технологий.
После даже такой сравнительно безопасной процедуры возможны осложнения. В большинстве случаев они умеренные, и ничем особо не грозят пациенту. Но иногда возможны весьма серьезные последствия: рецидив грыжи, причем она может развиться с новой силой и протекать тяжелее, чем до операции. Причем риски этого высоки, так как лазерное лечение не является стопроцентным способом лечения межпозвонковых грыж.
Также после процедуры может развиться болевой синдром по типу фантомных болей. Его продолжительность определить невозможно: у одних людей он сохраняется несколько месяцев после процедуры, у других может тянуться годами.
Проведение вапоризации грыжи спины
В первые недели после операции часто развивается частичная иммобилизация позвоночного столба.к меню
С эффективностью лазерного удаления грыжи все не так просто: с одной стороны, процедура безопасна и весьма эффективна – большинству пациентов успешно купируют грыжу. С другой стороны уже через несколько месяцев может развиться новая грыжа.
В чем причина? Дело в том, что лазерное лечение не является радикальным способом удаления грыж (речь идет о вапоризации). С его помощью можно частично, но не полностью убрать выпячивание пульпозного ядра, и именно в этом проблема.
Кроме того, слишком много зависит от регенеративных возможностей организма. То есть половина успеха процедуры лежит не на самой методике, а на особенностях организма больного. Именно поэтому не назначают лечение людям старше 50 лет, так как регенеративные механизмы у них слишком ослаблены.к меню
Виды процедуры
Лазерное лечение грыж делится на два вида: вапоризацию (собственно, удаление самой грыжи) и реконструкцию. В чем отличия этих процедур?
Лазерная вапоризация подразумевает именно удаление межпозвонковой грыжи. То есть она похожа на классическую хирургическую операцию, но при этом является малотравматичной. Во время процедуры выполняют выпаривание тканей пульпозного ядра для предотвращения ее выпячивания через фиброзное кольцо.
Стадии формирования позвоночной грыжи

Лазерная реконструкция используется для усиления регенеративных возможностей организма (локально). Цель проста: за счет возможностей организма «заживить» межпозвонковую грыжу. Процедура крайне безопасная для пациента, но при этом значительно ниже в эффективности, чем вапоризация.к меню
Лечение грыжи позвоночника – это процесс, требующий времени, терпения и профессионализма лечащего врача. Все лечение условно можно поделить на такие пункты:
- снятие болевого синдрома и уменьшение отечности тканей;
- снятие спазма спинных мышц;
- улучшение нервной проводимости позвоночника;
- устранение всех видимых признаков воспалительного процесса;
- восстановление физиологического межпозвоночного пространства.
В основном, лечение грыжи можно поделить на: консервативное, хирургическое и реабилитационное лечение.
Консервативное лечение включает в себя медикаментозную и немедикаментозную терапию, которые опытный специалист посоветует применять в комплексе.Курс медикаментозного лечения обязательно должен включать в себя назначение таких препаратов:
- противовоспалительные средства, которые снимут воспаление и болевой синдром;
- миорелаксанты, которые уменьшат спазм мышц;
- гемореологические средства, которые смогут улучшить кровоток;
- необходимое обезболивающее при грыже позвоночника;
- витамины группы В, которые восстановят нервную проводимость позвоночника.
Если же говорить о немедикаментозном лечении грыжи, то к нему относится:
- такие физиотерапевтические процедуры, как ультразвук, парафинотерапия, магнитотерапия, диадинамические токи, электрофорез и другое;
- рефлексотерапия;
- мануальная терапия.
Хирургическое лечение назначается в том случае, если болезнь находится на той стадии, когда консервативное лечение уже не дает никаких результатов. Только лечащий врач сможет точно сказать пациенту как избавиться от грыжи позвоночника.
Перед тем, как принять решение о проведении операции лечащий врач проведет диагностику последствий межпозвоночной грыжи, и только после этого посоветует пациенту тот или иной вид операции.
Реконструкция позвоночных дисков с помощью лазера
Удаление межпозвоночной грыжи лазером демонстрирует высокую результативность при лечении молодых людей.
Также лазерная нуклеопластика поясничного или другого отдела позвоночника хорошо справляется с протрузиями диска до 6 мм, эффективна она и в тех случаях, когда фрагменты диска не отделены друг от друга.
Лечение грыжи позвоночника лазером применяется и при необходимости проведения специальной эндоскопической дискэктомии. Суть процедуры состоит в том, чтобы вводить через маленький разрез эндоскоп и инструменты. Врач отслеживает свои действия через монитор, благодаря которому происходит постепенное удаление грыжи. Особого вреда здоровым тканям такая операция не причиняет.
Лазерная дискэктомия не вызывает осложнений, поэтому рубцы, гематомы и спайки не образуются. Малоинвазинвность метода позволяет применять его для удаления грыж самых разных размеров. Часто лазер используется в интраоперационной коагуляции сосудов, которая позволяет избежать нагревания тканей, а операция не приносит травм, поэтому нервные структуры не повреждаются.
Больной уже через несколько часов после операции может самостоятельно перемещаться. Отзывы пациентов, которым была проведена такая операция, в основном, положительные. Люди отмечают, что процедура прошла успешно, без осложнений, и лечение было эффективным.
Грыжа позвоночника является патологией, когда фиброзное кольцо межпозвоночного диска, в центре которого располагается пульпозное ядро, рвется из-за повышения давления внутри диска или же когда оказано прямое повреждающее воздействие. Пульпозное ядро начинает выпячивать наружу - это состояние и называют грыжей.
Теперь отзывы об удалении межпозвоночной грыжи тех, кто лежал рядом со мной.
Так как у меня был гель-лак на ногтях, мне его снимали чуть ли не все медсестры отделения с помощью спирта и прочих подручных средств. Кстати, было весело и хоть немного отвлекло от тревожных мыслей о предстоящей операции по удалению межпозвоночной грыжи.
Последствия травм
Парез (нарушение функций) стопы;
Вспомню, как все начиналось, заодно познакомлю вас с некоторыми симптомами грыжи диска позвоночника.
Также межпозвоночная грыжа может быть спровоцирована лишним весом. Поэтому уже на первых порах лечения, до проведения лазерной процедуры, стоит задуматься над своим рационом. Вес должен соответствовать росту и возрасту. Благодаря его нормализации нагрузка на позвоночник снизится, а человек будет чувствовать себя комфортнее.
Физиотерапия
Физиотерапевт, лазерная терапия, стаж 25 лет
- Укрепление спинных мышц поможет держать прямую осанку. Кроме того, следует комплексно разрабатывать мышцы брюшного пресса. Таким образом, нагрузка на позвоночник снизится за счет ее переноса на эти мышцы. Развитие межпозвонковой грыжи тесно связано с осанкой. Следовательно, предотвратить заболевание можно благодаря регулярным физическим упражнениям.
Массаж
Специалисты клиники «Мастерская Здоровья» в Москве используют лазерную терапию при лечении разных заболеваний.
Плюс ко всему лазерная терапия допускает, и даже рекомендует применять и дополнительные методы лечения: стоит сходить к массажисту, на физиотерапию или иглоукалывание, к мануальному терапевту и другие процедуры которые способны воздействовать на связки и мышцы в спине. Вышеперечисленные способы вам предложит специалист любой профессиональной клиники, ведь их с успехом применяют, когда проходит лазерное удаление грыжи позвоночника.
Все мягкие ткани в человеческом теле легко проницаемы направленным световым излучением. Это значит, что способ, по которому осуществляется удаление грыжи позвоночника лазером, позволяет провести терапию даже не нарушая кожные покровы.
Sorry за правописание, это слово все по разному пишут в нете. Т.о. если нет побочного эффекта лазерной ВАПОРИЗАЦИИ, то зачем тратить столько времени и денег на консервативное лечение, когда можно это исправит за час, конечно, учитывая размер грыжи (до 6mm). Спасибо! Жду вашего ответа.
Перед тем, как подняться, мне нужно было обязательно надевать компрессионные чулки. Тяжело отходила от наркоза. Ходила только с опорой. Неудобно ходить стоя в туалет, а также вставать из положения лежа – сначала нужно перевернуться на живот, потом встать на четвереньки и лишь после этого поочередно спустить ноги на пол. Францевна, 73 года.
Сегодня чаще всего практикуют следующие виды операции по удалению межпозвоночной грыжи:
- Я согласилась на удаление межпозвоночной грыжи поясничного отдела.
- С каждым годом боль в пояснице становилась все интенсивнее и появлялась чаще. Особо сильными болезненные ощущения стали после третьих родов. На то время мне уже было немного за 30, дочке 3 месяца. В одно утро боль стала настолько сильной, что я не могла ступить и шагу, встать с кровати. Единственное вынужденное положение тела, при котором боль была более-менее терпимой – сидя. Возможности сделать МРТ, чтобы установить точный диагноз моего заболевания, у меня в то время не было. Я принимала обезболивающие и прошла курс рефлексомагнитной релаксации позвоночника. Мне стало намного легче, боль отступила, и я даже забыла о том, как нестерпимо может болеть спина. С другими симптомами межпозвоночной грыжи я столкнулась через 3 года.
- Что касается плавания, то спустя два-три месяца после такой процедуры, как лечение лазером позвоночника, походы в бассейн станут отличным способом не только укрепить спинные мышцы, но еще и дадут возможность постоянно его разрабатывать. Обычно рекомендуют заниматься плаванием минимум 2 раза в неделю. Средняя продолжительность занятий – 50 минут. В целом не имеет значения, в каком стиле будет плавать человек, но если у него проблемы с шейным отделом, то лучше всего – на спине.
Гимнастика.
Как начать жить без боли и забот
- Лазеротерапия помогает при остеохондрозе, межпозвоночной грыже, протрузиях межпозвоночных дисков. Из-за болезней опорно-двигательного аппарата человек быстро утомляется, может чувствовать онемение рук и ног. Благодаря процедуре проходит скованность в движениях, боль в спине, шее, пояснице, грудной клетке. Лечение лазером уменьшает отёк и размер грыжи позвоночника.
- Но процедура лазерной реконструкции оказывает воздействие только по отношению к первопричине заболевания – приводит в порядок повреждения межпозвоночных дисков. Те, кто отдал предпочтение удалению грыжи позвоночника лазером, сходятся во мнении к одному – комплексная терапия приводит вас к максимально быстрому и комфортному возвращению к обычной жизни.
- Пучок лазерных лучей оказывает воздействие на пораженную область, точечно увеличивается температура, «выпаривая» поврежденную область диска. Для каждого подбирается особенной лечение определенным видом насадки, которые обеспечивают достижение максимально эффективной процедуры.
- Любой уважающий себя хирург скажет, что там, где можно обойтись без операции, лучше провести консервативное лечение. Но очень много случаев, когда оперативное лечение является методом выбора, горе-целители обещают вылечить пациента без операции. Кошельки целителей толстеют, а операцию все же приходится делать.
Сразу после операции боль как рукой сняло. Выпрямилась и стала ходить ровно. Нигде не болело. Сейчас (прошел месяц после операции) иногда стреляет в ягодицу. Очень волновал вопрос интимной жизни. Сказали, что можно осторожно через месяц-полтора. Аня, 31 год
Дискэктомия;
Эта болезнь может дать о себе знать в любом возрасте. Хотя в источниках указано, что «возраст грыжи» приблизительно 30 – 55 лет. После 25 лет позвоночник «стареет», и без профилактики риск заболевания возрастает.
- Боли в пояснице стали появляться очень часто - после всякой физической нагрузки. Подняла на руки дочь -спина болит, позанималась фитнесом – в пояснице стреляет, долго просидела за компьютером – разогнуться могу с трудом.
- Кроме того, при грыже позвоночника необходимо бросить курить. Дело в том, что вследствие этой вредной привычки сосуды сильно сужаются и таким образом не дают межпозвонковым дискам получить все необходимые компоненты. То же самое касается и алкоголя. Впоследствии умеренное потребление алкоголя и отказ от курения также станет профилактикой появления грыжи.
- Любая из таких процедур окажет благоприятное воздействие на мышцы спины, значительно укрепит их. Причем продолжить такое лечение можно как в той же клинике, где проводилась операция лазером, так и в других медучреждениях. Задача комплексного лечения заключается в двух важных этапах, которые взаимосвязаны между собой. Удаление грыжи при помощи лазера, которое также называется лазерная вапоризация грыж межпозвонковых дисков, – это всего лишь устранение первопричины. А последующее оздоровление при помощи комплекса является еще предотвращением этой проблемы.
Заполните заявку на сайте
Лазерная терапия эффективна при радикулите, невритах, невралгиях, нервных тиках. Из-за болезней нервной системы появляется головная боль, головокружения, тошнота, шум в ушах, обмороки, ухудшается память. Пациент ощущает слабость в руках и ногах, у него могут возникнуть проблемы со сном.
После того, как пациентом перенесено удаление позвоночной грыжи лазером особенно полезной может стать лечебная физкультура. Она позволяет сформировать укрепленный мышечный каркас на спине, который и исключит рецидив и прогрессирование дегенеративных изменений, это защитит другие отделы позвоночника.
Кроме того, воздействие температурой стимулирует процесс регенерации и обновления хрящевых тканей. На момент операции пациент находится в сознании – это делает возможным отслеживание хода процедуры на мониторе.
- Fedya сказал(а): Sorry за правописание, это слово все по разному пишут в нете. Т.о. если нет побочного эффекта лазерной ВАПОРИЗАЦИИ, то зачем тратить столько времени и денег на консервативное лечение, когда можно это исправит за час, конечно, учитывая размер грыжи (до 6mm). Спасибо! Жду вашего ответа.Нажмите, чтобы раскрыть…У операции есть эффективность и есть побочные эффекты. Эффективность у этого типа оперции, при размерах грыжи диска до 6 мм и без разрыва фиброзного кольца, составляет 60-70% (ссылку не привожу, на этом форуме можно, коллеги подправят цифру). Побочные эффекты, конечно возможны, вплодь до смерти. Только при этом типе их меньше.
- У меня после операции не перестала болеть нога. Врачи сказали, что это в пределах нормы – корешок долго был зажат и отек. После операции спать можно и на спине, и на животе, и на боках. Меня пугали, что лежать нужно будет только на животе. После операции нельзя сидеть месяц-полтора и необходимо столько же носить корсет. Конечно же, ограничены физнагрузки. Еще дается больничный на 60 дней. Света, 35 лет.
- Микродискэктомия;
- А после 55 межпозвоночные диски менее подвижны, поэтому риск появления грыжи снижается.
- Со временем боль стала распространяться на ногу. Знаете, такое ощущение, когда стреляет в спину и отдает в ногу. Боль была терпимая, но очень частая.
Вас мучает дискомфорт на месте выпячивания грыжи…
Подготовка пациента к лазерному удалению грыжи позвонка
Перед удалением проводится базовая подготовка, не требующая никаких специфических действий. Основа всей подготовки – попытка исключить наличие противопоказаний у пациента. Кроме того, выявляются нюансы течения межпозвонковой грыжи, что позволяет куда эффективнее и безопаснее провести операцию.
В подготовку к такому лечению входит:
- Осмотр пациента нейрохирургом.
- Проведение рентгенографии и/или компьютерной томографии (реже применяется магнитно-резонансная томография).
- Снятие электрокардиограммы сердца.
- Биохимические анализы крови и мочи.
Лазерное лечение позвонковой грыжи
Также может потребоваться консультация у терапевта и анестезиолога (особенно если будет проводиться общий наркоз). Последний прием пищи должен быть за 10 часов до процедуры.к меню
Лечение грыжи позвоночника лазером показано пациентам с патологиями на ранней стадии, когда еще есть возможность восстановления без радикального подхода. Лазерное облучение межпозвонковой грыжи также выступает заключительным этапом удаления дисков, что позволяет ускорить восстановление тканей позвоночника, и сократить период реабилитации. Лазерная вапоризация при грыже, как показывают отзывы, эффективна для больных разного возраста, за исключением людей с противопоказаниями.
Сразу после проведения лазерной вапоризации больному становится легче, купируется болевой синдром, уходит скованность движений. Под влиянием лазера клеточные структуры начинают восстанавливаться, что происходит еще несколько месяцев после проведения процедуры.
Лечение грыжи позвоночника лазером не оставляет следов после операции, больной уже в первый день после операции по удалению выпячивания может вернуться к привычной жизни. Удаление дисков лазером исключает риск послеоперационных осложнений и повтора заболевания, кроме того, операция не требует наркоза, потому такое лечение идеально подходит для людей с непереносимостью обезболивания.
Метод проведения
Удаление остаточных тканей после операции по удалению дисков проводится путем облучения операционной зоны, как заключительный этап лечения. Но лазерная вапоризация относится к самостоятельным методам лечения межпозвонковой патологии. Интенсивность облучения оптимальна для частичного испарения жидкости, но хрящевая ткань не разрушается, в процессе чего диск постепенно становится на место.
Удаление лишней жидкости приводит к обратному развитию заболевания, дефект возвращается в тело диска. Перед началом процедуры проводится местное обезболивание тканей в месте введения иглы, и вся процедура контролируется компьютерным томографом.
- Операция проводится под местной анестезией, потребности в общем наркозе нет.
- Игла прокалывает межпозвоночный диск на 2 см.
- Через иглу вводится световод из кварцевого волокна.
- Происходит воздействие лазером на диск.
Улучшение состояния больного наблюдается уже в момент процедуры, когда происходит удаление жидкости. Это подтверждают отзывы пациентов, прошедших лечение межпозвоночной грыжи лазером. Операция при поражении шейного отдела позвоночника наиболее эффективна, выздоровление происходит уже через несколько недель после процедуры.
Противопоказания
Лазерная вапоризация не проводится в таких случаях:
- острое воспаление в области позвоночника;
- опухоль любой локализации;
- период беременности;
- токсическое отравление, нервное перевозбуждение, психические заболевания;
- инфекции острого или хронического характера.
Соблюдение мер безопасности, и правильно выбранная операция будет эффективным вариантом лечения позвоночной грыжи с минимальным риском рецидива (0,2%).