Полная блокада сердца (сокращенно ПБС) является патологическим состоянием, при котором проведение возбуждения к желудочкам от предсердий полностью прекращается. В итоге желудочки и предсердия сокращаются отдельно, то есть независимо друг от друга.
Возбуждение предсердий происходит регулярными импульсами, которые исходят из предсердий или синусового узла. Частота при этом составляет от семидесяти до восьмидесяти ударов в минуту. Желудочки возбуждаются АВ-соединением или проводящей системой желудочков. Возбуждение желудочков при этом обычно регулярное, а частота более низкая: от тридцати до шестидесяти ударов за минуту. Это состояние также называется атриовентрикулярной блокадой третьей степени.
Причины ПБС
Локализацией ПБС могут быть три места:
- АВ-узел;
- пучок Гиса;
- ножки пучка Гиса.
Методы диагностики
Диагностика основывается на клинических симптомах заболевания, однако диагноз подтверждается проведением ЭКГ. При этом исследовании отмечается, что два ритма, синусовый и эктопический, не связаны друг с другом, то есть возникает предсердно-желудочковая диссоциация. Сочетание трепетания предсердий или фибрилляции с полной АВ-блокадой выражено в наличии F-волн, а также в редком, но правильном ритме желудочков, частота которого находится в пределах от тридцати до шестидесяти ударов за минуту. Комплексы QRS чаще всего деформированные и широкие.

Для выявления точной картины могут проводиться еще некоторые исследования.
- Холтеровское мониторирование . Мониторирование ЭКГ помогает произвести фиксацию эпизодов преходящей АВ-блокады. Также с помощью этого метода можно оценить максимальную степень блокады и ее взаимосвязь с разными факторами. Кроме того, есть возможность определить тахизависимый характер сбоя в проводимости, то есть возникновение блокады, если частота сокращений достигает определенного уровня, и восстановление проведения, если частота сокращений снижается.
- Электрофизиологические исследование сердца, внутрисердечное и чреспищеводное. Признаком нарушения проводимости при чреспищеводном исследовании считается снижение антеградной точки Венкебаха АВ-соединения ниже возрастной нормы. Формула, по которой производится расчет: 200 - возраст больного. Внутрисердечное исследование проводится для того, чтобы определить уровень блокады и уточнить показания к имплантации ЭКС.
Если есть подозрения на то, что блокада носит врожденный характер, то нужно провести обследование в генетической лаборатории и проконсультироваться со специалистами. После постановки точного диагноза врач назначает необходимое лечение.
Есть такое состояние, как полная блокада левой ножки, которая представляет двухпучковый блок проведения сигнала и одновременное вовлечение задней и передней веток левой ножки. На ЭКГ комплекс QRS в V5-V6 отведениях будет представлен в этом случае широким зубцом R, на вершине будет зарубина. Регистрируемые желудочковые комплексы в V1-V2 грудных отведениях представлены QS и широким зубцом S. Влево отклонена электрическая сердечная ось, также она расположена горизонтально.
Блокада передней ветви ножки характеризуется тем, что электрическая сердечная ось отклонена влево, а при блокаде задней ветви она отклонена вправо, причем такое нарушение проводимости часто происходит вместе с блокадой правой ножки. Вообще виды нарушения проводимости сочетаются достаточно часто.
Лечение заболевания
Полная поперечная блокада сердца требует серьезного лечения. Оно направлено на достижение нескольких целей.
- Профилактика внезапной сердечной смерти.
- Облегчение или устранение клинических проявлений.
- Предотвращение осложнений, таких как коронарная и сердечная недостаточность.
Лечение может быть медикаментозным и немедикаментозным. Немедикаментозное лечение основано на диетических рекомендациях у тех, кому также поставлен диагноз ИБС, артериальная гипертония и сердечная недостаточность. Если возможно, отменяются препараты, которые могут усугубить или вызвать полную блокаду. К таким препаратам относятся антиаритмические препараты первого и третьего классов, блокаторы медленных кальциевых каналов и так далее.

Медикаментозное лечение применяется с целью устранить причины, которые вызвали полную блокаду. Также оно направлено на лечение основного заболевания. Специальное лечение не требуется для бессимптомных проксимальных блокад, особенно если они носят функциональный характер. Важно ограничить или исключить препараты, которые ухудшают АВ-проводимость.
Однако при блокаде третьей степени часто приходится прибегать к хирургическому лечению, главный способ которого - имплантация постоянного ЭКС. Основные критерии для проведения имплантации следующие:
- клинические проявления, а также их отсутствия;
- сочетание с другими нарушениями, касающимися проводимости;
- возможная обратимость блокады;
- прогностическая значимость блокады.
У пациентов, которые перенесли ИМ, имплантацию ЭКС проводят в том случае, если блокада стойкая и проходит по проксимальному или дистальному типу. Если блокада проявляется в острый период ИМ, то проводят имплантацию временного ЭКС. Решение о том, чтоб имплантировать постоянный ЭКС, принимается через пару недель, так как есть высокая вероятность того, что произойдет обратное развитие нарушений АВ-проводимости.
Возможные последствия
Сроки нетрудоспособности зависят от того, насколько тяжело протекает основное заболевание. Прогноз зависит от основного заболевания и уровня блокады. Неблагоприятный прогноз имеют дистальные блокады, так как они склонны к прогрессированию. Полная атриовентрикулярная блокада по дистальному типу характеризуется вероятностью возникновения обмороков в семидесяти процентах случаев, а блокада по проксимальному типу характеризуется вероятностью возникновения обмороков в двадцати пяти процентах случаев.
Если случился первый приступ Морганьи-Адамса-Строкса и не проведена имплантация ЭКС, то продолжительность жизни составляет около двух с половиной лет.
Выживаемость больных улучшается благодаря постоянной стимуляции. Прогноз после имплантации главным образом зависит от того, какой характер имеет основное заболевание. Если имеет место ИМ передней стенки, то при полной блокаде происходит тяжелое поражение межжелудочковой перегородки, а это означает, что прогноз очень неблагоприятный: смертность от фибрилляции желудочков или сердечной недостаточности отмечается в девяносто процентах случаев.
Профилактика
Блокада сердца - это серьезное заболевание, которое нужно предупреждать всеми силами. Если прогноз ухудшается при наличии дополнительных заболеваний, нельзя пренебрегать профилактическими осмотрами у кардиолога, особенно если возрастной порог уже довольно высокий. Если при таких осмотрах выявляется какая-либо проблема, нужно безотлагательно приступать к ее лечению, соблюдать меры предосторожности и следовать советам врача.

Нельзя забывать о том, что для сердечной мышцы очень полезны магний и калий. Восполнить их недостаток помогает полноценное питание. Возможен и прием препаратов, которые содержат эти элементы, однако для их приема есть противопоказания, поэтому использовать их нужно только по рекомендации врача.
Как видно, полной сердечной блокады можно избежать, а в случае ее появления можно найти путь к выздоровлению и продлению жизни. Однако нужно приложить немало усилий, чтобы наше сердце работало в нормальном режиме, но эти усилия стоят того, чтобы продлить себе жизнь!
Она обнаруживается у 0,5% молодых людей без признаков заболевания сердца. У пожилых АВ-блокада 1-й степени чаще всего бывает следствием изолированной болезни проводящей системы (болезнь Ленегра).
При АВ-блокаде 2-й степени часть предсердных импульсов не доходит до желудочков. Блокада может развиваться на уровне АВ-узла и системы Гиса-Пуркинье.
АВ-блокаде 2-й степени с проведением 3:1.
- Если при АВ-блокаде (например, с проведением 4:3 или 3:2) интервалы PQ неодинаковы и наблюдается периодика Венкебаха, говорят об АВ-блокаде 2-й степени типа Мобитц I.
- При АВ-блокаде 2-й степени типа Мобитц I комплексы QRS обычно узкие, поскольку блокада происходит выше пучка Гиса на уровне АВ-узла.
- Даже если при АВ-блокаде типа Мобитц I отмечается блокада ножки пучка Гиса, уровень АВ-блокады, вероятнее всего, находится на уровне АВ-узла. Тем не менее в этом случае для подтверждения уровня блокады необходима электрограмма пучка Гиса.
Далеко зашедшая АВ-блокада (3:1, 4:1 и выше) относится к АВ-блокаде 2-й степени типа Мобитц II. Комплексы QRS при этом обычно широкие (характерна блокада правой или левой ножки пучка Гиса), а уровень блокады находится ниже АВ-узла. АВ-блокада типа Мобитц II обычно происходит на уровне системы Гиса-Пуркинье или ниже ее. Она часто переходит в полную АВ-блокаду.
АВ-блокада 3-й степени, или полная АВ-блокада, может быть приобретенной и врожденной.
всего системной красной волчанкой.
Клиническая картина
АВ-блокада 1-й степени обычно протекает бессимптомно.
- При удлинении интервала PQ I тон сердца становится тише, поэтому для АВ-блокады 1-й степени характерен тихий I тон, при АВ-блокаде 2-й степени типа Мобитц I громкость I тона уменьшается от цикла к циклу, а при полной АВ-блокаде она все время разная.
- При полной АВ-блокаде может возникать функциональный мезосистолический шум.
Этиология
Причины АВ-блокады приведены в таблице. Самая частая причина - изолированная болезнь проводящей системы (болезнь Ленегра). Кроме того, АВ-блокада может возникать при инфаркте миокарда, обычно в первые 24 ч. Она возникает у больных с нижним инфарктом миокарда и у 2% больных с передним инфарктом.
- Дигоксин
- Бета-адреноблокаторы
- Некоторые антагонисты кальция
- Антиаритмические средства с хинидиноподобным действием
- Врожденная полная АВ-блокада (часто - при системной красной волчанке у матери)
- Дефект межпредсердной перегородки типа ostium primum
- Транспозиции магистральных артерий
- Инфекционный эндокардит
- Миокардит (болезнь Чагаса, лаймская болезнь, ревматизм, туберкулез, корь, эпидемический паротит)
- Первичная надпочечниковая недостаточность
- Синдром каротидного синуса
- Вазовагальные реакции
Диагностика
АВ-блокада 1-й степени
Этот диагноз ставится при интервале PQ более 0,20 с у взрослых и более 0,18 с у детей. За каждым зубцом Р следует комплекс QRS, форма зубца Р и комплекса QRS нормальная.
АВ-блокада 2-й степени
АВ-блокада 2-й степени типа Мобитц I ставится при наличии следующих признаков:
- Интервал PQ постепенно удлиняется, а затем после очередного зубца Р комплекс QRS выпадает.
- Интервал PQ постепенно удлиняется, но с каждым циклом на все меньшую величину, так что интервал RR от цикла к циклу становится короче, пока не происходит выпадение очередного желудочкового комплекса.
- Пауза в конце периода Венкебаха меньше любых двух последовательных интервалов RR.
- Интервал PQ после паузы меньше интервала PQ перед паузой.
- Комплексы QRS образуют группы, называемые периодами Венкебаха.
АВ-блокада 2-й степени типа Мобитц II встречается реже, чем Мобитц I. Для нее характерны следующие признаки:
- Интервал PQ все время одинаков, но часть предсердных импульсов не проводится. При этом в отличие от блокированных предсердных экстрасистол интервал РР постоянен.
- При далеко зашедшей АВ-блокаде на каждый комплекс QRS приходится более одного зубца Р (это называют АВ-блокадой с проведением 3:1, 4:1 и т. д.). Комплексы QRS при этом часто широкие (в отличие от блокады типа Мобитц I, для которой характерны узкие комплексы).
Полная АВ-блокада
Характерна АВ-диссоциация, то есть полное отсутствие временной зависимости между зубцами Р и комплексами QRS. По зубцам Р можно посчитать частоту предсердного ритма.
Лечение
При АВ-блокаде 1-й степени и 2-й степени типа Мобитц I лечения не требуется. При АВ-блокаде 2-й степени типа Мобитц II и полной АВ-блокаде обычно показана постоянная ЭКС.
- Атропин может уменьшить АВ-блокаду, если она обусловлена повышением парасимпатического тонуса, но не ишемией.
- Атропин более эффективен при АВ-блокаде на фоне нижнего, чем на фоне переднего инфаркта миокарда.
- Атропин не влияет на проводимость в системе Гиса-Пуркинье и поэтому неэффективен при полной АВ-блокаде, а также при АВ-блокаде 2-й степени, обусловленной блокадой на уровне системы Гиса-Пуркинье.
- Атропин не влияет на пересаженное сердце.
- При АВ-блокаде 2-й степени типа Мобитц II атропин следует использовать с осторожностью, поскольку он может уменьшать частоту сокращения желудочков. Так, АВ-блокада с проведением 2:1 при предсердной частоте 80 ударов в минуту может перейти в АВ-блокаду 3:1 при предсердной частоте 90 ударов в минуту, в результате чего частота сокращения желудочков упадет с 40 до 30 ударов в минуту.
Антидигоксин (Fab-фрагменты антител к дигоксину) используется при гемодинамически значимой АВ-блокаде, вызванной дигоксином. Дозу рассчитывают так:
Количество флаконов = Вес (кг) × Сывороточная концентрация дигоксина (нг/мл) ⁄ 100
Полная АВ-блокада при нижнем инфаркте миокарда часто бывает преходящей, поэтому обычно достаточно временной ЭКС.
Кардиолог – сайт о заболеваниях сердца и сосудов
Атриовентрикулярная блокада 2 степени - АВ блокада II степени
Атриовентрикулярная блокада 2 степени характеризуется замедлением проводимости в проекции АВ-узла и в близлежащих участках проводящей системы сердца.
Неполная АВ блокада II степени бывает трех типов.
- Атриовентрикулярная блокада 2 степени I Мобитц сопровождается постепенным удлинением интервала P-Q (R) с последующим выпадением вентрикулярного комплекса QRST (так называемая периодика Самойлова-Венкебаха) и стабильным, сохраненым зубцом Р.
- В случае антероградной атриовентрикулярной блокады II степени (тип Мобитц II) на электрокардиограмме регистрируется зубец Р и происходит выпадение желудочкового комплекса Q-T без постепенного увеличения интервала P-Q (R), который остается нормальным или расширенным.
- АВ-блокада II степени типа 2:1, 3: 1. На ЭКГ выпадает каждый второй (2: 1) два или более подряд комплексов QRST (блокада 3:1 и т.д.), что приводит к резкой брадикардии и развитию синкопальных состояний. Выраженная желудочковая брадикардия способствует образованию замещающих сокращений и ритмов.
Принципы лечения пациентов с АВ-блокадой 2 степени:
- У больных с впервые возникшей атриовентрикулярной блокадой 2 степени необходимо провести терапию основного заболевания, которая в ряде случаев приводит к исчезновению нарушений проводимости сердца;
- Необходимо отменить все антиаритмические препараты и другие лекарственные средства, которые замедляют АВ-проводимость;
- Требуется назначить препараты,которые увеличивают ЧСС, улучшают АВ-проводимость и уменьшают негативное влияние парасимпатической нервной системы на синусовый узел и атриовентрикулярную проводимость атропин, препараты производные красавки - беллоид, белоспон, симпатомиметики и тому подобное. атропин может уменьшать АВ-блокаду только при повышении активности парасимпатичного нерва (вагуса), но не при ишемии. Атропина сульфат имеет большую эффективность при АВ-блокаде 2 степени при нижнем, чем при переднем инфаркте миокарда у людеу. Атропин практически неэффективен при развитии полной АВ-блокады, а при АВ-блокаде 2 степени Мобитц II атропин необходимо использовать осторожно, вследствии того, что он может даже уменьшить частоту сокращения желудочков. Атропина сульфат не оказывает влияние на трансплантированное сердце. Из лекарственных средств группы симпатомиметиков чаще всего отдают предпочтение изопротеренолу (изадрин), который выпускается в таблетках по 5 мг. Изадрин используют под язык или в виде инфузии (в дозе от 0,5 до 5-7 мкг в 1 мин) или внутримышечной инъекции. Глюкокортикостероиды применяют при миокардитах (действуют противовоспалительно), а при ИБС они не эффективны. Салуретики, которые выводят калий и тем самым способствуют улучшению АВ-проводимости, показаны только при гиперкалиемии;
- Имплантируют электрокардиостимулятор при АВ-блокаде 2 степени типа II Мобитц и III степени, сопровождающееся синкопальными приступами синдрома Морганьи-Адамса-Стокса;
- При возникновении синдрома Морганьи-Адамса-Стокса оказывают неотложную помощь в полном объеме.
У людей, больных инфарктом миокарда в остром периоде, продолжительность полной АВ-блокады зависит от размеров и локализации очага некроза сердечной мышцы и в большинстве случаев она проходит самостоятельно. Имплантация постоянного электрокардиостимулятора проводится через 1 месяц от начала развития заболевания. При заболеваниях сердца имплантация электрокардиостимулятора позволяет устранить синкопальные состояния, однако это не снижает риск возникновения внезапной сердечной смерти.
Полезно знать
© VetConsult+, 2015. Все права защищены. Использование любых материалов, размещённых на сайте, разрешается при условии ссылки на ресурс. При копировании либо частичном использовании материалов со страниц сайта обязательно размещать прямую открытую для поисковых систем гиперссылку, расположенную в подзаголовке или в первом абзаце статьи.
Что такое АВ блокада: причины, диагностика и лечение
Из этой статьи вы узнаете: что такое АВ блокада, как от степени тяжести зависят лечение и прогноз, какова длительность жизни после вживления кардиостимулятора, как поддержать сердце в домашних условиях.
Атриовентрикулярная блокада – это прекращение проведения нервного импульса между предсердиями и желудочками сердца.
Вот что происходит при самой тяжелой атриовентрикулярной блокаде (3 степени)
Слаженную работу сердца координирует автономная проводящая система сердца. Она состоит из особых мышечных волокон, которые способны проводить нервный импульс. «Руководитель» автономной проводящей системы сердца – вегетативная нервная система.
Особенность проводящей системы сердца в том, что волокна ее способны самостоятельно генерировать импульс, необходимый для сокращения. При этом количество импульсов уменьшается сверху вниз.
Проводящая система сердца называется автономной, потому что сама вырабатывает импульсы для сокращения миокарда. Это дает человеку запас прочности для выживания. При тяжелых травмах, потере сознания и других катастрофах сердце продолжает биться, увеличивая шансы на жизнь.
В норме синусовый узел генерирует ритм с частотой от 60 до 90 ударов в минуту. С этой частотой сокращаются предсердия. Задача атриовентрикулярной части – задержать волну возбуждения на ее пути к желудочкам. Сокращение желудочков начинается только после того, как предсердия закончили свою работу. Частота из предсердно-желудочковой части – 40–60 импульсов. Для полноценной жизни этого маловато, но все же лучше, чем ничего.
Атриовентрикулярный узел – часть проводящей системы сердца
Состояние, при котором импульс не проводится от синусового узла, называется AV блокадой. Чем ниже ее уровень, тем меньшее количество импульсов получает сердце. Уменьшение частоты сердечных сокращений делает кровообращение неэффективным, в тяжелых случаях угрожает жизни.
Лечением блокад сердца занимается кардиолог. К нему нужно обращаться в том случае, если человек чувствует перебои. После 40 лет желательно получать консультацию кардиолога ежегодно, чтобы «уловить» проблему на ранней стадии. Начальные формы блокад хорошо поддаются лечению, с ними можно жить долгие годы. В случае блокад средней степени тяжести их можно компенсировать регулярным приемом медикаментов и правильным чередованием нагрузок и отдыха. Тяжелые случаи лечатся вживлением кардиостимулятора, с которым успешно можно дожить до преклонных лет.
Почему возникает данная блокада
Есть несколько основных причин:
Болезней, вызывающих AV блокады, очень много. Можно выделить ревматические поражения сердца, амилоидоз, болезнь Аддисона, тиреотоксикоз, коллагенозы и другие состояния. Исследователи утверждают, что вероятность блокад сердца наследуется: активно изучаются мутации генов, ответственных за проведение импульса.
Независимо от вызвавшей причины, атриовентрикулярная блокада может быть разной степени тяжести. Лечением легких заболеваний занимается врач-кардиолог, в более сложных случаях требуется участие кардиохирурга.
Три степени тяжести
Различают 3 степени тяжести: первая – наиболее легкая, а третья называется полной или поперечной блокадой сердца. Вторая степень подразделяется тоже на 3 подтипа. Степень тяжести устанавливается по совокупности клинических признаков и результатам ЭКГ.
Электрокардиографические признаки AV блокад разной степени выглядят следующим образом:
Блокады 2 и 3 степеней развиваются в двух случаях: при высоком тонусе парасимпатической нервной системы (имеет тормозные функции) и при болезнях, сопровождающихся воспалением, инфильтрацией, эндокринными и метаболическими нарушениями. Тонус парасимпатической части вегетативной нервной системы повышается при тяжелых спортивных нагрузках, передозировке вазоактивных лекарств.
Характерные симптомы
Атриовентрикулярная блокада проявляется по-разному в зависимости от степени тяжести.
1 степень
Первая степень может клинически никак не обнаруживаться. Это случайная находка у молодых людей возрастом до 20 лет, ее частота в мире чуть более 1%. Она снижает переносимость тяжелых физических нагрузок. Более подвержены ей спортсмены, у них частота доходит почти до 9%. С возрастом количество людей, страдающих такой блокадой, возрастает до 5%.
Такая проблема обнаруживается почти у всех лиц, больных миокардитом и тяжелыми инфекциями. С выздоровлением от инфекции проходит и блокада.
2 степень
Проявления AV блокады 2 степени заметны с того момента, когда начинаются нарушения ритма сердца.
- При снижении частоты сердечных сокращений снижается минутный объем или количество литров крови, которое способны прокачивать желудочки.
- Начальные проявления – это одышка при физической нагрузке, неясные боли в груди, слабость.
- Со снижением частоты ударов пациент чувствует перебои, сердце как будто замирает на время.
- Может беспокоить головокружение, потемнение в глазах, короткие обмороки.
- Усиливаются слабость, головные боли, одышка.
Эти симптомы могут быть непостоянными, человек долго не обращается к врачу, списывая это на обычную усталость. Частота этих блокад до 3% от всей популяции в любой стране.
3 степень
Атриовентрикулярная блокада 3-й степени (или полная поперечная) угрожает жизни. Все органы страдают от кислородного голодания и нарушений метаболизма.
Самый яркий симптом – Морганьи-Адамса-Стокса, или обморок, развившийся из-за ишемии мозга. Через 3 или 10 секунд после возникновения блокады с частотой сокращений сердца до 40 ударов в минуту человек резко бледнеет, теряет сознание и падает. Обычно через 1–2 минуты кровоток восстанавливается, человек приходит в себя и поднимается, кожа его в это время краснеет. Излишне говорить, насколько опасен этот симптом в городской среде или за рулем. Если кровоток не восстанавливается самостоятельно, требуются неотложные медицинские меры по спасению жизни.
Различия сердечного ритма при разных видах атриовентрикулярной блокады
Диагностика
Сегодня атриовентрикулярная блокада перестала быть приговором. Прежде всего, врач-кардиолог назначает обследование, чтобы выяснить все детали состояния организма. В него входит холтеровское мониторирование, УЗИ камер сердца, лабораторные анализы.
Холтеровское мониторирование – это круглосуточная запись ЭКГ при помощи рекордера или регистратора, который крепят на тело пациента. Непрерывная запись может вестись несколько суток. Одновременно с этим пациент записывает по времени все свои действия: встал, пошел, поднимается по лестнице, принимает пищу, общается и так далее. Сравнивая активность деятельности и ленту ЭКГ, врач-кардиолог получает объективную картину.
Методы лечения
1 степень
Блокада 1-й степени лечения не требует за исключением тех случаев, когда вызвана воспалением. Пациентов с эндо- или миокардитом лечат в условиях кардиологического стационара. Критерий выздоровления – исчезновение блокады на ЭКГ, восстановление нормального синусового ритма.
2 степень
Блокада второй степени второго и третьего типов – показание для немедленной госпитализации. Восстановление ритма – неотложная задача. Цель врача – облегчить прохождение импульса от предсердий к желудочкам; при AV блокаде на уровне атриовентрикулярного узла для этого используют атропин, но при более низком расположении лекарство не поможет.
Если перерыв проведения зарегистрирован на уровне левой ножки пучка Гиса или еще ниже, то нужна электростимуляция. Восстановить нормальный ритм при помощи электростимуляции можно, для этого применяют временную стимуляцию, когда зонд-электрод вводят в правое предсердие. Это подготовительный этап для установки постоянного кардиостимулятора.
3 степень
Полная поперечная блокада опасна для жизни, лечат ее в реанимационном отделении. Если состояние вызвано органическим поражением сердца (инфарктом, синдромом Ленегра или идиопатическим двусторонним поражением пучка Гиса, кардиосклерозом), то вначале используют адреномиметики – орципреналин или изопреналин. Затем оценивают общее состояние человека, сможет ли его организм справиться с инфарктом или приспособиться к кардиосклерозу. Если приспособления не происходит и ритм не держится, то устанавливают водитель ритма.
Искусственный водитель ритма называется также кардиостимулятором. Операция по его установке относится к малым, ее выполняют под местным обезболиванием. Активный электрод под контролем рентгена по латеральной подкожной вене руки введут в правое предсердие, а небольшой титановый корпус устанавливают под подкожной жировой клетчаткой на груди, обычно слева.
Корпус кардиостимулятора размещают под подкожной жировой клетчаткой грудной клетки. Для того, чтобы он не отторгался телом, его изготавливают из титана (или специального сплава), который является инертным для нашего тела
Прогноз
Различные AV блокады – четвертая по частоте причина нарушений сердечного ритма. В среднем прогноз при этих состояниях выглядит так:
Пациенты с кардиостимулятором должны избегать воздействия радиолокационных установок и высоковольтной техники. Они не могут проходить обследование на МРТ и получать тепловую физиотерапию. К обычной жизни можно вернуться через полтора месяца. Замену кардиостимулятора проводят в срок от 5 до 15 лет, таков их средний срок службы.
Лечение сердца и сосудов © 2016 | Карта сайта | Контакты | Политика по персональным данным | Пользовательское соглашение | При цитировании документа ссылка на сайт с указанием источника обязательна.
Атриовентрикулярная блокада (АВ) сердца: причины, степени, симптомы, диагностика, лечение
В норме частота сокращений сердца человека составляетсокращений в минуту. Данный ритм в достаточной степени обеспечивает кровенаполнение сосудов в момент сердечного сокращения с целью полного соответствия потребности внутренних органов в кислороде.
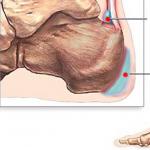
Нормальное проведение электрических сигналов обусловлены слаженной работой проводящих волокон миокарда. Ритмичные электрические импульсы генерируются в синусовом узле, затем по предсердным волокнам распространяются на атриовентрикулярное соединение (АВ-узел) и далее по ткани желудочков (см. изображение слева).
Блок для проведения импульса может возникнуть на каждом из четырех уровней. Поэтому выделяют синоатриальную, внутрипредсердную, атриовентрикулярную и внутрижелудочковую блокады. Внутрипредсердная блокада опасности для организма не несет, синоатриальная может быть проявлением синдрома слабости синусового узла и сопровождаться выраженной брадикардией (редким пульсом). Атриовентрикулярная (АВ, AV) блокада, в свою очередь может приводить к выраженным нарушениям гемодинамики, если выявляются нарушения проводимости по соответствующему узлу 2 и 3 степени.
Статистические данные
Согласно статистике ВОЗ, распространенность АВ-блокады по результатам суточного ЭКГ-мониторирования достигает следующих цифр:
- У здоровых лиц молодого возраста блокада 1 степени регистрируется до 2% всех обследуемых,
- У лиц молодого возраста с функциональной или органической патологией сердца и сосудов блокада 1 степени регистрируется в 5% всех случаев,
- У лиц старше 60 лет с основной патологией сердца АВ-блокада 1, 2 и 3 степени встречается в 15% случаев,
- У лиц старше 70 лет - в 40% случаев,
- У пациентов с инфарктом миокарда АВ-блокада 1, 2 или 3 степени регистрируется более, чем в 13% случаев,
- Ятрогенная (медикаментозная) АВ-блокада встречается в 3% случаях среди всех пациентов,
- Атриовентрикулярная блокада как причина внезапной сердечной смертности выступает в 17% всех случаев.
Причины
АВ-блокада 1 степени может встречаться в норме у здоровых людей, если нет фонового поражения миокарда. В большинстве случаев она является транзиторной (преходящей). Такой тип блокады нередко не вызывает клинических проявлений, поэтому выявляется при плановом прохождении ЭКГ во время профилактических медицинских осмотров.
Также 1 степень может быть обнаружена у пациентов с гипотоническим типом вегето-сосудистой дистонии, когда преобладают парасимпатические влияния на сердце. Однако стойко сохраняющаяся блокада 1 степени может свидетельствовать и о более серьезной патологии сердца.
2 и 3 степень в подавляющем большинстве случаев свидетельствуют о наличии у пациента органического поражения миокарда. К таким заболеваниям относятся следующие (по частоте выявления блокады):
- Ишемическая болезнь сердца. В связи с тем, что при ишемии миокард испытывает длительную, хроническую нехватку кислорода (гипоксию), работоспособность сердечной мышцы резко снижается. Возникают микроскопические очаги ткани, не сокращающиеся полноценно и не проводящие импульсы. Если такие очажки расположены на границе предсердий и желудочков, то возникают препятствия на пути следования импульса, и развивается блокада.
- Острый и подострый инфаркт миокарда. Механизм возникновения блокады аналогичный, только причиной нарушения проведения импульсов являются как очаги ишемизированной ткани, так и некротизированной (погибшей) ткани миокарда.
- Врожденные и приобретенные пороки сердца. Механизм развития блокады заключается в грубом нарушении морфологического строения мышечных волокон, так как пороки сердца приводят к формированию кардиомиопатии -
структурного изменения камер сердца.
Симптомы
Симптоматика АВ-блокады 1 степени может быть скудной или отсутствовать вовсе. Тем не менее, часто пациенты отмечают такие признаки, как повышенная утомляемость, общая слабость, чувство нехватки воздуха при физической нагрузке, головокружение и ощущения перебоев в работе сердца, предобморочные состояния с мельканием мушек перед глазами, звоном в ушах и другими предвестниками того, что сейчас человек потеряет сознание. Особенно это выражено при быстрой ходьбе или беге, так как сердце с блокадой не в состоянии обеспечить полноценный приток крови к мозгу и к мышцам.
АВ-блокада 2 и 3 степени проявляется куда выраженней. Во время редкого сердцебиения (менее 50 в минуту) пациент может потерять сознание на небольшой период времени (не более 2 минут). Это называется приступом МЭС (Морганьи-Эдемса-Стокса) и несет в себе угрозу для жизни, так как данный тип нарушения проводимости может привести к полной остановке сердца. Но в обычно пациент приходит в сознание, в миокарде «включаются» обходные и дополнительные пути проведения, и сердце начинает сокращаться с обычной или чуть более редкой частотой. Тем не менее, пациент с приступом МЭС должен быть своевременно осмотрен врачом и госпитализирован в кардиологический, аритмологический или терапевтический стационар больницы, так как впоследствии будет решаться вопрос о необходимости установки электрокардиостимулятора, или искусственного водителя ритма.
В крайне редких случаях пациент после приступа МЭС может так и не прийти в сознание, тогда тем более его следует как можно быстрее доставить в стационар.
Диагностика АВ-блокады
Алгоритм диагностики нарушений ритма в целом и АВ-блокады складывается из следующих мероприятий:
При наличии у пациента вышеописанных жалоб - вызов бригады скорой медицинской помощи или осмотр терапевта (кардиолога/аритмолога) в поликлинике по месту жительства с проведением электрокардиограммы.
На ЭКГ сразу будут видны такие признаки, как уменьшение параметра, отражающего сокращения желудочков (брадикардия), увеличение расстояния на пленке между зубцами Р, ответственными за сокращения предсердий и комплексами QRS, ответственными за сокращения желудочков. При АВ-блокаде 2 степени выделяют тип Мобитца 1 и тип Мобитца 2, проявляющиеся по ЭКГ периодическим выпадением желудочковых сокращений. При 3 степени появляется крайне редкий пульс вследствие полного поперечного блока, предсердия работают в своем обычном ритме, а желудочки в своем (с частотойв минуту и менее).
После госпитализации пациента в отделение терапии, кардиологии или аритмологии, ему проводятся инструментальные методы дообследования:
- УЗИ сердца (эхокардиоскопия), для уточнения характера патологии миокарда, если таковая имеется; также оценивается сократимость мышечной ткани и фракция выброса крови в крупные сосуды,
- Холтеровское мониторирование АД и ЭКГ в течение суток с последующей оценкой степени блокады, частоты ее возникновения и связи с физической нагрузкой,
- Пробы с физической нагрузкой применяются у пациентов с ишемией миокарда и хронической сердечной недостаточностью.
В любом случае, точный план обследования пациенту может назначить только врач в процессе очного осмотра.
Лечение АВ-блокады
Пациентам с атриовентрикулярной блокадой 1 степени лечение не требуется в том случае, если у него отсутствует органическая патология сердца или заболевания других органов.
В легких случаях обычно достаточно провести коррекцию образа жизни - отказаться от жирных жареных блюд, правильно питаться, больше времени проводить на свежем воздухе и исключить вредные привычки. При наличии вегето-сосудистой дистонии благотворно на сердечно-сосудистую систему влияют контрастные души.
Если пациент отмечает слабость, утомляемость и снижение активности, сопровождающиеся низким уровнем артериального давления и редким пульсом (не менее 55 в минуту), ему можно курсами принимать настойки женьшеня, лимонника или элеутерококка в качестве общеукрепляющих и тонизирующих препаратов, но только по согласованию с лечащим врачом.
При АВ-блокаде 2 и 3 степени, особенно сопровождающейся приступами или эквивалентами МЭС, пациенту требуется полноценное лечение.
Так, на первый план выходит терапия основного заболевания сердца или других органов. Пока проводится диагностика основной причины блокады и предпринимаются первые шаги в лечении блокады, пациенту назначают такие препараты, как атропин, изадрин, глюкагон и преднизолон (подкожно, в таблетках или внутривенно в зависимости от препарата). Кроме этого, в таблетках возможно назначение теопека, эуфиллина или коринфара (нифедипина, кордафлекса).
Как правило, после лечения основного заболевания проводимость по АВ-узлу восстанавливается. Однако, сформированный рубец в области узла может дать стойкое нарушение проводимости в этом месте, и тогда эффективность консервативной терапии становится сомнительной. В таких случаях пациенту предпочтительнее установить искусственный кардиостимулятор, который будет стимулировать сокращения предсердий и желудочков с физиологичной частотой, обеспечивая правильный ритмичный пульс.
Операция по установке ЭКС в настоящее время может быть выполнена бесплатно по квотам, полученным в региональных отделах министерства здравоохранения.
Возможны ли осложнения АВ-блокады?
Осложнения при атриовентрикулярной блокаде действительно могут развиться, и являются они довольно тяжелыми и жизнеугрожающими. Так, например, приступ МЭС вследствие выраженного редкого пульса при полной АВ-блокаде может привести к внезапной сердечной смерти или к аритмогенному шоку. Кроме остро возникающих осложнений, у пациентов с длительно существующей АВ-блокадой усугубляется течение хронической сердечной недостаточности, а также вследствие постоянно сниженного кровотока по сосудам головного мозга развивается дисциркуляторная энцефалопатия.
Профилактикой осложнений являются не только мероприятия, изначально направленные на возникновение тяжелой сердечно-сосудистой патологии. Своевременное обращение к врачу, полноценная диагностика и грамотное лечение помогут вовремя выявить блокаду и избежать развития осложнений.
Прогноз заболевания
Прогностически АВ-блокада 1 степени является более благоприятной, чем 2 и 3 степени. Тем не менее, в случае правильно подобранной терапии при 2 и 3 степени снижается риск развития осложнений, а качество жизни и ее продолжительность у пациентов улучшаются. Установленный ЭКС, по данным ряда исследований, достоверно повышает выживаемость пациентов в первые десять лет.
Октябрь 08, 2018 Нет комментариев
Атриовентрикулярная (АВ) блокада третьей степени, также называемая полной блокадой сердца, представляет собой расстройство сердечного ритма, возникающее в результате нарушения в системе сердечной проводимости, в которой отсутствует проводимость через атриовентрикулярный узел, что приводит к полной диссоциации предсердий и желудочков. Механизм выхода желудочков может происходить где угодно от АВ-узла до системы Пуркинье.
АВ-блокада третьей степени на ЭКГ характеризуется:
- Регулярным интервалом P-P
- Регулярным интервалом R-R
- Отсутствием видимой связи между Р-волнами и комплексами QRS
- Большим количеством Р-волн, чем комплексов QRS
Обратите внимание, что не у всех больных с атриовентрикулярной диссоциацией имеют полная блокада сердца. Например, у больных с желудочковой тахикардией имеется АВ диссоциация, но не полная блокада сердца; в этом примере АВ диссоциация обусловлена тем, что скорость желудочков была быстрее, чем внутренняя интенсивность синуса. На электрокардиографии (ЭКГ) полная блокада сердца представлена комплексами QRS, проводимыми по собственной шкале и полностью независимыми от Р-волн.
АВ-блокада возникает из-за различных патологических состояний, вызывающих инфильтрацию, фиброз или потерю связи в частях здоровой системы проводимости. Она может быть либо врожденной, либо приобретенной.
Первоначальная диагностика больных с полной блокадой сердца заключается в установлении симптомов, оценки жизненно важных признаков и поиска доказательств скомпрометированной периферической перфузии. В частности, результаты физиологического обследования пациентов с АВ-блокадой третьей степени будут иметь значение при брадикардии, которая может иметь тяжелую форму.
Лечение блокады третьей степени основано на уровне блока. Первым, а иногда и самым важным, методом лечения блокады сердца является устранение любых потенциально отягчающих или возбудимых лекарственных препаратов. Лечение полной блокады сердца ограничено пациентами с расстройством проводимости атриовентрикулярного узла.
Первоначальные усилия по лечению должны быть направлены на оценку необходимости временной стимуляции и начала стимуляции. Большинству больных, у которых блокада не поддается лечению, потребуется размещения постоянного кардиостимулятора или имплантируемого кардиовертера-дефибриллятора.
Патофизиология
В сердце начинается инициализация нормального импульса в синусовом узле. Затем волна возбуждения проходит через предсердие. За это время на электрокардиографических (ЭКГ) записях показана волна Р. После внутрипредсердной проводимости в область нижней межпредсердной перегородки этот волновой фронт достигает входа в атриовентрикулярный узел. Затем АВ-узел проводит импульс к пучку Гиса. Пучок Гиса делится на правую и левую ножки, которые распространяют этот импульс на желудочки.
Во время прохождения импульса через предсердия, АВ-узла и системы Гиса-Пуркинье наблюдается сегмент PR. Блокада сердца возникает, когда происходит замедление или полная блокировка этой проводимости. Традиционно, атриовентрикулярную блокаду классифицируют на блокаду первой, второй и третьей степени.
АВ-блокада первой степени
Атриовентрикулярная блокада первой степени является расстройством, при котором существует связь 1: 1 между Р-волнами и комплексами QRS, но интервал PR длиннее 200 мс. Таким образом, она представляет собой задержку или замедление проводимости. В отдельных случаях АВ-блокада первой степени может быть связана с другими нарушениями проводимости, включая межжулудочковую блокаду и фасциальные блокады (бифакулярную или трифаскулярную блокаду).
АВ-блокада второй степени
АВ-блокада второй степени диагностируется, когда на ЭКГ присутствует больше Р-волн, чем QRS-комплексов, но связь между Р-волнами и комплексами QRS все еще существует. Другими словами, не все P-волны сопровождаются комплексами QRS (проводится). Традиционно этот тип блокады сердца делится на две основные подкатегории: тип Мобитц I (Венкебах) и тип Мобитц II.
При АВ блокаде второго типа Мобитц I интервал PR продлевается до тех пор, пока на P-волну не последует комплекс QRS. В типичном случае блокады Мобитц I типа длительность PR-интервала максимальна в первом интервале и постепенно уменьшается с последующими интервалами. Это отражается на сокращении интервала R-R и увеличении общего интервала PR. Кроме того, интервал R-R, охватывающий паузу, менее чем вдвое превышает длительность первого интервала R-R после паузы.
На ЭКГ атриовентрикулярная блокада второго уровня типа Мобитц I приводит к характерному появлению группировки битов; наоборот, наличие сгруппированных битов должно побуждать к тщательной оценке проводимости Венкебаха (хотя следует отметить, что не все такие проводимости являются патологическими).
При АВ блокаде второго типа Мобитц II PR-интервал постоянный, но случайные P-волны не сопровождаются комплексами QRS (непроводящими). Иногда первый PR-интервал после непроводящих P-волн может быть короче на целых 20 мсек.
Чтобы провести различие между блокадой типа Мобитц I и блокадой типа Мобитц II, в на электрокардиограмме должно присутствовать как минимум три последовательных P-волны. Если проводится только любая другая P-волна (2: 1), блокада второй степени не может быть классифицирован ни в одну из этих категорий.
Также сообщалось об атриовентрикулярной блокаде, напоминающей АВ-блокаду второй степени, с внезапными скачками тонуса вагусного нерва, вызванными кашлем, икотой, глотанием, газированными напитками, болью, мочеиспусканием или манипуляциями с дыхательными путями у здоровых людей. Отличительной особенностью является одновременное замедление скорости пазухи. Это состояние пароксизмальное и доброкачественное, но его необходимо тщательно различать от истинной АВ-блокады второй степени, потому что прогноз очень отличается.
АВ-блокада третьей степени
Атриовентрикулярная блокада третьей степени (полная блокада сердца) диагностируется, когда имеется больше P-волн, чем QRS-комплексов, и между ними нет никакой связи (т. е. отсутствует проводимость). Блок проводимости может находиться на уровне АВ-узла, пучка Гиса или системы волокон Пуркинье. В большинстве случаев (приблизительно 61%), блок происходит ниже пучка Гиса. Блокада в АВ-узле составляет примерно одну пятую всех случаев, тогда как блокада в пучке Гиса составляет чуть менее одной пятой всех случаев.
Продолжительность комплекса QRS зависит от места блокады и места нарушения стимуляции ритма.
Когда блокада находится на уровне АВ-узла, ритм обычно возникает от пейсмекера с частотой 45-60 бит / мин. Больные с эктопическим водителем ритма часто являются гемодинамически стабильными, и их частота сердечных сокращений увеличивается в ответ на физические упражнения и прием атропина. Когда блокада находится ниже АВ-узла, ритм возникает из пучка Гиса или системы волокон Пуркинье с частотой менее 45 ударов / мин. Эти больные обычно гемодинамически нестабильны, и их сердечный ритм не реагирует на физические упражнения и атропин.
Атриовентрикулярная диссоциация
АВ-диссоциация присутствует, когда активация предсердий и желудочков не зависит друг от друга. Это может быть результатом полной блокады сердца или физиологической рефрактерности ткани проводимости. Диссоциация может также возникать в ситуации, когда частота предсердий / синусов медленнее, чем частота сокращений желудочков (например, при желудочковой тахикардии).
В отдельных случаях частота предсердий и желудочков настолько близка, что кардиограмма предполагает нормальную АВ-проводимость; только тщательное изучение длинной ритмической полосы может выявить изменение в интервале PR. Эта форма АВ-диссоциации называется изоритмической атриовентрикулярной диссоциацией. Прием лекарственных средств, приводящих к ускорению частоты сокращений предсердий / синусов, приведут к восстановлению нормальной проводимости.
Причины
Атриовентрикулярная блокада обусловлена различными патологическими состояниями, которые вызывают инфильтрацию, фиброз или потерю связи в участках нормальной системы проводимости. АВ-блокада третьей степени (полная блокада сердца) может быть врожденной или приобретенной.
Врожденная форма полной блокады сердца обычно происходит на уровне АВ-узла. Пациенты относительно бессимптомны в состоянии покоя, но позже у них развиваются симптомы, потому что фиксированный сердечный ритм не способен приспосабливаться к физическому напряжению.
Общими причинами приобретенного АВ-блокады являются следующие:
- Лекарственные препараты;
- Дегенеративные заболевания: болезнь Ленгера (склерогенерирующий процесс с участием только системы проводимости) и болезнь Льва (кальцификация системы проводимости и клапанов), кардиомиопатия без компромиссов, синдром ногтевой пателлы, митохондриальная миопатия
- Инфекционные причины: Боррелиоз Лайма (особенно в эндемичных районах), инфекция трипаносомы, ревматическая лихорадка, миокардит, болезнь Шагаса, миокардит Aspergillus, вирусная инфекция ветряной оспы, абсцесс клапана
- Ревматические заболевания: анкилозирующий спондилоартрит, синдром Рейтера, рецидивирующий полихондрит, ревматоидный артрит, склеродермия
- Инфильтративные процессы: амилоидоз, саркоидоз, опухоли, болезнь Ходжкина, множественная миелома
- Нервно-мышечные расстройства: мышечная дистрофия Беккера, миотоническая мышечная дистрофия
- Ишемические или инфарктные причины: блок AV-узла (AVN), связанный с инфарктом миокарда нижней стенки, блок Гиса-Пуркинье, связанный с передней стенкой миокарда (см. ниже)
- Метаболические причины: Гипоксия, гиперкалиемия, гипотиреоз
- Токсины: «Безумный» мед (граанотоксин), сердечные гликозиды (например, олеандрин) и другие
- Блокада IV фазы (блокада, связанная с брадикардией)
- Ятрогенные причины
Инфаркт миокарда
Передняя стенка миокарда может быть причиной полной блокады сердца; это тяжелое состояние. Полная блокада сердца развивается чуть менее чем в 10% случаев острого нижнего ИМ и гораздо менее опасен, часто разрешается в течение нескольких часов до нескольких дней.
Исследования показывают, что АВ-блокада редко усложняет ИМ. При ранней стратегии реваскуляризации частота АВ-блокады уменьшилась с 5,3% до 3,7%. Окклюзия каждой из коронарных артерий может привести к развитию болезни проводимости, несмотря на избыточное кровоснабжение сосудов АВ-узла от коронарных артерий.
По сравнению с пациентами с острым коронарным синдромом без атриовентрикулярной блокады у больных с полной блокадой сердца чаще всего назначался желудочковый инфаркт миокард, а также худшие результаты во время госпитализации (более высокая частота кардиогенного шока, желудочковых аритмий, потребность в инвазивной механической вентиляции, смерти).
Чаще всего окклюзия правой коронарной артерии сопровождается АВ-блокадой. В частности, проксимальная окклюзия имеет высокий уровень АВ-блокады (24%), потому что участвует не только AV-узловая артерия, но также и правая верхняя нисходящая артерия, которая исходит из самой проксимальной части правой коронарной артерии.
В большинстве случаев АВ-блокада быстро контролируется после реваскуляризации, но иногда курс длится. В целом прогноз благоприятный. Тем не менее, атриовентрикулярная блокада при установке окклюзии левой передней нисходящей артерии (особенно проксимальной к перфокальному перфокатору) имеет более худший прогноз и обычно требует имплантации кардиостимулятора. АВ-блокада второй степени, по причине межжелудочковой тахикардии, является показателем постоянной стимуляции.
Причиной АВ блокад могут быть изолированная болезнь проводящей системы (болезнь Ленегра), инфаркт миокарда (блокада, как правило, проявляется при этом в первые 24 часа), ишемическая болезнь сердца (ИБС), врожденные и приобретенные пороки сердца, длительно существующая гипертония, кардиосклероз, некоторые эндокринологические заболевания и т.д. Причины возникновения АВ блокад могут быть также функциональными (прием некоторых типов лекарственных препаратов, интенсивные занятия спортом).
Функциональные причины АВ блокады сердца, такие как прием β-блокаторов, сердечных гликозидов (дигиталиса), антиаритмических лекарств (хинидина), внутривенное введение дротаверина и папаверина, блокаторов кальциевых каналов (дилтиазема, верапамила, коринфарома), селей лития, могут быть устранены путем отказа от приема медикаментозных средств. В целом, функциональные причины возникновения и развития АВ блокад вызваны повышением тонуса парасимпатического отдела нервной системы.
Причинами АВ блокад у детей являются врожденные пороки сердца и некоторые заболевания матери во время беременности (например, системная красная волчанка у матери). Часто врожденная форма предсердно-желудочковой блокады у детей обусловлена отсутствием участков проводящей системы (между АВ-узлом и желудочками, между предсердием и АВ-узлом, между обеими ножками пуска Гиса).
Причины AV блокады 1 степени
Атриовентрикулярная блокада 1 и 2 степени в единичных случаях наблюдается у молодых тренированных людей (спортсменов, летчиков, военных и т.д.). Причиной AV блокады 1 степени в этом случае является повышенная активность блуждающего нерва – блокада проявляется, как правило, во сне и проходит во время физической активности. Такое ее проявление рассматривается как вариант нормы и не требует лечения.
Причиной появления АВ блокады 1 степени может быть употребление лекарственных препаратов, снижающих частоту сердечных сокращений (ЧСС). Подобные препараты при появлении AV блокады следует принимать с осторожностью. Само заболевание (отклонение) может быть обнаружено только на электрокардиограмме (ЭКГ).
Причины АВ блокады 1 ст. без фонового поражения миокарда не ищутся, лечение не назначается, однако пациенту рекомендуется проходить регулярный медицинский осмотр, т.к. заболевание имеет тенденцию прогрессировать. В большинстве случаев АВ блокада 1 ст. является преходящей (транзиторной), клинически себя не проявляет, а ее причиной может быть и вегето-сосудистая дистония гипотонического типа.
Причинами возникновения преходящих АВ блокад часто является злоупотребление медицинскими препаратами, в том числе неправильное их сочетание друг с другом. Повышенная физическая активность, ведущая к росту активности блуждающего нерва, также является причиной возникновения преходящих AV блокад во сне.
Причины АВ блокад 2 степени Мобитц I и II типа
В основе АВ блокад 2 ст. Мобитц I и II типа часто лежат органические заболевания:
- ИБС – при ишемии миокард испытывает длительную нехватку кислорода (гипоксию), в связи с чем возникают микроскопические участки ткани, не проводящие электрические импульсы (и полноценно не сокращающиеся). Если такие очаги концентрируются вблизи границ предсердий и желудочков, появляется препятствие на пути распространения импульса – возникает и развивается блокада;
- инфаркт миокарда (острый и подострый) – аналогичный механизм, но появляются еще и участки отмершей ткани;
- пороки сердца (врожденные или приобретенные) – серьезное нарушение строения мышечных волокон, ведущих к структурному изменению камер сердца, кардиомиопатий;
- артериальная гипертония (длительно существующая) – приводит к гипертрофической или обструктивной левожелудочковой кардиомиопатии.
Причины атриовентрикулярной блокады 2 степени могут быть и в изолированных болезнях проводящей системы сердца – болезни Ленегра и болезни Лева, обызвествлении клапанных колец, инфильтративных болезнях миокарда – амилоидозе, саркоидозе, гемохрамотозе. Причиной врожденной АВ блокады 2 ст. может стать системная красная волчанка у матери. Врожденные пороки сердца – дефект межпредсердной перегородки типа ostium primum и транспозиции магистральных артерий – также могут стать причинами АВ блокады 2 ст. Мобитц 1 и 2 типа.
Причинами AV блокады 2 степени становятся и воспалительные заболевания: инфекционный эндокардит, миокардит (лаймская болезнь, болезнь Чагаса, ревматизм, корь, туберкулез, эпидемический паротит). Эндокринологические заболевания, такие как сахарный диабет (особенно 1 типа), гипотериоз, а также язвенная болезнь желудка, первичная надпочечниковая недостаточность также являются причинами появления AV блокад 2 степени.
Причинами возникновения АВ блокад 2 степени могу быть: метаболические нарушения – гиперкалиемия, гипермагниемия, повреждения АВ-узла в ходе операций на сердце, катетеризации сердца, катетерной деструкции, облучения средостения, нервно-мышечных заболеваний (например, атрофической миотонии). Причинами возникновения АВ блокад 2 степени могут быть черепно-мозговые травмы, интоксикации и отравления, инфекционные болезни, лихорадки.
Опухоли (мезотелиома, меланома, лимфогранулематоз, рабдомиосаркома), коллагенозы (ревматоидный артрит, системная склеродермия, системная красная волчанка, синдром Рейтера, анкилозируюший спондилит, полимиозит) также могут выступать в качестве причин AV блокад 2 ст. Нейрогенные причины преходящих и постоянных АВ блокад 2 степени у молодых и пожилых людей могут быть спровоцированы такими заболеваниями как синдром каротидного синуса или вазовагальными реакциями.
В целом, причинами АВ блокад 2 степени являются развитие идиопатического фиброза и склероза проводящей системы сердца при различных его заболеваниях. Сюда можно отнести еще целый список заболеваний, связанных с ревматическими процессами в миокарде, сифилитическим повреждением сердца, кардиосклерозом, инфарктом межжелудочковой перегородки, диффузными заболеваниями соединительной ткани.
Вне зависимости от причин АВ блокад 2 степени, лечение, как правило, сводится к установке электрокардиостимулятора. Медикаментозное лечение самостоятельно не проводится. В редких случаях – когда причиной возникновения заболевания стал прием медикаментозных средств – лечение сводится к отмене приема лекарственных препаратов.
Причины полной АВ блокады (3 степени)
Причинами АВ блокады 3 степени (полной блокады) являются те же, что и 2 степени. Не редко AV блокада 2 ст. переходит в полную блокаду. Лечение – установка кардиостимулятора.
Общая часть
Атриовентрикулярные, или предсердно-желудочковые, блокады (АВ-блокады) - это различные виды нарушения проведения импульса от предсердий к желудочкам.
К наиболее частым причинам этого нарушения относят идиопатический фиброз и склероз проводящей системы.
Диагноз устанавливают на основании ЭКГ.
Клинические проявления и лечение зависят от степени выраженности блокады, но, тем не менее, лечение обычно включает электрокардиостимуляцию.
- Классификация АВ-блокад
- ЭКГ классификация АВ-блокад
Классификация АВ-блокад, основанная на данных ЭКГ отражает степень выраженности и уровень нарушения проведения импульсов.
- Степени АВ-блокады
- АВ-блокада I степени.
Все предсердные импульсы достигают желудочков, но проведение через АВ-узел идёт с одинаковой задержкой.
- АВ-блокада II степени.
Отдельные предсердные импульсы не проводятся к желудочкам. Различают 3 варианта АВ-блокады II степени:
- Тип Мобитц I (блокада Венкебаха).
- Тип Мобитц II.
- Неполная АВ-блокада высокой степени.
- Некоторые авторы выделяют четвертый вариант АВ-блокады II степени – блокада с проведением 2:1.
- АВ-блокада III степени (полная АВ-блокада).
Импульсы из предсердий не достигают желудочков. Наблюдается полное разобщение предсердного и желудочкового ритмов.
Любая блокада может быть стойкой, транзиторной (преходящей) и перемежающейся.
- АВ-блокада I степени.
- Классификация АВ-блокад по локализации нарушения проведения импульсов
По локализации нарушения проведения импульсов АВ-блокады классифицируются на проксимальные и дистальные.
Встречаются комбинированные блокады (на разных уровнях).
- Степени АВ-блокады
- Классификация АВ-блокад по прогностическому значению
- Относительно благоприятные АВ-блокады (не склонные к прогрессированию):
- АВ-блокада I степени, особенно проксиальная и не связанная с задненижним инфарктом миокарда.
- Хроническая или функциональная (вагусная) АВ-блокада II степени I типа.
- Наблагоприятные АВ-блокады:
- Острое развитие АВ-блокады II степени 1-го и особенно 2-го типа (тем более при широких комплексах QRS, что говорит о дистальном уровне блокады).
- Острое и большинство вариантов хронической полной АВ-блокады, которая чаще является дистальной.
- Относительно благоприятные АВ-блокады (не склонные к прогрессированию):
- ЭКГ классификация АВ-блокад
- Эпидемиология АВ-блокад
Частота встречаемости данной патологии увеличивается с возрастом. Распространённость АВ-блокады III степени достигает максимальных значений у лиц старше 70 лет с сопутствующими заболеваниями сердца.
Чаще АВ-блокаду наблюдают среди пациентов с заболеваниями сердца. Приблизительно 5% пациентов с сердечными заболеваниями имеют АВ-блокаду I степени и 2% пациентов – АВ-блокаду II степени.
Врождённый АВ-блок III степени встречается достаточно редко (приблизительно 1 случай на 20 тысяч новорождённых).
Предсердно-желудочковая блокада II степени, главным образом I типа, встречается у единичных здоровых лиц молодого возраста. Обычно она возникает во время сна, исчезая при физической нагрузке, что свидетельствует о ее связи с повышенным тонусом блуждающего нерва и считается вариантом нормы.
- Код по МКБ-10
Этиология и патогенез
- Этиология атриовентрикулярных блокад
Атриовентрикулярные блокады могут развиваться при различных заболеваниях (как сердечно-сосудистой системы так и некардиальных), а также быть следствием приема лекарственных препаратов.
Причины развития АВ-блокад:
- ИБС.
- Миокардит.
Осторое развитие поперечной блокады сердца может быть единственным симптомом миокардита и требует тщательного обследования.
АВ-блокады могут осложнять течение миокардитов.
Во многих случаях нарушения проводимости при миокардитах обратимы и исчезают по мере стихания процесса.
АВ-блокады чаще наблюдаются при следующих миокардитах:
Специфическом миокардите (при дифтерии, болезни Лайма и синдроме Рейтера, болезни Чагаса, кори, эпидемическом паротите.
Тиреотоксическом миокардите.
Аутоиммунном миокардите - на фоне ревматизма, инфекционного эндокардита, системной красной волчанки.
- Постмиокардитический кардиосклероз.
Постмиокардитический кардиосклероз может приводить к развитию стойких нарушений проводимости.
Наиболее специфично в отношении перенесенного воспаления сочетанное поражение разных звеньев проводящей системы.
Характерно сочетание с тахиаритмиями, обусловленными наличием зон фиброза в миокарде и проводящей системе, становящимися частью цепи петли ри-энтри (re-entry).
- Неишемические дегенеративные и инфильтративные заболевания с поражением проводящей системы сердца.
Существует ряд заболеваниЙ, для которых характерно поражение проводящей системы сердца:
Амилоидоз. Старческий амилоидоз клинически проявляется после 75 лет. Развивается клиническая картина поражения сердца, которая трудноотличима от ИБС. Однако, возможны и более ранние поражения в рамках наследственного амилоидоза, реже – вторичного амилоидоза.
Клиника и осложнения
- Клиника при атриовентрикулярной блокаде
Особенности клинического течения и прогноз при АВ-блокадах определяются прежде всего уровнем блокады и, в меньшей мере, степенью блокады.
Дистальные блокады протекают в целом тяжелее, чем проксимальные. Это связано с меньшей частотой и устойчивостью идиовентрикулярного ритма, большей подверженностью приступам Морганьи – Адамс - Стокса и развитием сердечной недостаточности.
Течение заболевания зависит также от этиологии АВ-блокады и от тяжести сопутствующего поражения сердца.
Блокады на уровне АВ-узла, не приводящие к развитию брадикардии, никак клинически не проявляются.
Жалобы предъявляют обычно только больные с приобретенной предсердно-желудочковой блокадой высоких степеней, сопровождающейся заметной брадикардией.
Из-за невозможности адекватного увеличения ЧСС (и, как следствие этого, минутного объема сердца), при физической нагрузке такие больные отмечают слабость и одышку, реже - приступы стенокардии.
Снижение перфузии головного мозга проявляется обмороками и преходящими ощущениями спутанности.
Изредка при предсердно-желудочковой блокаде II степени больные могут oщущать выпадения как перебои.
Обморочные эпизоды, связанные с урежением ЧСС (приступы Морганьи-Адамс-Стокса), особенно характерны для момента развития АВ-блокады III степени, когда может возникать длительная пауза, обусловленная задержкой активности замещающего водителя ритма.
Врожденная полная АВ-блокада в детском и юношеском возрасте, а у большей части больных и в зрелом, протекает бессимптомно.
Дистальные блокады могут развиваться на фоне симптоматики острого инфаркта миокарда.
- Осложнения атриовентрикулярных блокад
Осложнения атриовентрикулярных блокад возникают у значительной части больных с приобретенной предсердно-желудочковой блокадой высокой степени и при полной АВ-блокаде.
Осложнения атриовентрикулярных блокад обусловлены в основном значительным урежением ритма желудочков на фоне тяжелого органического заболевания сердца.
Основные осложнения АВ-блокад:
- Приступы Морганьи-Адамс-Стокса.
К наиболее распространенным осложнениям относятся приступы Морганьи-Адамс-Стокса и появление или усугубление хронической сердечной недостаточности и эктопических желудочковых аритмий, включая желудочковую тахикардию.
Приступ Морганьи-Адамс-Стокса обычно развивается в момент перехода неполной предсердно-желудочковой блокады в полную, до начала устойчивого функционирования водителя ритма II - III порядка, или при стойкой АВ-блокаде III степени, чаще дистальной, при внезапном уменьшении частоты генерируемых им импульсов.
Анализ ЭКГ в отведении, в котором хорошо видны зубцы Р, позволяет выявить в период пауз выпадение только комплекса QRST , что характерно для предсердно-желудочковой блокады II степени, или одновременно этого комплекса и зубца Р, свойственное синоатриальной блокаде II степени.
Наличие на ЭКГ зубцов Р, следующих независимо от комплексов QRST с большей частотой, отличает полную АВ-блокаду от выскальзывающего ритма из предсердно-желудочкового соединения или идиовентрикулярного при остановке синусового узла.
В пользу блокированных предсердных или узловых экстрасистол, в отличие от АВ-блокады II степени, свидетельствуют отсутствие закономерности выпадений комплекса QRST, укорочение интервала Р-Р перед выпадением по сравнению с предыдущим и изменение формы зубца Р, после которого выпадает желудочковый комплекс, по сравнению с предшествующими зубцами Р синусового ритма. Последний признак удается выявить не всегда - в сомнительных случаях уточнить диагноз позволяет только регистрация внутрисердечной ЭКГ при электрофизиологическом исследовании сердца.
Для предсердно-желудочковой диссоциации характерно наличие независимых водителей ритма предсердий и желудочков при отсутствии ретроградного проведения желудочковых импульсов. Она может возникать в сочетании с АВ-блокадой или при отсутствии последней. Обязательное условие развития предсердно-желудочковой диссоциации и главный критерий ее диагностики - большая частота ритма желудочков по сравнению с частотой возбуждения предсердий, вызываемого синусовым или эктопическим предсердным водителем ритма. Часто это различие весьма невелико.
Важное значение для оценки прогноза и выбора оптимальной тактики лечения имеет определение уровня предсердно-желудочковой блокады, особенно полной. При дифференциальной диагностике проксимальной и дистальной АВ-блокады III степени в пользу первой свидетельствуют ЧСС в покое более 45 ударов в минуту, слабо выраженные колебания продолжительности интервалов R - R и возможность увеличения ЧСС при физической нагрузке, на вдохе и после введения атропина сульфата .
Дифференциально-диагностическая ценность ширины и графики комплексов QRS очень ограничена.
Уточнить локализацию предсердно-желудочковой блокады II - III степени помогает проведение несложных электрокардиографических проб. Замедление предсердно-желудочковой проводимости с помощью стимуляции блуждающего нерва, как, например, при массаже сонного синуса, усугубляет проксимальную предсердно-желудочковую блокаду, тогда как степень дистальной блокады в ответ на уменьшение количества проходящих через предсердно-желудочковый узел импульсов, наоборот, уменьшается. В противоположность этому физическая нагрузка и введение атропина сульфата оказывают положительное влияние на коэффициент проведения при АВ-блокаде с локализацией на уровне предсердно-желудочкового узла и отрицательное - при блокаде дистальной локализации.
Наиболее точным методом оценки уровня предсердно-желудочковой блокады является регистрация внутрисердечной ЭКГ при электрофизиологическом исследовании сердца , к которой прибегают в неясных и спорных случаях.
- Приступы Морганьи-Адамс-Стокса.
- Клиника при атриовентрикулярной блокаде
- Этиология атриовентрикулярных блокад